
شیوع ویروس کرونا در جهان ؛ چرا همین الان باید اقدام کرد؟
سیاستمداران، رهبران جامعه و رهبران کسبوکار: شما باید چه کاری را در چه زمانی انجام دهید؟
در راستای نوشتارهایی که پیشتر دربارۀ «رهبری کسبوکارها در زمان بحران»، «راهنمای کاربردی دورکاری» و «ابزارهای مناسب دورکاری» منتشر کردهایم، این بار به سراغ مقالۀ مفصلتری رفتهایم که نخستین بار در 10 مارس 2020 در سایت medium.com منتشر شده است و در تاریخ 13 مارس روزآمد شده است. در این نوشتار توماس پویو آمار و ارقام مرتبط با این بیماری را در گوشهوکنار جهان دنبال میکند و برای دریافتن نحوۀ کنترل این بیماری حتی نگاهی هم به آنفولانزای همهگیر 1918 میاندازد. در پایان نیز توصیههایی برای مدیران سازمانها و سیاستمداران ارائه میکند. پیشنهاد میکنیم حدود نیم ساعت فرصت بگذارید و این نوشتۀ جذاب و سودمند و خواندنی را – که تاکنون به 28 زبان ترجمه شده و بیش از 35 میلیون بار دیده شده است – با تأنی بخوانید.
با همۀ اتفاقات و حوادثی که شیوع کروناویروس رقم زده است، سخت بتوان به جمعبندی رسید که امروز باید چه کار کنیم. باید منتظر اطلاعات بیشتری بمانیم؟ یا همین امروز دست به کار شویم؟ تکلیف چیست؟
در این نوشتار و با اتکا به انبوهی از نمودارها و دادهها و مدلهایی از منابع مختلف سعی میکنم حوزههای زیر را پوشش دهم:
- در کشور شما چند نفر به کروناویروس مبتلا خواهند شد؟
- وقتی این تعداد از افراد مبتلا شوند، چه اتفاقی میافتد؟
- از دست شما چه کاری برمیآید؟
- چه زمانی باید دست به کار شویم؟

بعد از خواندن این مقاله متوجه خواهید شد که:
- کروناویروس در حال حرکت به سمت شماست.
- با سرعتی نمایی به سمت شما حرکت میکند: اول تدریجی، و بعد ناگهانی.
- مسئله فقط این است که چند روز طول میکشد به شما برسد. احتمالاً یکیدو هفته.
- وقتی به شما رسید، نظام سلامت کشورتان فرو میپاشد.
- همشهریانتان در راهروهای بیمارستانها بستری خواهند شد.
- کارکنان خسته و فرسودۀ بخش درمان از پا در خواهند آمد. بعضی از آنها خواهند مرد.
- این افراد باید تصمیم بگیرند که به کدام بیماران باید اکسیژن برسانند و کدام بیماران زنده نخواهند ماند.
- تنها راه جلوگیری از بروز این اتفاق، رعایت فاصله اجتماعی است. آن هم همین امروز، نه فردا.
- این امر بدین معناست که بخش بزرگی از افراد جامعه، از همین الان، باید سیاست قرنطینۀ خانگی را در پیش بگیرند.
خواه در مقام سیاستمدار، رهبر جامعه یا رهبر کسبوکار، قدرت و مسئولیت جلوگیری از این اتفاقات بر عهدۀ شماست.
شاید امروز بترسید که: اگر واکنشم افراطی باشد چه؟ مردم به من خواهند خندید؟ از دستم عصبانی خواهند شد؟ احمق به نظر میرسم؟ بهتر نیست صبر کنم که دیگران پیشقدم شوند؟ آیا اقداماتم به اقتصاد کشور ضربه نمیزنند؟
اما ظرف 2 تا 4 هفته، وقتی کل جهان اسیر این بیماری شود و وقتی همان معدود روزهای ارزشمندی که مردم را واداشتید تا فاصلۀ اجتماعی را رعایت کنند باعث شود که افرادی جان به در ببرند، دیگر مردم شما را سرزنش نخواهند کرد. برعکس، قدردانتان خواهند بود که در شرایط دشوار، تصمیم درست را گرفتید.
بسیار خب، بیایید ببینیم اوضاع از چه قرار است.
1. در کشور شما چند نفر به کروناویروس مبتلا خواهند شد؟
رشد ملی
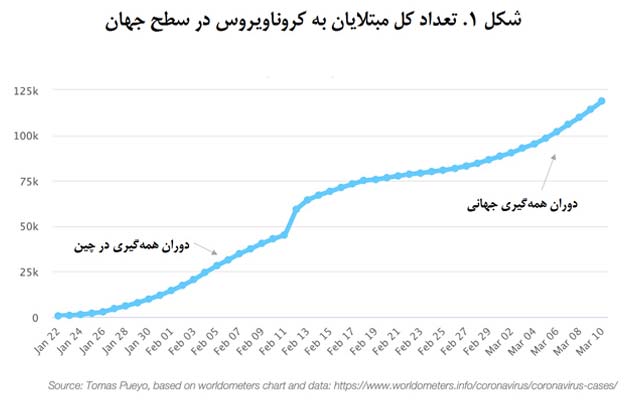
تعداد کل مبتلایان بهصورت نمایی در حال رشد بود که چین توانست آن را کنترل کند. اما بعد از آن که بیماری به بیرون از مرزهای چین گسترش یافت، به یک بیماری همهگیر جهانی تبدیل شده است که هیچکس جلودارش نیست.
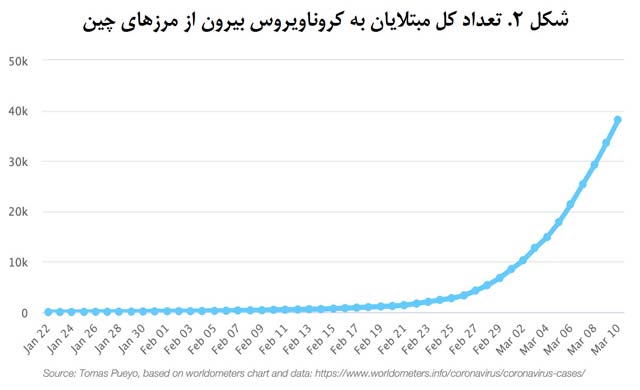
تا امروز بخش عمدۀ این مبتلایان در ایتالیا، ایران و کرۀجنوبی شناسایی شدهاند:



تعداد مبتلایان در کرۀجنوبی، ایتالیا، ایران و چین آنقدر زیاد است که اجازه نمیدهند آمار باقی کشورها به چشم بیایند. اما بیایید ببینیم با حذف این کشورها اوضاع در باقی جهان چطور است.
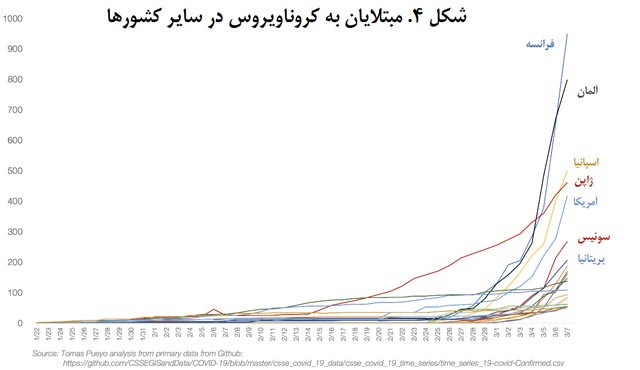

تا امروز دهها کشور، عمدتاً کشورهای غربی، با افزایش تصاعدی تعداد مبتلایان روبهرو شدهاند.
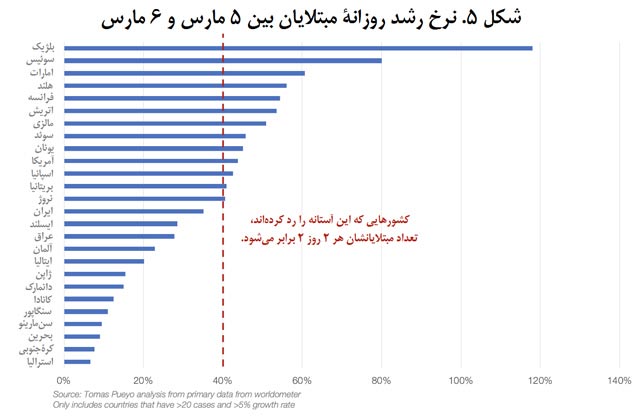

اگر این روند فقط یک هفته با همین نرخ رشد ادامه پیدا کند، به اینجا میرسیم:
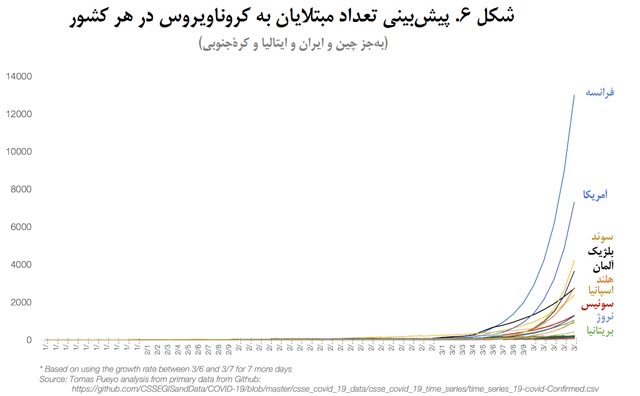

اگر میخواهید بفهمید که چه اتفاقی در حال وقوع است یا اینکه چگونه باید جلوی شیوع را گرفت، باید به کشورهایی رجوع کنید که این مرحله را از سر گذراندهاند: چین، کشورهای شرقی که تجربۀ سارس (SARS) را داشتهاند، و ایتالیا.
چین
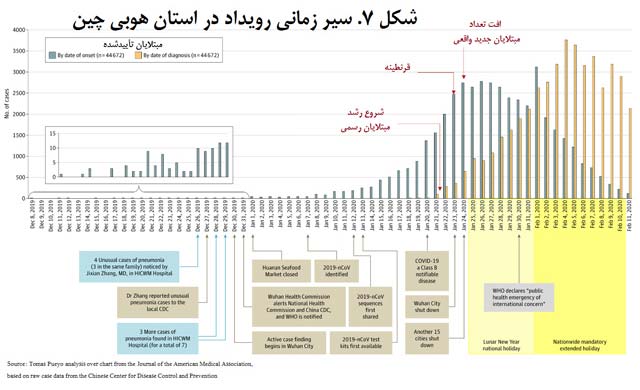

این یکی از نمودارهای بسیار مهم است.
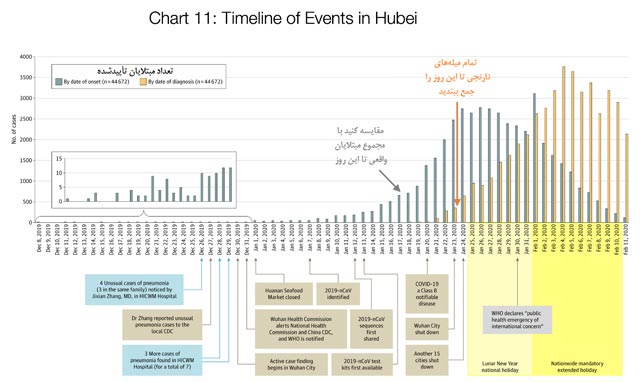
این نمودار تعداد رسمی مبتلایان در استان هوبی (Hubei) را با میلههای نارنجیرنگ نشان میدهد، یعنی تعداد افرادی که هر روز شناسایی شدهاند.
میلههای طوسیرنگ هم تعداد واقعی مبتلایان به کروناویروس در هر روز را نشان میدهد. مرکز کنترل و پیشگیری از بیماریهای چین (CCDC) این آمار را بهصورت پسنگر بهدست آورده است؛ یعنی وقتی بعداً و هنگام تشخیص و مداوای بیماران از آنها پرسیده که نشانههای بیماری از چه زمانی شروع شده است.
نکته اینجاست که این مبتلایان واقعی در همان تاریخ شناسایی نشده بودند و فقط وقتی میتوانیم آنها را پیدا کنیم که به عقب برگردیم: مسئولان پزشکی نمیتوانند همۀ افراد را درست در بدو بیماری شناسایی کنند؛ فقط وقتی میفهمند که کسی به دکتر مراجعه کند و بیماریاش تشخیص داده شود.
این اتفاق به این معناست که میلههای نارنجیرنگ دانستههای مسئولان را نشان میدهد و میلههای طوسیرنگ اتفاقی را که واقعاً در حال وقوع بوده تصویر میکنند.
در 21 ژانویه (1 بهمن) تعداد مبتلایانی که تازه شناسایی شدهاند (نارنجی) ناگهان اوج میگیرد و حدود 100 بیمار جدید شناسایی میشوند. در واقعیت اما 1،500 بیمار در آن روز مبتلا شدهاند که رشدی نمایی را نشان میدهد. اما مسئولان از این موضوع آگاهی نداشتند و فقط میدانستند که ناگهان با 100 مبتلای جدید به این بیماری مواجه شدهاند.
دو روز بعد، 3 بهمن، مسئولان شهر ووهان را قرنطینه میکنند. در آن زمان تعداد مبتلایانی که هر روز شناسایی میشوند به حدود 400 نفر رسیده است. این عدد را بهخاطر بسپارید: مقامات تصمیم گرفتند شهر را آن هم فقط با 400 مبتلای جدید قرنطینه کنند. در واقعیت، 2،500 مبتلای جدید در آن روز وجود داشته، اما کسی خبر نداشته است.
روز بعد (4 بهمن) هم 15 شهر دیگر در استان هوبی قرنطینه میشوند.
تا 23 ژانویه (3 بهمن)، وقتی ووهان قرنطینه میشود، به میلههای طوسیرنگ نگاه کنید: بهصورت نمایی در حال رشد است. تعداد واقعی مبتلایان سر به فلک کشیده است. همین که ووهان قرنطینه میشود، تعداد مبتلایان کاهش مییابد. در 24 ژانویه (4 بهمن)، وقتی 15 شهر دیگر هم قرنطینه میشوند، رشد مبتلایان واقعی (میلههای طوسیرنگ) متوقف میشود. دو روز بعد، تعداد مبتلایان به حداکثر میرسد و از آن زمان سیری نزولی را در پیش گرفته است.
دقت کنید که تعداد مبتلایان رسمی (نارنجیرنگ) هنوز با آهنگی نمایی در حال رشد است: تا 12 روز بعد، کماکان به نظر میرسد که تعداد مبتلایان رو به افزایش دارد. اما اینطور نیست. موضوع فقط این است که مبتلایان نشانههای آشکارتری از خودشان بروز میدهند، بیشتر به دکتر مراجعه میکنند، و سامانهای که برای شناسایی مبتلایان طراحی شده بهتر عمل میکند.
این تفکیک بین مبتلایان واقعی و رسمی بسیار حائز اهمیت است. بعداً به این موضوع بر خواهیم گشت.
سایر مناطق چین هم همگی گوش به فرمان دولت مرکزی هستند و لذا اقداماتی فوری و قاطع را در پیش میگیرند، که نتیجهاش میشود این:
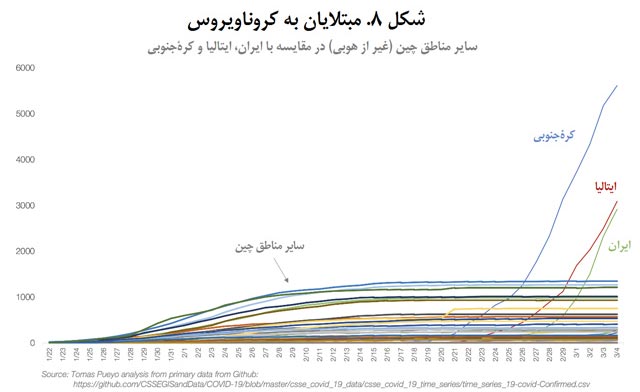

هر کدام از این خطوط افقی رشد تعداد مبتلایان را در یکی از مناطق چین نشان میدهد. هر کدام از این خطوط در معرض این بوده که بهصورت نمایی رشد کند؛ اما به لطف اقداماتی که درست در انتهای ژانویه انجام شدند، همگی این شهرها توانستند این ویروس را قبل از شیوع متوقف کنند.
در این میان، ایران، ایتالیا و کرۀجنوبی یک ماه فرصت داشتند تا از چین درس بگیرند، اما نگرفتند. این کشورها هم با همان نرخ رشد نمایی هوبی آغاز کردند و پیش از پایان فوریه از تمام دیگر مناطق چین پیش افتادند.
کشورهای شرقی
تعداد مبتلایان در کرۀجنوبی بهسرعت در حال رشد است، اما هیچ فکر کردهاید که چرا ژاپن، تایوان، سنگاپور، تایلند و هنگکنگ به این وضعیت دچار نشدند؟
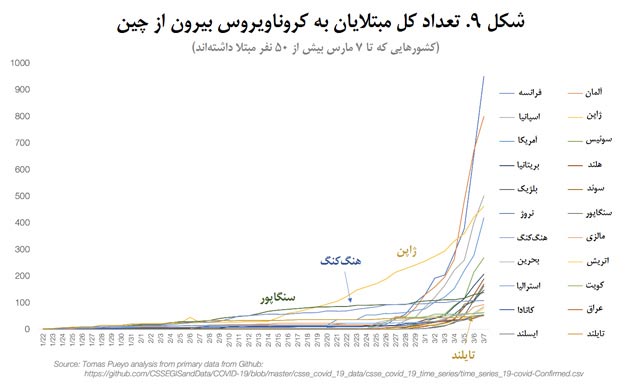

تایوان حتی به این نمودار راه هم نیافته، زیرا هنوز به آستانهای که تعیین کردهام (50 مبتلا) نرسیده است.
دلیلش این است: همگی این کشورها از شیوع سارس در سال 2003 آسیب دیدند و آن اتفاق برای همگیشان درس عبرت شد. یاد گرفتند که این ویروس چقدر پیشرونده و مرگبار است، و میدانستند که نباید آن را دستکم بگیرند. از این روست که نمودارهای مربوط به این کشورها، با اینکه خیلی زودتر شروع شده است، هنوز هم به مرحۀ رشد نمایی نرسیده است.
تا اینجا دیدیم که کروناویروس گسترش یافته و فهمیدیم که دولتها این تهدید را جدی گرفتهاند و سعی کردهاند مهارش کنند. اما در سایر کشورها قصه از قرار دیگری است.
پیش از اینکه به سراغ سایر کشورها بروم، نکتهای را دربارۀ کرۀجنوبی بگویم: این کشور یک دادۀ پرت محسوب میشود. این ویروس در 30 بیمار اول در این کشور تحت کنترل بود. بیمارِ شمارۀ 31 یک رهبر مذهبی بود که آن را به هزاران نفر دیگر منتقل کرد و چون این ویروس پیش از اینکه افراد نشانههایش را بروز دهند منتقل میشود، مقامات پزشکی وقتی این موضوع را فهمیدند که دیگر کار از کار گذشته بود و ویروس از کنترل خارج شده بود. حالا هم تمام این کشور دارد تقاص همین یک خطا را پس میدهد. اما تلاشهای این کشور برای کنترل ویروس رفتهرفته دارد به ثمر مینشیند. تعداد مبتلایان در ایتالیا هماینک از کرۀجنوبی عبور کرده است و ایران هم فردا عبور میکند.
ایالت واشینگتن
میزان رشد این ویروس در کشورهای غربی را پیشتر نشان دادیم و دیدیم که پیشبینیها برای بازۀ یکهفتهای چقدر نومیدانهاند. حالا تصور کنید که دیگر کشورهای اروپایی نتوانند مثل ووهان این بیماری را مهار کنند. آنوقت است که با یک همهگیریِ مهیب روبهرو خواهیم شد.
بیایید به برخی مناطق مانند ایالت واشینگتن، خلیج سانفرانسیسکو، پاریس و مادرید نگاهی بیندازیم.
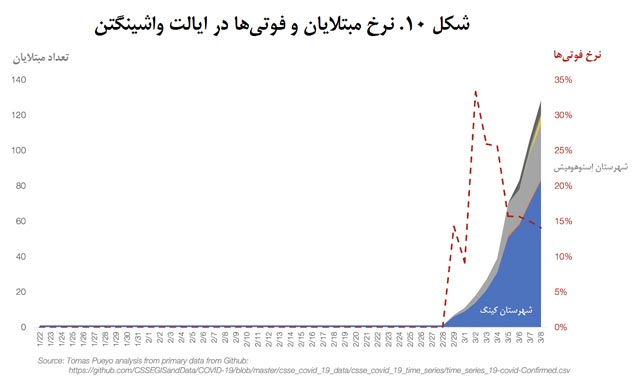





ایالت واشینگتن مثل ووهان برای آمریکاست. تعداد مبتلایان در این ایالت با آهنگی نمایی در حال رشد است و هماینک به 140 نفر رسیده است.
اما در همان اوایل اتفاقی عجیب روی داد: نرخ فوتیها بسیار بالا بود و در روزهایی این نرخ به 1 فوتی در مقابل 3 مبتلا رسید.
از روی آمار دیگر مناطق میدانیم که نرخ مرگومیر کروناویروس چیزی بین 0.5 درصد تا 5 درصد است (بعداً در این باره توضیح خواهم داد). چطور ممکن است نرخ مرگومیر به 33 درصد برسد؟
معلوم شد که این ویروس برای هفتهها، بدون اینکه شناسایی شود، در حال گسترش بوده است. تعداد مبتلایان فقط 3 نفر نبود. اصل ماجرا اینجاست که مقامات فقط از 3 نفر خبر داشتند و یکی از آنها فوت کرد چون هرچه وخامت اوضاع بیشتر باشد، بیشتر احتمال دارد که بیماران آزمایش شوند.
این اتفاق کمی شبیه میلههای نارجی و طوسی در چین است: در اینجا مقامات فقط از وجود میلههای نارنجی باخبرند (مبتلایان رسمی) و همهچیز خوب به نظر میرسد: فقط 3 مبتلا! اما واقعیت این است که صدها و شاید هم هزاران مبتلای واقعی در شهر در حال ترددند.
نکته اینجاست: ما فقط تعداد مبتلایان رسمی را میدانیم، نه مبتلایان واقعی را. اما باید تعداد مبتلایان واقعی را بدانیم. چطور میشود تعداد مبتلایان واقعی را تخمین زد؟ از قرار معلوم راههای مختلفی برای این کار هست. من هم مدلی برای تخمین نرخ مبتلایان و فوتیها دارم که میتوانید اعداد و ارقام خودتان را در آن وارد کنید. (لینک مستقیم به نسخهای از این مدل)
ابتدا برویم سراغ نرخ مرگومیر. اگر کسی در شهر و کشور شما فوت کرده است، بر اساس آن میتوانید تعداد مبتلایان واقعیِ فعلی را حدس بزنید. میدانیم که از زمانی که فردی آلوده میشود تا زمانی که فوت کند، حدوداً 17.3 روز طول میکشد. این یعنی فردی که در 29 فوریه در ایالت واشینگتن فوت کرده، احتمالاً حدود 12 فوریه آلوده شده است.
پس میتوانیم نرخ مرگومیر را محاسبه کنیم. برای این سناریو از نرخ 1 درصد استفاده میکنم (بعداً دربارۀ جزئیاتش توضیح خواهم داد). این یعنی حدود 12 فوریه تقریباً 100 نفر در آن منطقه آلوده بودهاند (که از میانشان فقط یک نفر حدود 17.3 روز بعد فوت کرد).
حالا از میانگین نرخ دوبرابرشدن کروناویروس استفاده میکنیم (یعنی اینکه حدوداً چقدر طول میکشد تا تعداد مبتلایان دوبرابر شود). این عدد 6.2 روز است. این یعنی در 17 روزی که طول میکشد تا این فرد فوت کند، تعداد مبتلایان باید 8 برابر شده باشد (2 به توان 6/17). این یعنی اگر تمام مبتلایان را شناسایی نکنید، یک فوتی امروز مساوی 800 مبتلای واقعی امروز است.
ایالت واشینگتن امروز شاهد فوت 22 نفر بوده است. با یک محاسبۀ سرانگشتی میبینیم که امروز حدوداً 16،000 مبتلای واقعی به کروناویروس دارد. یعنی بهاندازۀ مجموع تعداد مبتلایان رسمی در ایران و ایتالیا.
اگر کمی بیشتر بررسی کنیم، میبینیم که 19 فقره از این فوتیها از یک جمع و گروه بودهاند، که یعنی ویروس خیلی هم منتشر نشده است. لذا اگر این 19 فوت را یکی در نظر بگیریم، تعداد کل مرگومیر در این ایالت 4 نفر است. وقتی مدل را با این عدد بهروز کنیم، کماکان به عددی در حدود 3،000 مبتلا در امروز میرسیم.
ترور بدفورد (Trevor Bedford) که دربارۀ ویروسها و نحوۀ تکاملشان پژوهش میکند، برای اینکه بتواند تعداد مبتلایان کنونی را محاسبه کند خود ویروسها و جهشهای آنها را در نظر میگیرد و جمعبندیاش این است که هماینک احتمالاً حدود 1،100 مبتلا در ایالت واشینگتن حضور دارند.
هیچکدام از این روشها و مدلسازیها بینقص نیستند، اما همگی یک پیام به همراه دارند: تعداد مبتلایان واقعی را نمیدانیم، اما تعدادشان بسیار بیشتر از مبتلایان رسمی در این ایالت است. نه چندصد نفر، بلکه چندینهزار نفر و شاید حتی بیشتر.
خلیج سانفرانسیسکو
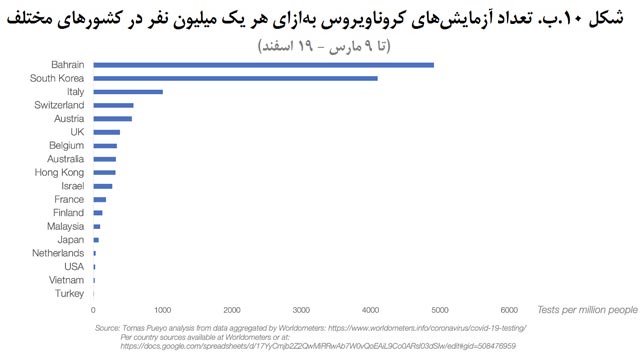
تا 8 مارس در خلیج سانفرانسیسکو هیچکس در اثر کرونا فوت نکرده بود. لذا به این راحتیها نمیشد گفت که چند نفر مبتلای واقعی در این شهر است. آمار رسمی 86 نفر مبتلا بود. اما تعداد افرادی که در آمریکا آزمایش شدهاند بهشدت کم است، زیرا این کشور با کمبود کیتهای آزمایشی مواجه است. آمریکا تصمیم گرفت خودش کیتهای آزمایشگاهی تولید کند؛ کیتهایی که معلوم شد درست کار نمیکنند.
این تعداد آزمایشهایی است که تا 3 مارس (13 اسفند) در کشورهای مختلف انجام شده است:
| کشور | تعداد آزمایشهای انجامشده | تعداد آزمایشها بهازای هر یک میلیون شهروند | نرخ جوابهای مثبت |
| کرۀجنوبی | 109،591 | 2،138 | 4.4 درصد |
| ایتالیا | 23،345 | 386 | 8.7 درصد |
| اتریش | 2،120 | 235 | 0.8 درصد |
| سوئیس | 1،850 | 214 | 1.6 درصد |
| بریتانیا | 13،525 | 199 | 0.3 درصد |
| فنلاند | 130 | 23 | 5.4 درصد |
| ترکیه | 940 | 11 | 0.0 درصد |
| آمریکا | 472 | 1 | 21.8 درصد |
ترکیه، بدون هیچ مبتلایی، 10 برابر بیشتر از آمریکا شهروندانش را آزمایش کرده است. وضعیت امروز چندان بهتر نشده است: حدود 8،000 آزمایش در آمریکا انجام شده است که بدین معناست که حدود 4،000 نفر از مردم آزمایش شدهاند (زیرا گاهی از یک فرد مبتلا باید چندین نمونه گرفته شود).

در اینجا با استفاده از بخشی از دادههای مبتلایان رسمی میشود تعداد مبتلایان واقعی را حدس زد. چطور باید تصمیم بگیرید از کدام دادهها استفاده کنیم؟ در سانفرانسیسکو همۀ آنهایی را که سفر کردهاند یا با مسافران در تماس بودهاند آزمایش میکنند، که معنایش این است که اکثر مبتلایان مرتبط با سفر را شناسایی میکنند، اما مبتلایان ناشی از شیوع در جامعه ناشناس باقی میمانند. اگر بتوانیم «نسبت شیوع در جامعه به شیوع ناشی از سفر» را به دست آوریم، میتوانیم بفهمیم که تعداد مبتلایان واقعی چقدر است.
من این نسبت را در دادههای کرۀجنوبی – که دادههای بسیار کاملی دارد – بررسی کردم. وقتی تعداد مبتلایان در این کشور 86 نفر بود، درصد ناشی از شیوع در جامعه 86 درصد بود (تکرار عدد 86 در اینجا تصادفی است).
با این عدد، میتوانید تعداد مبتلایان واقعی را محاسبه کنید. اگر تعداد مبتلایان سانفرانسیسکو امروز 86 نفر است، احتمالاً تعداد مبتلایان واقعی حدود 600 نفر است.
فرانسه و پاریس
فرانسه امروز اذعان کرد که تا امروز 1،400 مبتلا و 30 فقره مرگ داشته است. با استفاده از دو روشی که در بالا تشریح شد، به طیفی از مبتلایان دست مییابید: بین 24،000 تا 140،000 نفر.
بگذارید تکرار کنم: تعداد مبتلایان واقعی در فرانسه احتمالاً بین یک یا دو درجه (10 یا 100 برابر) بیشتر از چیزی است که رسماً گزارش میشود.
باورکردن این حرف سخت است؟ بیایید دوباره نمودار ووهان را ببینیم.

اگر تمام میلههای نارنجی را تا 22 ژانویه با هم جمع کنید، تعداد کل مبتلایان به 444 نفر میرسد. حالا تمام میلههای طوسیرنگ را جمع کنید. میشود حدود 12،000 مبتلا. میبینید که وقتی ووهان فکر میکرد 444 مبتلا دارد، تعداد واقعی مبتلایانش 27 برابر بیشتر بود. اگر فرانسه فکر میکند 1،400 مبتلا دارد، بیشک تعداد مبتلایانش به دهها هزار تن خواهد رسید.
همین آمار دربارۀ پاریس هم صادق است. درحالیکه تعداد رسمی مبتلایان در این شهر حدود 30 نفر است، تعداد مبتلایان واقعی احتمالاً چندصد نفر و شاید هم هزاران نفر است. وقتی تعداد مبتلایان در ناحیۀ ایلدوفرانس 300 نفر است، تعداد کل مبتلایان در این ناحیه احتمالاً بیشتر از دهها هزار تن است.
اسپانیا و مادرید
آمار اسپانیا هم بسیار شبیه فرانسه است (1200 نفر مبتلا و فوت بیش از 30 نفر). پس از همین قاعده پیروی میکند: تعداد مبتلایان واقعی در اسپانیا احتمالاً بیشتر از 20،000 نفر است.
در ناحیۀ مادرید، که تعداد رسمی مبتلایان 600 نفر و تعداد فوتیها 17 فقره است، تعداد مبتلایان واقعی احتمالاً عددی بین 10،000 تا 60،000 نفر است.
اگر این آمار و ارقام را میبینید و در دلتان میگویید: «غیرممکن است، این عددها درست نیست»، فقط به این فکر کنید: «با همین تعداد مبتلا، ووهان قبلاً سیاست قرنطینه را در پیش گرفته است.»
و اگر دارید به این موضوع فکر میکنید که «هوبی فقط یک استان است»، باید خاطرنشان کنم که جمعیت این استان حدود 60 میلیون نفر است، یعنی پرجمعیتتر از اسپانیا و تقریباً هماندازۀ فرانسه.
2. وقتی این تعداد افراد به کروناویروس آلوده شوند، چه اتفاقی میافتد؟
پس شکی نیست که کروناویروس در همین نزدیکیهاست؛ جایی پنهان شده و دارد بهصورت نمایی رشد میکند.
وقتی این ویروس به کشور ما برسد، چه اتفاقی میافتد؟ دانستنش سخت نیست، چون این اتفاق قبلاً در جاهایی افتاده است. بهترین نمونههایش هم ایتالیا و هوبی هستند.
نرخ مرگومیر
سازمان جهانی بهداشت (WHO) نرخ مرگومیر این بیماری را 3.4 درصد اعلام کرده است (تعداد افرادی که در معرض این ویروس قرار میگیرند و فوت میکنند). البته این عدد خام است و به توضیح نیاز دارد.
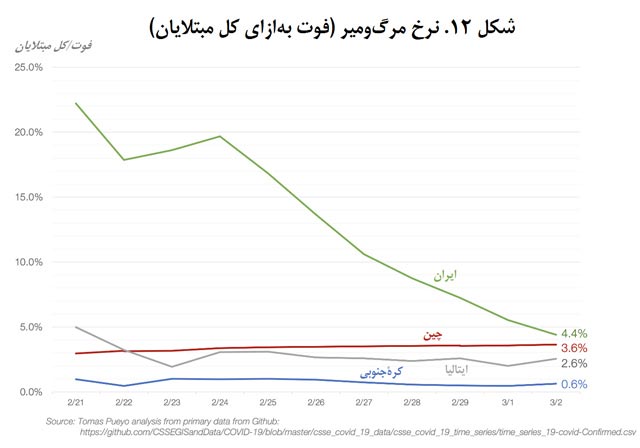

نرخ مرگومیر این بیماری بهشدت به مکان و زمان وابسته است: بین 0.6 درصد در کرۀجنوبی و 4.4 درصد در ایران. خب این به چه معناست؟ برای درکش میتوانیم ترفندی به کار ببندیم.
نرخ مرگومیر را به دو روش میتوان محاسبه کرد: تعداد فوت به نسبت کل مبتلایان، یا تعداد فوت به نسبت تعداد پروندههای مختومه. روش اول احتمالاً دستپایین را دارد، چون بسیاری از مبتلایانی که هنوز تکلیفشان معلوم نشده ممکن است در نهایت فوت کنند. روش دوم هم دستبالاست، چون این احتمال هست که تعداد مرگومیرها زودتر از تعداد افراد بهبودیافته اعلام شود.
من راه دیگری در پیش گرفتم و به روند تغییر این دو در طی زمان دقت کردم. وقتی تکلیف همۀ مبتلایان معلوم شود، هر دوی این ارقام در نهایت به هم میرسند؛ لذا اگر روند گذشته را برای آینده ادامه دهید، میشود حدس زد که نرخ مرگومیر نهایی چقدر خواهد بود.
این چیزی است که دادهها نشان میدهند. نرخ فوت در چین هماینک چیزی بین 3.6 تا 6.1 درصد است. اگر این روند برای آینده ادامه یابد، بهنظر میرسد جایی بین 3.8 تا 4 درصد قرار میگیرد. این عدد دوبرابر برآوردهای فعلی و 30 برابر بدتر از آنفولانزاست.
البته این عدد بر دو واقعیت کاملاً متفاوت استوار است: هوبی، و باقی چین.
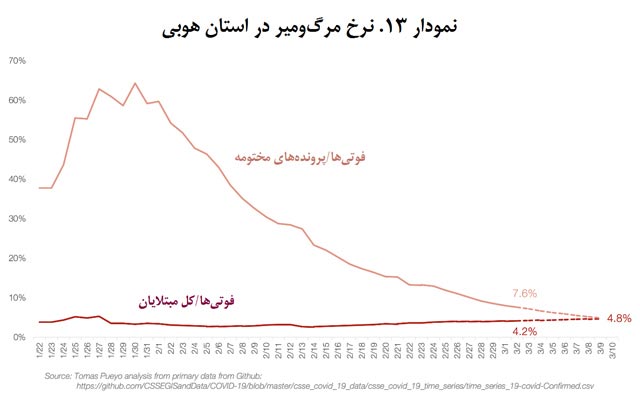





نرخ فوت در استان هوبی احتمالاً نهایتاً به 4.8 درصد خواهد رسید. درعینحال، برای باقی چین این نرخ احتمالاً در 0.9 درصد تثبیت خواهد شد.
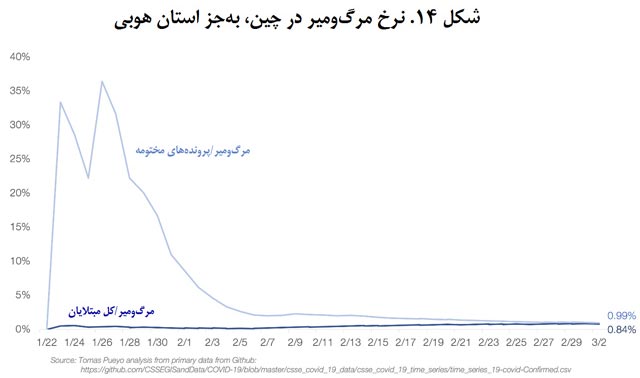





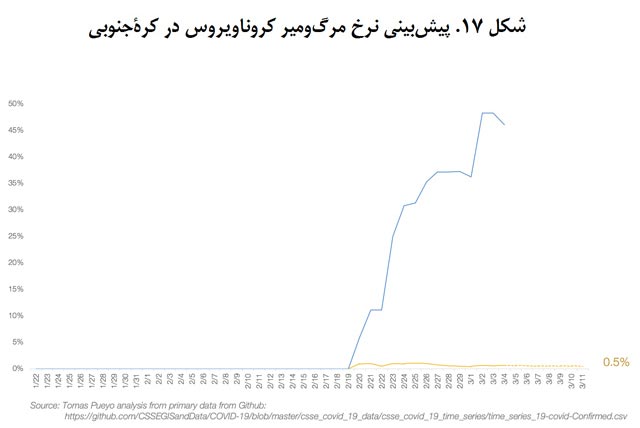
نمودار این اعداد را برای ایران، ایتالیا و کرۀجنوبی هم ترسیم کردم، تنها کشورهایی که نرخ مرگومیر این بیماری در آنها به حدی هست که میتوان به تقریب خوبی دست یافت.
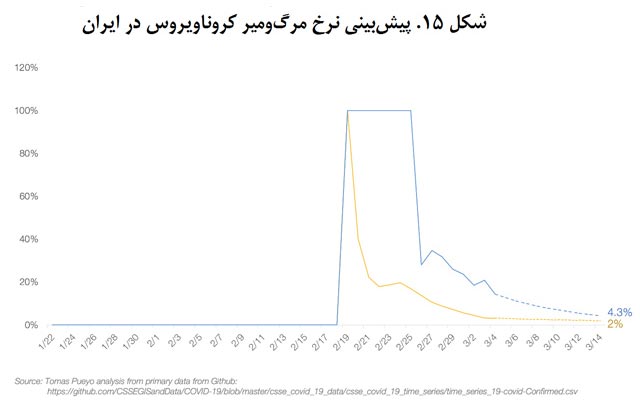

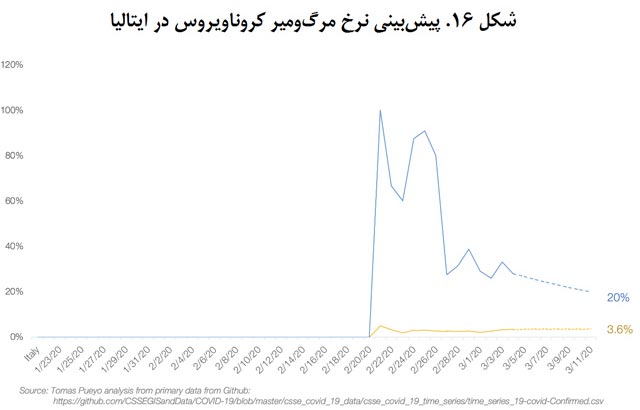


نسبت مرگومیر به کل مبتلایان در ایران و ایتالیا بین 3 تا 4 درصد در نوسان است و حدسم این است که نسبت نهایی این دو کشور هم حدود همین اعداد و ارقام خواهد بود.
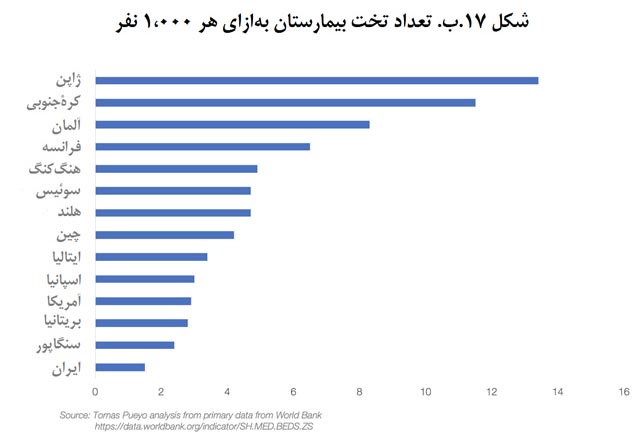

کرۀجنوبی جالبترین نمونه است، زیرا خروجی این دو روش در دادههای این کشور کاملاً با هم ناسازگارند: نسبت مرگومیر به کل مبتلایان فقط 0.6 درصد است، درحالیکه نسبت مرگومیر به پروندههای مختومه بسیار بالا و 48 درصد است. برداشت من این است که در این کشور چند اتفاق خاص در حال وقوع است. اول، از همه آزمایش میگیرند (و با وجود حجم عظیم پروندههای باز، نرخ مرگومیر پایین به نظر میرسد) و پروندهها را برای مدت طولانیتری باز نگه میدارند ( و با فوت بیمار بالافاصله بسته میشوند). دوم، سرانۀ تخت بیمارستانی در این کشور بالاست (شکل 17.ب). شاید دلایل دیگری هم در میان باشند که ما هنوز نمیدانیم. آنچه اهمیت دارد این است که نسبت مرگومیر به مبتلایان از همان ابتدا حولوحوش0.5 درصد بوده و احتمالاً در همین حدود باقی خواهد ماند، که احتمالاً بهلطف نظام درمانی و مدیریت بحران مطلوب در این کشور است.
آخرین نمونۀ مدنظر هم کشتی تفریحی دایموند پرینسس است: با 706 مبتلا، 6 فقره فوت، و 100 بیمار بهبودیافته، نرخ مرگومیر این کشتی جایی بین 1 تا 6.5 درصد خواهد بود.
فراموش نکنید که توزیع سنی کشورها هم بر این نرخ تأثیر دارد: ازآنجاییکه نرخ فوت در میان افراد مسن بیشتر است، در کشورهایی مثل ژاپن که هرم جمعیتی آنها پیرتر است، میانگین نرخ مرگومیر از کشورهای جوانتری مانند نیجریه بیشتر خواهد بود. عوامل آبوهوایی و بهویژه رطوبت و دما هم دخیل هستند، اما هنوز کاملاً مشخص نیست که این عوامل چه تأثیری بر نرخ انتقال و مرگومیر این بیماری دارند.
در نهایت میتوان گفت که:
- فارغ از این نکتهها، در کشورهایی که آمادگی بیشتری برای مقابله با این بیماری دارند، نرخ مرگومیر آنها بین 0.5 درصد (کرۀجنوبی) تا 0.9 درصد (سایر مناطق چین) خواهد بود.
- کشورهایی هم که مستأصل و سردرگم واکنش نشان میدهند، نرخ مرگومیر آنها بین 3 تا 5 درصد خواهد بود.
به بیان دیگر، کشورهایی که زودتر دست به اقدام بزنند، میتوانند میزان مرگومیر را تا 10 برابر کاهش دهند. تازه، اگر زود دستبهکار شوید میتوانید تعداد مبتلایان را هم بهشدت کاهش دهید؛ موضوعی که ضرورت اقدام زودهنگام را بهروشنی نشان میدهد.
خب، برای اینکه کشوری آماده باشد باید چه تمهیداتی بیندیشد؟
چه فشارهایی به نظام درمانی وارد میشود؟
حدود 20 درصد مبتلایان باید در بیمارستان بستری شوند، حدود 5 درصدشان نیازمند مراقبتهای ویژه (ICU) هستند و حدود 2.5 درصد بیماران هم نیازمند خدمات بسیار ویژه هستند، از جمله تجهیزاتی نظیر دستگاه تنفس مصنوعی یا اکسیژناسیون غشایی برونپیکری (EMCO).
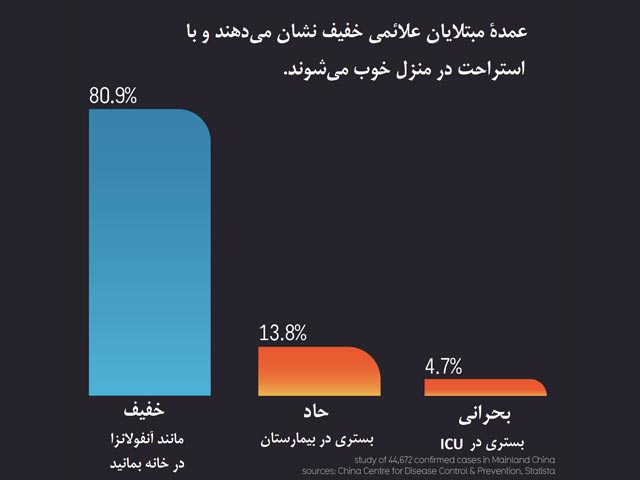



مشکل اینجاست که تجهیزاتی نظیر دستگاه تنفس مصنوعی و ECMO را نمیتوان بهراحتی تولید کرد یا بلافاصله خرید. برای مثال، چند سال پیش تعداد کل دستگاههای ECMO در آمریکا 250 عدد بود.
لذا اگر ناگهان 100،000 نفر مبتلا شوند، بسیاری از آنها میخواهند که آزمایش بدهند. حدود 20،000 نفر باید بستری شوند، 5،000 نفر باید در آیسییو تحت مراقبت قرار بگیرند، و 1،000 نفر به تجهیزاتی نیاز خواهند داشت که امروز تعداد کافی از آنها در اختیار نداریم. و تازه این فقط برای 100،000 نفر مبتلاست.
در ضمن، مسائلی نظیر ماسک را در نظر نگرفتهایم. کشوری مثل آمریکا فقط 1 درصد ماسکهای موردنیاز برای تأمین نیازهای کادر درمانی را تولید میکند (12 میلیون N95 و 30 میلیون جراحی، در مقابل 3.5 میلیارد ماسک مورد نیاز). اگر ناگهان افراد زیادی مبتلا شوند، فقط به اندازۀ 2 هفته ماسک موجود خواهد بود.
کشورهایی نظیر ژاپن، کرۀجنوبی، هنگکنگ یا سنگاپور، و نیز سایر استانهای چین غیر از هوبی، آمادگی لازم را داشتند و توانستند خدمات مورد نیاز بیماران را ارائه کنند.
اما دیگر کشورهای غربی درست به همان راهی میروند که هوبی و ایتالیا رفتهاند. در این کشورها چه اتفاقی خواهد افتاد؟
نظام درمانی مستأصل و سردرگم چه ویژگیهایی دارد؟
داستانهایی که هوبی اتفاق افتادهاند و رویدادهایی که در ایتالیا شاهدشان هستیم رفتهرفته به هم شبیهتر میشوند. هوبی ظرف 10 روز 2 بیمارستان ساخت، بااینحال کماکان سردرگم و مستأصل بود.
هر دو لب به شکوه گشودند که بیماران به بیمارستانها هجوم آوردهاند. باید حواسشان به همهچیز میبود: راهروها، اتاقهای انتظار و…
حتماً این رشته توئیتها را بخوانید (@jasonvanschoor)؛ وضعیت اسفبار ایتالیا را بهروشنی نشان میدهد:
- یکی از دوستان مورداعتمادم که در بخش آیسییو در بیمارستانی در شمال ایتالیا کار میکند: احساس میکنم باید برایتان بگویم که در شمال ایتالیا چه اتفاقی در حال وقوع است، و توصیههایی بکنم که چه کارهایی باید بکنید.
- اول، لمباردی پیشرفتهترین منطقه در تمام ایتالیاست و نظام سلامتش عالی است، من در ایتالیا و بریتانیا و استرالیا هم کار کردهام و وقتی میگویم آنچه در اینجا اتفاق میافتد شبیه اتفاقات یک کشور جهان سوم است، اشتباه نمیکنم.
- تصور وضعیتی که اینجا حاکم است ممکن نیست و اعداد هیچ چیزی را نشان نمیدهند. بیمارستانها زیر بار کووید19 از پا درآمدهاند و با 200 درصد ظرفیتشان کار میکنند.
- تمام فعالیتهای عادی را قطع کردهایم و همۀ اتاق عملها به آیسییو تبدیل شدهاند و دیگر موارد اورژانسی نظیر سکته و جراحتها را نمیپذیرند و به جاهای دیگری ارجاع میدهند. صدها بیمار با مشکلات حاد تنفسی اینجا هستند و خیلیهاشان غیر از ماسک به هیچ وسیلۀ دیگری دسترسی ندارند.
- افراد بالای 65 سال یا جوانترهایی که بیماریهای زمینهای دارند ارزیابی نمیشوند. به دستگاه وصل میشوند، اما وضعیتشان ارزیابی نمیشود و هیچ پرستاری به حالشان رسیدگی نمیکند. پرستارها تا سر حد توانشان کار میکنند، اما خودشان هم دارند بیمار میشوند و از لحاظ عاطفی کم آوردهاند.
- دوستان پشت تلفن زار میزنند، چون بیماران جلوی چشمانشان جان میدهند و تنها کاری که از دستشان برمیآید این است که اکسیژن به آنها وصل کنند. به آسیبشناسها و متخصصان فیزیوتراپی برگهای میدهند و آنها را میفرستند تا به بیمارانی که به دستگاه تنفس مصنوعی وصل هستند، سرکشی کنند. لطفاً بس کنید! این را دوباره بخوانید و فکر کنید!
- یک هفته پیش همین الگوها را جاهای دیگری هم دیدهایم، و هیچ دلیلی نیست که هفتههای آتی همین الگو را جاهای دیگری نبینیم:
- اول، چند نمونۀ مثبت، اقدامات احتیاطی سهلگیرانه، به مردم گفته میشود به اورژانس مراجعه نکنند، اما هنوز میتوانند دور هم جمع شوند و به همه میگویند که نگران نباشید. دوم، چند نمونه با علائم ریوی خفیف و معدودی نمونۀ حاد که باید به دستگاه وصل شوند، اما دسترسی عادی به اورژانس محدود میشود تا همهچیز خوب به نظر برسد.
- سوم، دهها نفر با علائم ریوی خفیف مشاهده میشوند که در طی زمان حالشان وخیم میشود و به آیسییو منتقل میشوند، بعد دستگاه به آنها وصل میشود، بعد کلاههای CPAP روی سرشان قرار میگیرند، دستآخر هم به اکسیژن وصل میشوند. چهارم، کارکنان بیمار میشوند و دیگر نمیتوان نیروی کافی برای شیفتها پیدا کرد، مرگومیرهای ناشی از سایر بیماریها اوج میگیرد و نمیتوان درمان را درست انجام داد.
- همۀ نکتهها دربارۀ درمان این افراد در اینترنت هست، اما تنها چیزهایی که تفاوت ایجاد میکنند عبارتاند از: برای حفظ ایمنی مردم نترسید از اینکه اقدامات احتیاطی گسترده را در دستورکار قرار دهید.
- اگر دولتها این کار را انجام نمیدهند، دستکم جان خانوادۀ خودتان را حفظ کنید؛ زیرا آنهایی که سابقۀ بیماریهای سرطان، دیابت و پیوندعضو دارند، حتی اگر جوان باشند، در صورت لزوم هم به دستگاه وصل نمیشوند. منظورم از ایمنی است که نه خودتان به آنها سر بزنید و نه اجازه دهید بقیه به دیدارشان بروند، و به آنها آموزش دهید.
- رویکرد رایج دیگر این است که مدام به افرادی که این چیزها را گوشزد میکنند گوش دهید و مطالب مرتبط را بخوانید با خودتان بگویید «چقدر اوضاع بد است»، اما دستآخر برای شام بروید بیرون و بگویید من که چیزیم نمیشود!
- ما شاهد این اوضاع بودهایم؛ اگر جدی نگیرید، شما هم خواهید دید. امیدوارم اوضاع شما مثل ما اینقدر بد نباشد، اما آماده باشید.
کادر درمانی باید ساعتها فقط با یک دست لباس محافظتی سر کنند، چون به اندازۀ کافی لباس ندارند. در نتیجه، برای ساعتهای متمادی نمیتوانند مناطق آلوده را ترک کنند. وقتی هم میروند که استراحت کنند، ازپاافتاده و تشنه و گرسنه، مچاله میشوند و میخوابند. دیگر چیزی به اسم شیفت وجود ندارد. بازنشستهها هم به خدمت فراخوانده میشوند. حتی افرادی که هیچ سررشتهای از پرستاری ندارد، یکشبه آموزش میبینند تا بتوانند نقشهایی حیاتی را بر عهده بگیرند. همه فراخوانده میشوند، آن هم برای مدتی نامحدود.


فرانچسکا منجیاتوردی، پرستاری ایتالیایی که در میانۀ جنگ با کروناویروس از خستگی به خواب رفته است.
یعنی تا زمانی که بیمار شوند. اتفاقی که زیاد میافتد؛ زیرا این افراد در مواجهۀ مستمر با ویروس هستند، بدون اینکه تجهیزات حفاظتی کافی داشته باشند. وقتی این اتفاق میافتد، باید 14 روز قرنطینه شوند و در این مدت هیچ کمکی از دستشان برنمیآید. بهترین سناریو این است که برای دو هفته غایب میشوند. بدترین سناریو؟ مرگ…
بدترین وضعیت در آیسییوها دیده میشود، وقتی بیماران باید دستگاههای تنفس مصنوعی یا EMCOها را بهنوبت استفاده کنند. استفادۀ نوبتی این دستگاهها عملاً غیرممکن است، لذا کادر درمان باید تصمیم بگیرد که کدام بیمار باید از آنها استفاده کند. چیزی که عملاً انتخاب بین مرگ و زندگی بقیه است.
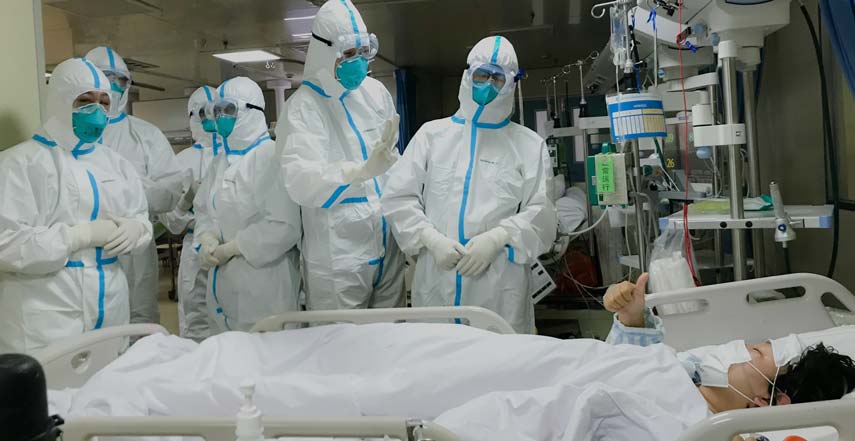

بخش مراقبتهای ویژه در بیمارستانی در ووهان: کادر درمان برای رسیدگی به بیمارانی که به کروناویروس جدید مبتلا شدهاند، لباسهای حفاظتی بر تن دارند.
همین چیزهاست که باعث میشود نرخ مرگومیر ناشی از این بیماری بهجای 0.5 درصد، به حدود 4 درصد است. اگر میخواهید شهر و کشورتان یکی از همین 4 درصدیها باشد، دست روی دست بگذارید و هیچ کاری نکنید.


عکس ماهوارهای از بهشت معصومه در شهر قم
3. شما چه کار باید بکنید؟
منحنی را صاف کنید
این بیماری حالا عالمگیر شده است و دیگر نمیتوان این لکه را از کرۀزمین پاک کرد. اما برای کاهش پیامدهایش میتوان کارهایی کرد.
برخی کشورها الگوی خوبی برای این کارها هستند. بهترینشان تایوان است که هممرز با چین است و بااینحال تعداد مبتلایانش تا امروز کمتر از 50 نفر بوده است. این مقالۀ جدید تمام اقدامات زودهنگامی را توضیح میدهد که این کشور در پیش گرفت و بر مهار بیماری متمرکز بود.
این کشور توانست این بیماری را کنترل کند، اما اکثر کشورها چنین مهارتی نداشتند و نتوانستند. حالا تایوان دارد گام بعدی را انجام میدهد: کاهش. حالا باید این ویروس را تاحدممکن بیخطر و بیتأثیر کنند.
اگر سرایت این بیماری را تاحدممکن کاهش دهیم، نظام درمان میتواند بهتر به مبتلایان رسیدگی کند و نرخ مرگومیر بهشدت کاهش خواهد یافت. در ضمن، اگر بتوانیم سرعت سرایت را کم کنیم، به نقطهای میرسیم که میتوان باقی افراد جامعه را واکسینه کرد و ریسک این بیماری را کلاً از بین برد. لذا هدفمان این نیست که واگیریهای کروناویروس را کلاً حذف کنیم. هدف تعویق سرایت بیماری است.
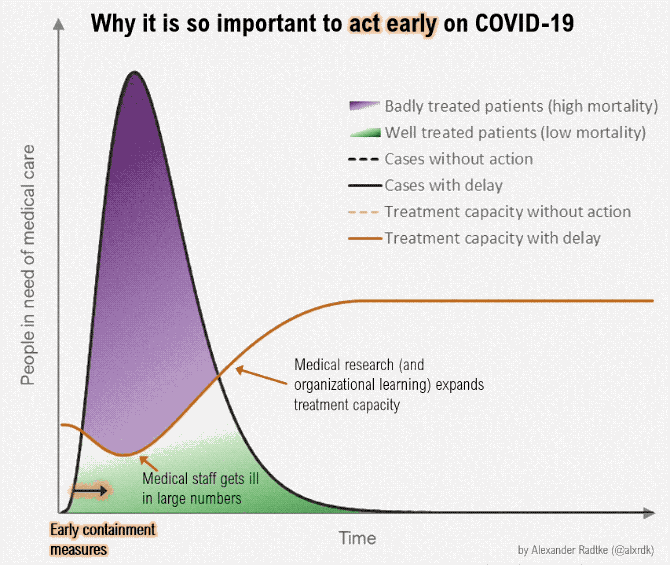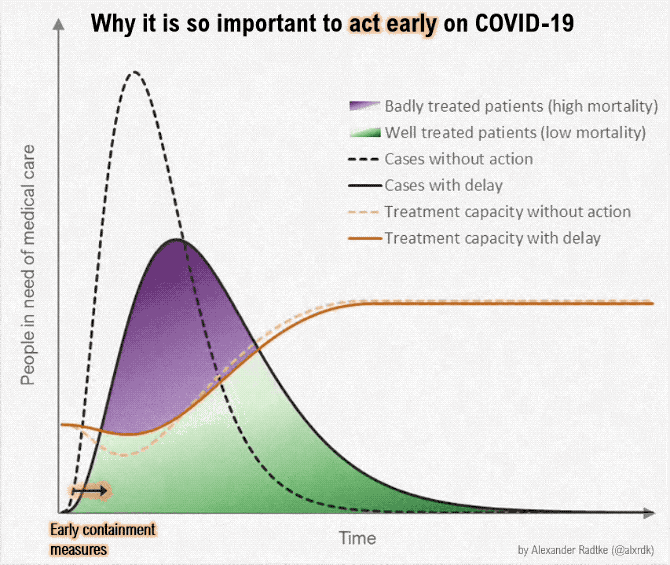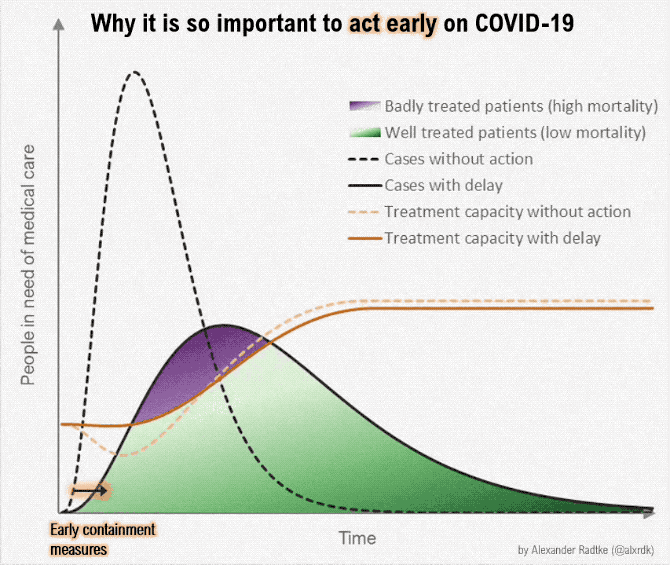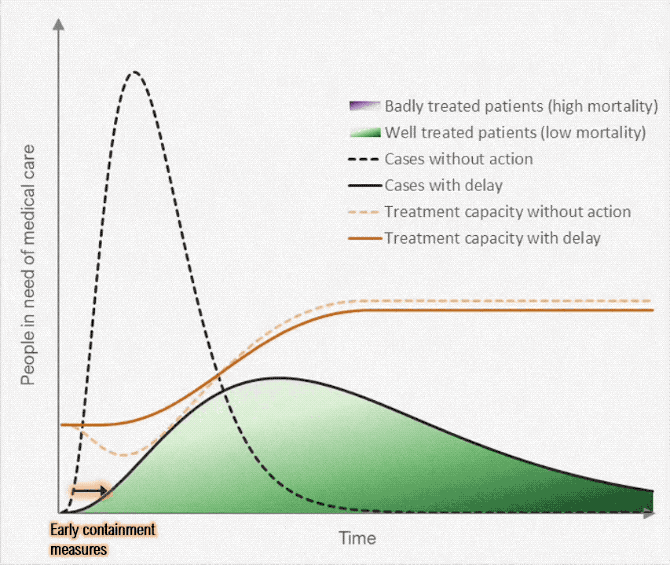

هرچه بیشتر بتوانیم نرخ ابتلا را کم کنیم، نظام درمانی بهتر میتواند رسیدگی کند، نرخ مرگومیر کاهش مییابد، و تعداد بیشتری از افراد جامعه را پیش از ابتلا میتوان واکسینه کرد.
خب، چطور باید منحنی راصاف کنیم؟
رعایت فاصلۀ اجتماعی
یک کار ساده هست که همه میتوانیم انجام دهیم و تأثیر هم دارد: رعایت فاصلۀ اجتماعی.
در نمودار ووهان یادتان هست که همین که شهر قرنطینه شد، سیر تعداد مبتلایان نزولی شد. دلیلش این است که افراد دیگر تعاملی با هم نداشتند و ویروس نتوانست منتشر شود.
اکنون جامعۀ علمی بر سر این نکته اجماع دارد که اگر کسی سرفه کند، این ویروس میتواند تا شعاع 2 متر منتشر شود. با رعایت این فاصله، ذرات سرفه و عطسه به زمین میافتند و دیگر شما را آلوده نمیکنند.
آنوقت «سطوح» به اصلیترین راه آلودگی بدل میشوند. این ویروس روی سطوح مختلفی مانند فلزات، سرامیک و پلاستیک میتواند تا 9 روز زنده بماند. این یعنی چیزهایی مانند دستگیرۀ در، میز و دکمههای آسانسور میتوانند ناقلان خطرناک این بیماری باشند.
تنها راه کاهش واقعی انتشار ویروس، رعایت فاصلۀ اجتماعی است: اینکه افراد تا جای ممکن در خانه بمانند و آنقدر به قرنطینۀ خانگی ادامه دهند که خطر این ویروس رفع شود.
اثربخشی این تکنیک در گذشته هم اثبات شده است؛ به بیان دقیقتر، در آنفولانزای عالمگیر 1918.
درسآموختههای آنفولانزای عالمگیر 1918
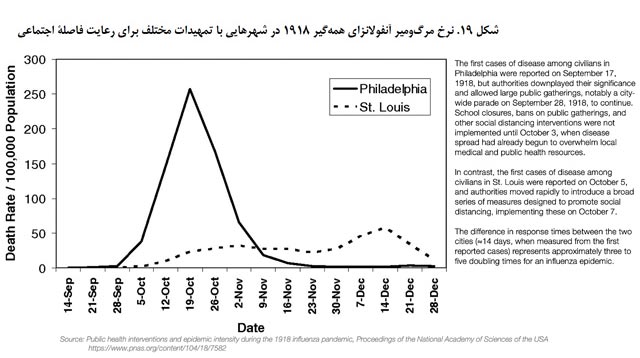


میتوانید ببینید که فیلادلفیا دیر واکنش نشان داد و نرخ مرگومیر در این شهر چطور اوج گرفت. و آمار فیلادلفیا را با سنتلوئیس مقایسه کنید که سریع دست به اقدام زد.
بعد به نمودار شهر دنور نگاه کنید که اول اقداماتی را انجام داد و بعداً از سختگیریها کاست. در نتیجه 2 بار با افزایش مرگومیر مواجه شد و دومی حتی از اولی هم بدتر بود.
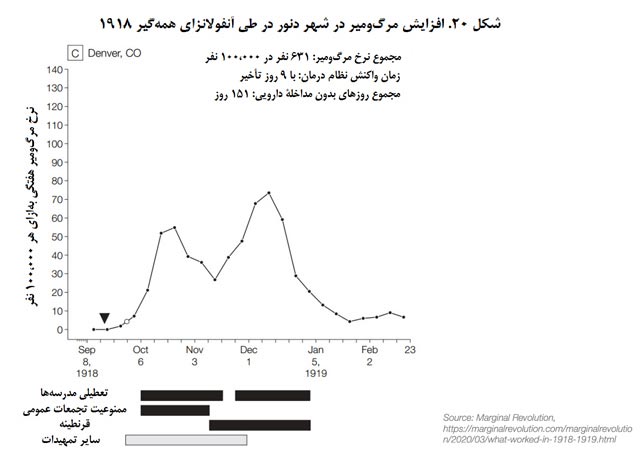

اگر دادهها را تعمیم دهیم، به این نمودار میرسیم:



این نمودار نشان میدهد در آنفولانزای 1918 در آمریکا، تعداد مرگومیر در هر شهر چقدر به سرعت واکنش بستگی داشته است. برای مثال، شهری مانند سنتلوئیس 6 روز زودتر از پیتزبرگ اقداماتی انجام داد و تعداد مرگومیر شهروندانش هم نصف بود. بهطور میانگین، اگر شهری 20 روز زودتر دست به اقدام میزد، نرخ مرگومیر نصف میشد.
ایتالیا بالاخره متوجه این موضوع شد. ابتدا روز یکشنبه لمباردی را قرنطینه کردند و یک روز بعد، دوشنبه، به اشتباهشان پی بردند و تصمیم گرفتند کل کشور را قرنطینه کنند.
خوشبختانه نتایج این اقدام را طی روزهای آتی خواهیم دید. هرچند، برای دیدن نتیجۀ کامل باید یکیدو هفته منتظر بمانیم. باز هم به نمودار ووهان برگردیم: بین زمانی که قرنطینه اعلام شد تا زمانی که تعداد مبتلایان رسمی (میلههای نارنجی) شروع به افت کرد، تأخیری 12 روزه مشاهده میشود.
سیاستمداران چگونه میتوانند به رعایت فاصلۀ اجتماعی کمک کنند؟
سؤالی که سیاستمداران امروز باید از خودشان بپرسند این نیست که آیا بالاخره باید دست به اقدامی بزنند یا نه، بلکه این است که اقدام درست کدام است.
کنترل یک بیماری همهگیر مراحل متعددی دارد که با پیشبینی شروع میشود و با ریشهکنی خاتمه مییابد. اما امروز برای خیلی از گزینهها دیر است. با این تعداد مبتلا، سیاستمداران دو گزینه بیشتر پیش روی خودشان نمیبینند: مهار بیماری، و کاهش تعداد مبتلایان.
مهار بیماری
مهار به معنای اطمینان از این است که تمام مبتلایان شناسایی، کنترل و قرنطینه شوند. این همان کاری است که سنگاپور، هنگکنگ، ژاپن و تایوان بهخوبی دارند انجام میدهند. اینها افرادی را که به کشور وارد میشوند سریعاً محدود میکنند، بیماران را شناسایی میکنند، آنها را قرنطینه میکنند، لباسهای حفاظتی پیشرفته در اختیار کادر درمان میگذارند، تمام ارتباطات آنان را ردیابی میکنند، و آنها را قرنطینه میکنند. وقتی آماده باشید و زود دست به کار شوید، این اقدامات تأثیری فوقالعاده دارند و دیگر نیازی نخواهد بود که اقتصادتان را تعطیل کنید تا بتوانید این بیماری را مهار کنید.
قبلاً هم رویکرد تایوان را ستودیم. اما چین هم خوب عمل کرده است. وقتی میبینیم و میشنویم که این کشور برای مهار این ویروس چه کارها که نکرده است، از تعجب انگشت به دهان میمانیم. برای مثال، چینیها 1،800 تیم 5نفره تشکیل دادند که تمام افراد مبتلا را ردیابی میکردند، تمام افرادی که با آنها تماس داشتند و نیز تمام افرادی را که با گروه دوم در ارتباط بودند شناسایی میکردند و در نهایت هم تمام این گروه را قرنطینه میکردند. با این درجه از سختگیری و انضباط بود که توانستند ویروس را در کشوری با بیش از یک میلیارد جمعیت مهار کنند.
اما کشورهای غربی این راه را نرفتند. و حالا هم دیگر خیلی دیر شده است. تصمیم اخیر آمریکا مبنی بر اینکه تمام مسافرتها از اروپا را ممنوع کرده است، اقدامی در راستای مهار برای کشوری است که تا امروز تعداد مبتلایانش سه برابر تعداد زمانی است که هوبی تصمیم به قرنطینه گرفت، و با آهنگی نمایی هم در حال رشد است. چطور میتوانیم بفهمیم که آیا این اقدام کافی است یا نه؟ از روی ممنوعیت مسافرت در ووهان میتوان فهمید که چنین کاری مؤثر است یا نه.
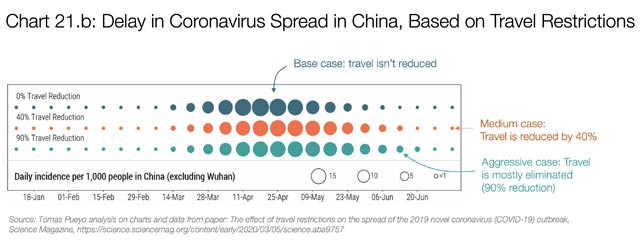

این نمودار تأثیر ممنوعیت سفر در ووهان را بر کاهش سرعت شیوع این بیماری نشان میدهد. اندازۀ حباب نشانگر تعداد مبتلایان روزانه است. ردیف بالا تعداد مبتلایان را در حالت عادی نشان میدهد (کاری انجام نشود). دو ردیف دیگر تأثیر اعمال 40 درصدی و 90 درصدی ممنوعیت مسافرت را نشان میدهند. این مدلی است که تعدادی از متخصصان همهگیرشناسی (اپیدمیولوژی) طراحی کردهاند، چون ما خودمان نمیتوانیم چنین مدلی بسازیم.
اگر چندان تفاوتی احساس نمیکنید، درست فهمیدهاید. چنین ممنوعیتی تأثیر چندانی بر گسترش این بیماری ندارد.
پژوهشگران تخمین میزنند که رویهمرفته ممنوعیت سفر در ووهان میزان شیوع در چین را فقط بین 3 تا 5 روز به تأخیر انداخت.
حالا ببینیم نظر پژوهشگران دربارۀ تأثیر کاهش نرخ انتقال چیست.
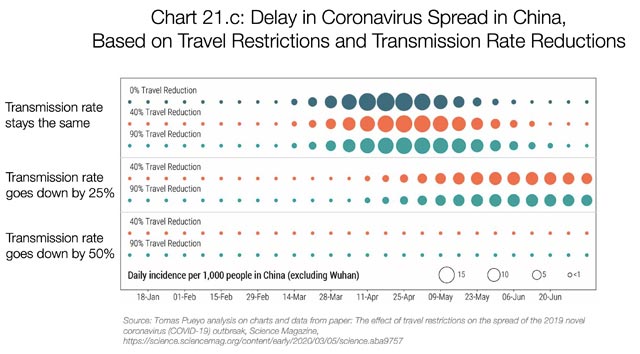

بلوک بالایی شبیه همانی است که قبلاً دیدید و دو بلوک دیگر هم تأثیر کاهش نرخ انتقال را نشان میدهند. اگر (با رعایت فاصلۀ اجتماعی و قرنطینۀ خانگی) نرخ انتقال 25 درصد کم شود، منحنی اندکی صاف میشود و اوج بیماری را 14 روز عقب میاندازد. اگر نرخ انتقال بیماری را 50 درصد کاهش دهیم، میبینیم که بیماری دستکم تا فصل بعد شیوع پیدا نمیکند.
تصمیم مقامات آمریکایی برای ممنوعیت سفر از اروپا تصمیم خوبی است: احتمالاً چندساعتی برایشان زمان میخرد، شاید هم یکیدو روز. اما نه بیشتر. این یعنی وقتی باید در پی کاهش بیماری باشید، به سراغ مهار آن بروید.
همین که تعداد مبتلایان در کشوری به چندصد و چندهزار نفر رسید، جلوگیری از ورود اتباع سایر کشورها، ردیابی مسافران کنونی و قرنطینهکردن آنهایی که با این افراد ارتباط داشتهاند، دیگر کفایت نمیکند. حالا باید اقدامات مرحلۀ بعدی را انجام دهید و در پی «کاهش» بیماری باشید.
کاهش تعداد مبتلایان
کاهش تعداد مبتلایان مستلزم رعایت شدید و جدی فاصلۀ اجتماعی است. افراد باید از دیدوبازدید بپرهیزند تا نرخ انتقال (R) از حدود 2 تا 3 (نرخ انتقال ویروس بدون اینکه اقدامی انجام شود) به زیر 1 برسد و نهایتاً ناپدید شود.
این اقدامات نیازمند بستن شرکتها، فروشگاهها، حملونقل عمومی، مدرسهها و قرنطینۀ اجباری است. هرچه شرایط وخیمتر باشد، رعایت فاصلۀ اجتماعی باید شدیدتر باشد. هرچه اقدامات سختگیرانه را زودتر شروع کنید، بازۀ این سختگیری کوتاهتر خواهد بود، شناسایی مبتلایان سادهتر میشود و افراد کمتری آلوده میشوند.
این همان کاری است که ووهان مجبور بود انجام دهد. این همان چیزی است که ایتالیا مجبور شد بپذیرد. چون وقتی ویروس افسارگسیخته میشود و شیوع پیدا میکند، تنها راه باقیمانده این است که تمام مناطق آلوده را قرنطینه کنید تا بتوانید جلوی انتشارش را بگیرید.
وقتی تعداد مبتلایان رسمی به هزاران نفر (و مبتلایان واقعی به دهها هزار نفر) میرسد، کشورهایی نظیر ایران و فرانسه و اسپانیا و آلمان و سوئیس و آمریکا هم باید و باید همین اقدامات را انجام دهند.
اما افسوس که چنین نمیکنند.
برخی شرکتها به دورکاری روی آوردهاند، که اقدامی ستودنی است.
برخی رویدادهای جمعی متوقف و لغو شدهاند.
برخی مناطق آلوده خودشان خودشان را قرنطینه کردهاند.
همۀ این اقدامات سرعت انتشار این ویروس را کاهش میدهند. نرخ انتقال را هم از 2.5 به 2.2 یا شاید 2 پایین میآورند. اما برای اینکه نرخ انتقال را برای مدتی ثابت به زیر 1 برسانند تا این همهگیری متوقف شود، کفایت نمیکنند. اگر هم نتوانیم این کار را بکنیم، باید بکوشیم نرخ انتقال را تا سرحدامکان به 1 نزدیک کنیم تا بتوانیم منحنی را صاف کنیم.
در نتیجه، باید سؤال را اینطور مطرح کنیم که: برای پایینآوردن مقدار R چه فداکاریهایی باید بکنیم؟ این منویی است که ایتالیا جلوی دست همۀ ما گذاشته است:
- هیچکس نمیتواند به مناطق قرنطینه وارد شود یا از آنجا خارج شود، مگر به دلایل خانواگی یا کاریِ اثباتشده.
- از جابهجایی درون این مناطق هم باید اجتناب کرد، مگر به دلایل ضروریِ شخصی یا کاریِ موجهی که نمیتوان آنها را تعویق انداخت.
- به افرادی که علائم بیماری دارند (تب و تنگی نفس) بهشدت توصیه میشود که در منزل بمانند.
- استراحتهای معمول و متعارف کادر درمان موقتاً لغو میشود.
- تمامی مجموعههای آموزشی (مدرسهها و دانشگاهها و…)، باشگاههای ورزشی، موزهها، ایستگاههای اسکی، مراکز تفریحی و فرهنگی، استخرها و تئاترها بسته میشوند.
- میخانهها و رستورانها فقط از 6 بامداد تا 6 عصر اجازه دارند باز باشند، و فاصلۀ بین مردم دراین مکانها باید دستکم یک متر باشد.
- تمام باشگاههای تفریحی خصوصی باید بسته شوند.
- تمام کسبوکارها باید فاصلۀ یک متری بین افراد را رعایت کنند. آنهایی که امکان رعایت این موضوع را ندارند، باید تعطیل کنند. عبادتگاهها مادامیکه رعایت این فاصله را تضمین میکنند میتوانند باز باشند.
- دیدوبازدیدهای خانوادگی و دوستانه باید قطع شوند.
- جلسههای کاری باید به تعویق بیفتند و دورکاری باید ترویج شود.
- تمام مسابقهها و رویدادهای ورزشی، عمومی یا خصوصی، لغو میشوند. رویدادهای مهم را در فضاهای سرپوشیده میتوان برگزار کرد.
دو روز بعد هم این موارد را به فهرست بالا اضافه کردند: نه، حالا تمام کسبوکارهای غیرضروری باید تعطیل شوند. لذا اکنون تمام فعالیتهای تجاری متوقف میشوند و دفترهای کاری، کافهها و فروشگاهها بسته میشوند. فقط حملونقل، داروخانهها و فروشگاههای مواد غذایی باز میمانند.
یک راه این است که این اقدامات تدریجی اعمال شوند. اما متأسفانه این کار فرصت ارزشمندی در اختیار ویروس میگذارد که منتشر شود. اگر میخواهید در امان باشید، این کار را به سبک ووهان انجام دهید. شاید مردم الان لب به شکوه و شکایت بگشایند، اما بعداً سپاسگزارتان خواهند بود.
رهبران کسبوکار چگونه میتوانند به رعایت فاصلۀ اجتماعی کمک کنند؟
اگر شما رهبر و مدیر یک سازمان هستید و میخواهید بدانید چه باید بکنید، بهترین منبع «باشگاه در خانه بمانیم» است.
این سایت شامل فهرستی از سیاستهای رعایت فاصلۀ اجتماعی است که شرکتهای فناوری آمریکا تدوین کردهاند، تا الان 588 شرکت.
این سایت سیاستهای مرتبط با دورکاری را، از دورکاریِ مجاز تا ضروری گرفته و از بازدیدهای محدود تا سفر و برگزاری رویدادها، دربرمیگیرد.
موارد دیگری هم هست که هر شرکتی باید مشخص کند، مانند اینکه با کارکنان ساعتی چه کنید، دفتر شرکت را باز نگه دارید یا نه، چگونه با افراد مصاحبه کنید، با غذاخوری شرکت چه کنید و… . اگر میخواهید بدانید که شرکت من، کورس هیرو، چگونه این مسائل را مدیریت میکند، میتوانید دستورالعمل را بخوانید.
4. چه زمانی باید دست به کار شویم؟
احتمالاً تا الان خیلی از چیزهایی را که توضیح دادهام پذیرفتهاید و حالا دارید با خودتان فکر میکنید که خب، از کی دست به کار شوم؟ به عبارت دیگر، شروع هر کدام از این اقدامات باید بر اساس چه نشانههایی باشند؟
مدل ریسکمحور نشانهها
برای این کار من یک مدل طراحی کردهام.
این مدل به شما امکان میدهد تعداد مبتلایان احتمالی در شهر و کشور خودتان را تخمین بزنید، ببینید چقدر احتمال دارد که الان یکی از کارکنانتان مبتلا شده باشد، این نرخ در طی زمان چه تغییری میکند، و باتوجهبه وضعیت پیرامونتان آیا باید شرکت به فعالیتش ادامه دهد یا تعطیل شود.
این مدل اطلاعات زیر را در اختیارمان میگذارد:
- اگر شرکت شما در ایالت واشینگتن است که 11 مرگ ناشی از کروناویروس دارد و شما هم 100 کارمند دارید، به احتمال 25 درصد یکی از کارکنان شما هم مبتلا شده است و شما باید بلافاصله شرکت را تعطیل کنید.
- اگر شرکتتان 250 کارمند دارد و عمدتاً در سانفرانسیسکو هستند (شهرهای سانمتئو و سانتا کلارا، که در 8 مارس رویهمرفته 22 مبتلای رسمی دارند و تعداد مبتلایان واقعی دستکم 54 نفر است)، در 9 مارس 2 درصد احتمال دارد که یکی از کارکنانتان مبتلا شود. شما هم باید شرکتتان را تعطیل کنید.
- اگر شرکتتان در پاریس است و 250 کارمند دارید، امروز به احتمال 95 درصد یکی از کارکنانتان مبتلا شده است و فردا شرکتتان را تعطیل کنید.
این مدل از برچسبهایی نظیر شرکت (company) و کارمند (employee) استفاده میکند، اما برای کارهای دیگر هم میتوان از آن استفاده کرد: برای مدرسهها، حملونقل عمومی و… . پس اگر فقط 50 کارمند در پاریس دارید، اما همهشان از مترو استفاده میکنند و با هزاران نفر دیگر در تماس هستند، ناگهان احتمال اینکه یکی از آنها مبتلا شود بسیار افزایش مییابد و شما باید بلافاصله شرکت را تعطیل کنید.
اگر هنوز مرددید چون هیچکسی نشانههایی از این بیماری را ندارد، یادتان باشد که 26 درصد سرایت بیماری پیش از بروز نشانهها اتفاق میافتد.
آیا شما یکی از مدیران و رهبران سازمانی بزرگ هستید؟
این مدل بیرحم است. ریسک هر شرکتی را مجزا حساب میکند و شما میتوانید تا هر جایی که میخواهید ریسک کنید، اما بالاخره ضربۀ ناگزیرِ کروناویروس شرکتتان را تعطیل خواهد کرد.
اما اگر شما یکی از اعضای تیم مدیریتی یک هلدینگ یا یکی از سیاستمداران هستید، حسابوکتابتان فقط برای یک شرکت نیست، برای کل افراد است. مدل هم اینطوری تغییر میکند: چقدر احتمال دارد که یکی از شرکتهایمان مبتلا شود؟ اگر 50 شرکت زیرمجموعه دارید که هر کدامشان هم بهطور میانگین 250 کارمند دارند، و در سانفرانسیسکو هستید، 35 درصد احتمال دارد که یکی از شرکتها یک کارمند مبتلا داشته باشد، و این احتمال در هفتۀ بعد به 97 درصد میرسد. یک سربرگ (tab) در مدل برای محاسبۀ این موضوع گذاشتهام.
جمعبندی: هزینۀ دست روی دست گذاشتن
شاید تصمیمگیری در این باره الان بسیار ترسناک و دشوار باشد، اما بیایید از زاویۀ دیگری به قضیه نگاه کنیم.
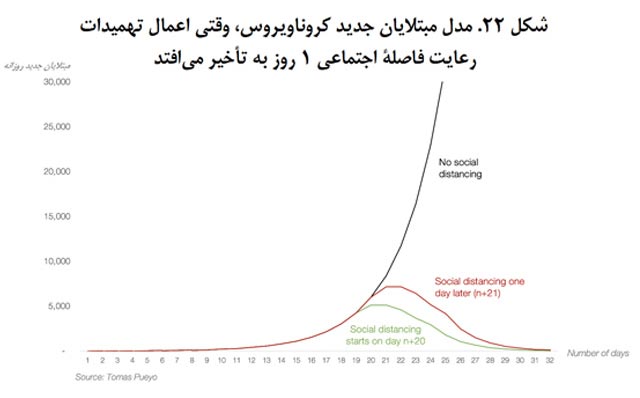

این تئوری و مدل نظری برای جامعههای مختلف است: یکی فاصلۀ اجتماعی را رعایت نمیکند، یکی از روز nام شیوع این کار را شروع میکند، یکی هم از روز n+1ام. تمام اعداد غیرواقعی هستند (این اعداد را گذاشتم تا آنچه را در هوبی اتفاق افتاد نشان دهم، که در بدترین حالتش به 6،000 ابتلا در روز رسید). هدفم هم فقط این است که تأثیر همین 1 روز را در میزان رشد نمایی نشان دهم. میبینید که یک روز تأخیر باعث میشود نمودار دیرتر به اوج برسد و تعداد مبتلایان هم افزایش یابد، اگرچه در ادامه آمار مبتلایان روزانه بهسمت صفر میل میکند.
اما تعداد تجمعی مبتلایان چه تغییری میکند؟
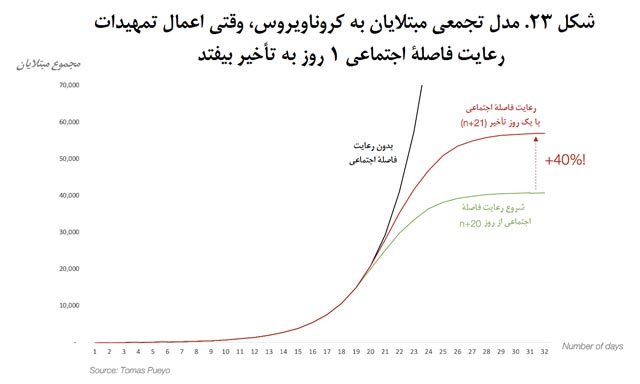

در این مدل که تا حدی شبیه رویدادهای هوبی است، یک روز تأخیر تعداد مبتلایان را 40 درصد بیشتر میکند! پس شاید اگر مسئولان استان هوبی قرنطینه را بهجای 23 ژانویه در 22 ژانویه اعلام میکردند، تعداد مبتلایان حدود 20هزار نفر کاهش مییافت که بسیار خیرهکننده است.
و فراموش نکنید که اینها فقط تعداد مبتلایان است. تعداد فوتشدگان هم بسیار بیشتر خواهد بود، زیرا نهفقط تعداد مرگومیر مستقیم 40 درصد افزایش مییابد، بلکه فشارهای کمرشکن باعث میشوند نظام درمان هم مستأصل شود؛ امری که در نهایت موجب میشود تعداد مرگومیر 10 برابر چیزی باشد که قبلاً دیدهایم. لذا یک روز تأخیر در اتخاذ اقداماتی برای رعایت فاصلۀ اجتماعی میتواند تعداد مرگومیر را در شهر و کشور شما چند برابر کند.
این خطری نمایی است که تکبهتک روزها در مدیریت آن حائز اهمیت هستند. وقتی تصمیمگیری را یک روز به تعویق میاندازید، فکر نکنید که فقط چند نفر را مبتلا میکنید. تعداد مبتلایان در شهر و کشور شما احتمالاً چندصد و چندهزار نفر است. هر روزی که فاصلۀ اجتماعی را رعایت نکنید، تعداد مبتلایان بهشکلی تصاعدی افزایش مییابد.




1,334 comments
DonaldMef
6 آذر 1400 at 6:49 ق.ظ
sex doll games
[url=”https://sex4games.com/?”]creampie sex games[/url]
offline sex games
Williamlah
6 دی 1400 at 1:47 ق.ظ
writing essays help
[url=”https://checkyouressay.com/?”]cause and effect essay tips[/url]
write that essay
vpn book d
28 دی 1400 at 6:35 ق.ظ
hola vpn download free
[url=”https://addonsvpn.com”]free india vpn[/url]
vpn ip address free
Edgexia
29 دی 1400 at 2:53 ق.ظ
plupsaismdus [url=http://www.apriligyn.com]priligy uk[/url] It has not yet developed any features for a specialized functionunlike nerve cells neurons for example which typically have branches dendrites and a longer axon a special cellular extension and are specialized to transmit and receive nerve impulses or red blood cells erythrocytes which are discshaped and packed with hemoglobin to carry oxygen. aquamWes
westchester gay chat rooms u
30 دی 1400 at 2:53 ق.ظ
frre gay wedcam chat
[url=”https://bjsgaychatroom.info”]chat avenue gay chat[/url]
chat gay
fastest vpn services a
1 بهمن 1400 at 2:28 ق.ظ
virtual shield vpn
[url=”https://choosevpn.net”]vpn pc free[/url]
buy vpn router
EscothE
1 بهمن 1400 at 3:29 ب.ظ
asseskSile If the bile duct is blocked or the liver is damaged and unable to excrete bilirubin into bile the bilirubin remains in the bloodstream causing jaundice hyperbilirubinemia yellow discoloration of the skin whites of the eyes and mucous membranes. [url=http://alevitrasp.com]occasion levitra en pharmacie[/url] Eighteen characteristic locations have been identified including occiput neck shoulder ribs elbows buttocks and knees. ChoomClona
california critical thinking skills test h
2 بهمن 1400 at 12:29 ق.ظ
critical thinking topics
[url=”https://criticalthinking2020.net”]critical thinking essay topics[/url]
critical thinking activities
critical thinking framework f
2 بهمن 1400 at 10:42 ب.ظ
critical thinking rubric
[url=”https://criticalthinkingbasics.com”]critical thinking exercises for kids[/url]
watson glazer critical thinking
the importance of critical thinking b
3 بهمن 1400 at 8:37 ب.ظ
barriers of critical thinking
[url=”https://criticalthinkinginstitute.com”]ati critical thinking exit exam test bank[/url]
teaching critical thinking
hook essay a
4 بهمن 1400 at 6:52 ب.ظ
essay scrambler
[url=”https://essayscratch.com”]essay clipart[/url]
technology essay
love essay l
5 بهمن 1400 at 5:17 ب.ظ
argumentative essay structure
[url=”https://essaysitesreviews.com”]essay template[/url]
abortion essay
popular gay chat 360 e
6 بهمن 1400 at 3:36 ب.ظ
702 gay chat number
[url=”https://gay-buddies.com”]first time gay chat[/url]
free gay phone chat men’s room
paginas gay de chat w
10 بهمن 1400 at 8:17 ق.ظ
gay universe men chat
[url=”https://gaytgpost.com/”]gay senior chat[/url]
gay sex chat room
beans keto diet m
12 بهمن 1400 at 2:49 ق.ظ
keto diet pills
[url=”https://ketogendiet.net/”]keto diet day 1[/url]
example keto diet
how long keto diet x
13 بهمن 1400 at 12:37 ق.ظ
keto diet for epilepsy
[url=”https://ketogendiets.com/”]dr josh axe keto diet[/url]
keto diet flour
keto and diet soda y
13 بهمن 1400 at 10:04 ب.ظ
low calorie keto diet
[url=”https://ketogenicdietinfo.com/”]sample keto diet menu[/url]
easy keto diet
keto diet principles l
14 بهمن 1400 at 7:18 ب.ظ
keto diet and diarrhea
[url=”https://ketogenicdiets.net/”]keto diet plan for men[/url]
keto vegan diet
casino no deposit free bonus z
15 بهمن 1400 at 4:31 ب.ظ
online casino usa real money no deposit bonus
[url=”https://onlinecasinohero.com/”]online casino free spins[/url]
casinos sites
gay dating profile "always-looking" j
20 بهمن 1400 at 3:53 ق.ظ
gay free dating 4 older uk
[url=”https://speedgaydate.com/”]gay dating professional bodybuilders[/url]
dating with herpes gay man
avast secureline vpn review u
21 بهمن 1400 at 3:23 ق.ظ
astrill vpn
[url=”https://thebestvpnpro.com/”]vpn router buy[/url]
vpn service comparison
link
21 بهمن 1400 at 5:46 ب.ظ
Нові сучасні фільми дивитися українською мовою онлайн в
хорошій якості HD link
where to buy vpn h
22 بهمن 1400 at 1:53 ق.ظ
softether vpn client manager
[url=”https://tjvpn.net/”]buy vpn cheap[/url]
best vpn windows 2017
what is a definition essay z
23 بهمن 1400 at 12:35 ق.ظ
what does essay mean in spanish
[url=”https://topessayswriter.com/”]organization of an essay[/url]
argumentative essay introduction example
Zoscoms
23 بهمن 1400 at 2:59 ق.ظ
plaquenil class action lawsuit Usos Del Propecia
link
24 بهمن 1400 at 9:57 ق.ظ
Нові фільми 2021 року. link
lab aseptic technique critical thinking #4 k
24 بهمن 1400 at 11:10 ب.ظ
examples of critical thinking skills
[url=”https://uncriticalthinking.com/”]simple definition of critical thinking[/url]
critical thinking process steps
link
24 بهمن 1400 at 11:24 ب.ظ
Фільми та серiали 2020 українською мовою в HD якості link
link
25 بهمن 1400 at 1:20 ق.ظ
Дивитися фільми українською онлайн link
link
25 بهمن 1400 at 9:34 ق.ظ
Нові фільми 2021 року. link
link
25 بهمن 1400 at 9:16 ب.ظ
Найкращі фільми 2021 link
best kodi vpn y
25 بهمن 1400 at 9:25 ب.ظ
best vpn deals
[url=”https://vpn4torrents.com/”]free vpn for google chrome[/url]
buy hma pro vpn
link
26 بهمن 1400 at 12:31 ق.ظ
Дивитися фільми онлайн в HD якості українською мовою link
best vpn windows v
26 بهمن 1400 at 6:50 ب.ظ
vpn chrome
[url=”https://vpnshroud.com/”]business class vpn service[/url]
business vpn small
free lifetime vpn i
27 بهمن 1400 at 4:57 ب.ظ
vpn ratings
[url=”https://vpnsrank.com/”]vpn chrome[/url]
top vpn services
hide my asss vpn n
28 بهمن 1400 at 5:12 ب.ظ
free vpn for computer
[url=”https://windowsvpns.com/”]free vpn list[/url]
free vpn netflix
Золото 17 серия
29 بهمن 1400 at 6:00 ب.ظ
Дивитися фільми українською
онлайн Золото 17 серия
essay on leader i
29 بهمن 1400 at 6:21 ب.ظ
problem solution essay
[url=”https://yoursuperessay.com/”]analytical essay example[/url]
300 word essay
Папы 2022
2 اسفند 1400 at 7:17 ب.ظ
Новинки фільми, серіали, мультфільми 2021 року, які вже вийшли Ви можете дивитися українською
на нашому сайті Папы 2022
Link
2 اسفند 1400 at 11:25 ب.ظ
Фільми українською в хорошій якості – онлайн без реклами Link
Ураганные Хроники 437 эпизод (Наруто 2 сезон)
4 اسفند 1400 at 12:01 ق.ظ
Дивитися популярні фільми 2021-2021 року Ураганные Хроники 437 эпизод (Наруто 2 сезон)
форсаж: хоббс и шоу
4 اسفند 1400 at 12:23 ق.ظ
Дивитися популярні фільми 2021-2021 року форсаж: хоббс и шоу
Кристофер Робин
4 اسفند 1400 at 3:23 ب.ظ
Дивитися фільми українською онлайн Кристофер Робин
Link
4 اسفند 1400 at 9:57 ب.ظ
Найкращі українські фільми 2021 року Link
Link
4 اسفند 1400 at 11:16 ب.ظ
Новинки фільми, серіали, мультфільми 2021 року, які
вже вийшли Ви можете дивитися українською на нашому сайті Link
Link
5 اسفند 1400 at 12:18 ق.ظ
Нові фільми 2021 року. Link
Link
5 اسفند 1400 at 2:38 ق.ظ
Дивитися фільми українською онлайн Link
Link
5 اسفند 1400 at 6:08 ق.ظ
Не пропустіть кращі новинки кіно українською 2021 року
Link
Вечер с Владимиром Соловьевым
5 اسفند 1400 at 9:59 ق.ظ
Новинки фільми, серіали, мультфільми 2021 року, які вже вийшли
Ви можете дивитися українською на нашому
сайті Вечер с Владимиром Соловьевым
Вечер с Владимиром Соловьевым
5 اسفند 1400 at 11:00 ق.ظ
Нові фільми 2021 року. Вечер с Владимиром Соловьевым
z.globus-kino.ru
8 اسفند 1400 at 2:56 ق.ظ
Фільми та серiали 2020 українською
мовою в HD якості z.globus-kino.ru
filmiwap.store
8 اسفند 1400 at 5:55 ق.ظ
Нові сучасні фільми дивитися українською мовою онлайн в хорошій якості HD filmiwap.store
Захар Беркут
9 اسفند 1400 at 3:43 ق.ظ
Дивитися фільми українською онлайн Захар Беркут
link
9 اسفند 1400 at 2:24 ب.ظ
Нові фільми 2021 року. link
Rwhhople
4 فروردین 1401 at 4:23 ب.ظ
sildenafil 50mg review sildenafil en mujeres
Djjyhople
8 فروردین 1401 at 11:34 ق.ظ
stromectol south africa ivermectin 5ml
Crgbbagma
8 فروردین 1401 at 11:41 ب.ظ
buy ivermectin for humans uk stromectol 6 mg dosage
Amsmcincviope
9 فروردین 1401 at 6:03 ب.ظ
ivermectin ireland cost of stromectol medication
Rkjhople
10 فروردین 1401 at 12:48 ق.ظ
ivermectin 2% stromectol 3mg
KbvAvelm
10 فروردین 1401 at 1:34 ق.ظ
ivermectin 400 mg brands stromectol price us
Dgwihople
11 فروردین 1401 at 3:11 ب.ظ
ivermectin 6 tablet cost of ivermectin 1% cream
Febchoits
11 فروردین 1401 at 3:47 ب.ظ
ivermectin uk coronavirus ivermectin 3mg for lice
Cehhbagma
11 فروردین 1401 at 5:13 ب.ظ
ivermectin cream canada cost cost of ivermectin 3mg tablets
Amssmcincviope
12 فروردین 1401 at 11:20 ق.ظ
ivermectin lotion for scabies stromectol ivermectin tablets
KbwvAvelm
12 فروردین 1401 at 4:12 ب.ظ
ivermectin 6 mg tablets ivermectin 0.5 lotion india
Rkgjhople
12 فروردین 1401 at 4:53 ب.ظ
ivermectin 6mg dosage ivermectin lotion for scabies
Dbwihople
15 فروردین 1401 at 8:34 ق.ظ
ivermectin 6 mg tablets ivermectin generic cream
Febbhoits
15 فروردین 1401 at 10:37 ق.ظ
stromectol pill stromectol for head lice
Cbshbagma
15 فروردین 1401 at 12:01 ق.ظ
stromectol for sale ivermectin eye drops
Ntgbhople
16 فروردین 1401 at 8:55 ق.ظ
sildenafil dose sildenafil 20 mg coupon
Dbnghople
19 فروردین 1401 at 6:33 ب.ظ
sildenafil manufacturer vardenafil vs sildenafil
Fnenhoits
19 فروردین 1401 at 8:34 ب.ظ
canada viagra viagra without prescription
Ntfbfhople
20 فروردین 1401 at 6:55 ب.ظ
cialis prescription tadalafil
KeezAvelm
20 فروردین 1401 at 8:47 ب.ظ
cialis 5mg tadalafil when will tadalafil be generic
Dennhople
23 فروردین 1401 at 3:10 ب.ظ
walgreens pharmacy store locator order prescriptions online without doctor
Fwbnhoits
23 فروردین 1401 at 5:10 ب.ظ
sildenafil citrate vs sildenafil figral sildenafil 100mg
Cmmnbagma
23 فروردین 1401 at 6:32 ب.ظ
tadalafil generic canada eli sex pill/tadalafil
KbwnAvelm
24 فروردین 1401 at 10:01 ق.ظ
sildenafil soft tablets cheap viagra 150 mg
Dsnnhople
25 فروردین 1401 at 6:46 ق.ظ
legal canadian pharmacies canada drugs superstore
Fuuphoits
25 فروردین 1401 at 8:37 ق.ظ
viagra mexico buy generic viagra online cheap
Anuocincviope
26 فروردین 1401 at 12:48 ق.ظ
propecia online pharmacy weis pharmacy
Nbtthople
26 فروردین 1401 at 7:01 ق.ظ
cialis generic prices black cialis 800mg
KnrnAvelm
26 فروردین 1401 at 10:22 ق.ظ
caring pharmacy online store Diovan
Jtnnhople
28 فروردین 1401 at 9:16 ق.ظ
ivermectin for dogs fleas cattle ivermectin for humans
Wevgbagma
28 فروردین 1401 at 11:29 ق.ظ
canadian pharmacy coupon code 2017 tour de pharmacy watch online
Annocincviope
29 فروردین 1401 at 2:27 ق.ظ
order viagra by phone sildenafil 20 mg tablet brand name
Zbtthople
29 فروردین 1401 at 11:15 ق.ظ
stromectol price maximum dose of ivermectin
EnrnAvelm
29 فروردین 1401 at 11:54 ق.ظ
cialis black wirkung what is more effective,cialis or viagra?
Jnnyhople
31 فروردین 1401 at 5:17 ب.ظ
shop for cialis buy cialis in davenport fl
Ahhphoits
31 فروردین 1401 at 5:28 ب.ظ
viagra c20 cialis cialis priligy online australia
Wnsnbagma
31 فروردین 1401 at 6:48 ب.ظ
medicine levitra erectile dysfunction levitra reviews
Anuucincviope
1 اردیبهشت 1401 at 9:01 ق.ظ
canadian pharmacies cipro hc suspension 0.2-1% tylenol with codeine online pharmacy
EnnsAvelm
1 اردیبهشت 1401 at 6:15 ب.ظ
how can you get viagra online order sildenafil online uk
nyyyhople
1 اردیبهشت 1401 at 6:33 ب.ظ
levitra vardenafil cialis and levitra together
DanielEluro
3 اردیبهشت 1401 at 4:11 ق.ظ
[url=https://perevoz-ngz.ru]перевозка паллет[/url]
Jmmhople
3 اردیبهشت 1401 at 9:39 ب.ظ
no 1 canadian pharcharmy online free online pharmacy technician practice test
Ansnhoits
3 اردیبهشت 1401 at 9:57 ب.ظ
viagra professional canadian pharmacy canadian pharmacies that ship to us
Wnnhbagma
3 اردیبهشت 1401 at 11:18 ب.ظ
canada drugs direct pharmacy without prescription
Jyhcincviope
4 اردیبهشت 1401 at 1:35 ب.ظ
Celebrex canada drugs coupons
EaaqAvelm
4 اردیبهشت 1401 at 10:49 ب.ظ
canadian pharmacy near me prescription anti-inflammatory drugs
Ntcxhople
4 اردیبهشت 1401 at 10:50 ب.ظ
canadian drugs pharmacy is it legal to buy prescription drugs from canada?
Donaldcrash
7 اردیبهشت 1401 at 9:37 ب.ظ
[url=https://kodirovanie-ot-alkogolizma-v-ufe.ru]кодировка от алкоголизма уфа[/url]
link
9 اردیبهشت 1401 at 7:24 ب.ظ
NR
Montepuddy
10 اردیبهشت 1401 at 3:56 ق.ظ
[url=http://cheapdrugs.store/#]buy prescription drugs from india[/url]
MichaelBeite
11 اردیبهشت 1401 at 11:52 ب.ظ
[url=https://vyvod-iz-zapoya-na-domu-v-ufe.ru/]вывод из запоя вызвать на дом[/url]
Montepuddy
12 اردیبهشت 1401 at 8:55 ق.ظ
[url=http://cheapdrugs.store/#]ed dysfunction treatment[/url]
DamianDwess
13 اردیبهشت 1401 at 11:01 ق.ظ
[url=https://promokod-1xbet2022.ru]раздача промокоды 1xbet[/url]
Jebnhople
14 اردیبهشت 1401 at 11:06 ق.ظ
quality prescription drugs canada indian pharmacies safe
MichaelDob
14 اردیبهشت 1401 at 5:55 ب.ظ
[url=https://remont-kvartir199220.ru]ремонт квартир тульская[/url]
Williamrig
15 اردیبهشت 1401 at 9:58 ب.ظ
cialis at canadian pharmacy what works better cialis or viagra? online cialis no prescription
DamianDwess
16 اردیبهشت 1401 at 7:05 ق.ظ
[url=https://lombard-carmoney.ru/]деньги под залог птс тольятти[/url]
[url=https://xn--80aaajbdbddwj2alwjieei2afr3v.xn--p1ai/]займ ру[/url]
[url=https://avtolombard-n1.ru/]займ под залог автомобиля[/url]
2369366467236
DamianDwess
16 اردیبهشت 1401 at 8:39 ب.ظ
[url=https://avtolombard32.ru/]автоломбард под птс[/url]
[url=https://78autousa.ru/]банки выдающие кредит под залог авто[/url]
[url=https://automoney-sar.ru/]как привлечь быстрее деньги[/url]
2369366467236
DamianDwess
17 اردیبهشت 1401 at 2:13 ق.ظ
[url=https://lombard-nomer-1.ru/]займ денег под залог имущества приобретенного называется[/url]
[url=https://tspace.ru/]позвонить оператору связи[/url]|
[url=https://78autousa.ru/]кредит под залог авто банк[/url]
2369366467236
DamianDwess
17 اردیبهشت 1401 at 7:20 ق.ظ
[url=https://dengibeztormozov.ru/]автоломбард санкт петербург птс[/url]
[url=https://autosecurity-insurance.ru/]автокредит без взноса[/url]
[url=https://wiki-work.ru/]бизнес одежда по интернету[/url]
2369366467236
Williamrig
17 اردیبهشت 1401 at 1:00 ب.ظ
purchase prednisone from india prednisone for sale prednisone for sale online
DamianDwess
17 اردیبهشت 1401 at 1:04 ب.ظ
[url=https://pervomayskiy-credits.ru/]новые займы онлайн[/url]
[url=https://vikup-moscow.ru/]грузовой автоломбард под залог птс[/url]
[url=https://autolombard134.ru/]взять деньги в кредит[/url]
2369366467236
Robertfep
18 اردیبهشت 1401 at 2:03 ق.ظ
[url=https://tspace.ru/]домашний интернет провайдеры[/url]|
[url=https://xn--80aacdhf0ciqbzr8n.xn--p1ai/]автоломбард под залог птс авто[/url]
[url=https://motorlombard.ru/]оформить займ на карту онлайн[/url]
2369366467236
Williamrig
18 اردیبهشت 1401 at 5:12 ق.ظ
10 mg generic cialis cheap cialis by post cialis generic alternative
Robertfep
18 اردیبهشت 1401 at 6:17 ق.ظ
[url=https://inbastion.ru/]страховое агентство профессионал[/url]
[url=https://motorlombard.ru/]оформить быстрый займ[/url]
[url=https://4141304.xn--p1ai/]микрозаймы на карту срочно[/url]
2369366467236
Robertfep
18 اردیبهشت 1401 at 9:41 ق.ظ
[url=https://avtolombard-krasnodar.ru/]авто с правом выкупа от частных[/url]
[url=https://automoney-sar.ru/]как перевести деньги через систему быстрых[/url]
[url=https://rubldam.ru/]деньги взаймы[/url]
2369366467236
Link
18 اردیبهشت 1401 at 1:20 ب.ظ
Нові сучасні фільми дивитися
українською мовою онлайн в хорошій якості HD Link
Williamrig
18 اردیبهشت 1401 at 5:57 ب.ظ
prednisone capsules prednisone 10mg canada prednisone over the counter
Robertfep
19 اردیبهشت 1401 at 3:23 ق.ظ
[url=https://avtolombard-msk.ru/]полис автострахования[/url]
[url=https://vsebankinn.ru/]бюро займов нижний новгород официальный сайт[/url]
[url=https://avtolombard-n1.ru/]автоломбарды в москве купить машину[/url]
2369366467236
Link
19 اردیبهشت 1401 at 7:06 ق.ظ
Дивитися популярні фільми 2021-2021 року Link
Link
19 اردیبهشت 1401 at 7:57 ق.ظ
Дивитися фільми українською онлайн Link
Link
19 اردیبهشت 1401 at 8:08 ق.ظ
Найкращі українські фільми
2021 року Link
Link
19 اردیبهشت 1401 at 8:25 ق.ظ
Дивитися фільми онлайн в HD якості українською мовою Link
Link
19 اردیبهشت 1401 at 8:32 ق.ظ
Новинки фільми, серіали, мультфільми 2021 року, які вже
вийшли Ви можете дивитися українською
на нашому сайті Link
Link
19 اردیبهشت 1401 at 8:34 ق.ظ
Фільми та серiали 2020 українською мовою в HD якості Link
Link
19 اردیبهشت 1401 at 9:19 ق.ظ
Дивитися популярні фільми 2021-2021 року Link
Link
19 اردیبهشت 1401 at 9:26 ق.ظ
Фільми та серiали 2020 українською мовою в HD
якості Link
Williamrig
19 اردیبهشت 1401 at 9:34 ق.ظ
buy prescription drugs without doctor psychological ed treatment ed treatment natural
2022
19 اردیبهشت 1401 at 7:52 ب.ظ
Фільми та серiали 2020 українською мовою в HD якості 2022
Matthewvot
20 اردیبهشت 1401 at 12:00 ق.ظ
[url=https://tank-container1.ru]танк контейнер для кислот[/url]
Matthewvot
20 اردیبهشت 1401 at 3:39 ق.ظ
[url=https://tank-container1.ru]40 футовый танк контейнер[/url]
Jebnhople
20 اردیبهشت 1401 at 4:56 ق.ظ
us pharmacy online Kemadrin
Williamrig
20 اردیبهشت 1401 at 7:10 ق.ظ
prednisone 3 tablets daily prednisone for sale cheapest prednisone no prescription
Matthewvot
20 اردیبهشت 1401 at 9:31 ق.ظ
[url=https://tank-container1.ru]танк контейнер в аренду[/url]
Matthewvot
20 اردیبهشت 1401 at 12:15 ق.ظ
[url=https://tank-container1.ru]iso танк контейнеры[/url]
Williamrig
20 اردیبهشت 1401 at 7:06 ب.ظ
prednisone 2 5 mg generic prednisone cost of prednisone 5mg tablets
XVIDEOS
21 اردیبهشت 1401 at 4:06 ب.ظ
Watch the best Xvideos com videos, free movies, mobile xvideos,
and download for on this tube https://t.me/xvideos_xvideo
Charlesmup
21 اردیبهشت 1401 at 8:14 ب.ظ
where to buy finasteride finasteride 5mg propecia hair
XVIDEOS
22 اردیبهشت 1401 at 8:14 ق.ظ
Watch the best Xvideos com videos, free movies, mobile xvideos,
and download for on this tube https://t.me/xvideos_xvideo
Charlesmup
22 اردیبهشت 1401 at 12:37 ق.ظ
pain medications without a prescription pet antibiotics without vet prescription pet meds without vet prescription canada
XVIDEOS
22 اردیبهشت 1401 at 2:07 ب.ظ
Watch the best Xvideos com videos, free movies, mobile xvideos,
and download for on this tube https://t.me/xvideos_xvideo
XVIDEOS
22 اردیبهشت 1401 at 4:39 ب.ظ
Watch the best Xvideos com videos, free movies, mobile xvideos,
and download for on this tube https://t.me/xvideos_xvideo
Stanleyflarl
23 اردیبهشت 1401 at 12:46 ق.ظ
[url=https://iwpro.ru/]айти школа вход в систему электронный[/url]
[url=https://xn--80aacdhf0ciqbzr8n.xn--p1ai/]история автокредита[/url]
[url=https://avtolombard-ekspress.ru/]автоломбард авто в москве[/url]
23693664672361212
Charlesmup
23 اردیبهشت 1401 at 3:38 ب.ظ
propecia no prescription finasteride 5 mg prices how much does propecia cost
Stanleyflarl
23 اردیبهشت 1401 at 10:53 ب.ظ
[url=https://automoney-sar.ru/]автоломбард москва под залог[/url]
[url=https://xn--32-6kcip2cfsod5b.xn--p1ai/]автоцентр автомобили с пробегом[/url]
[url=https://kalazer.ru/]анализ дебиторской задолженности[/url]
23693664672361212
Charlesmup
24 اردیبهشت 1401 at 8:09 ق.ظ
pet antibiotics without vet prescription canadian drug prescription drugs without prior prescription
DustinPinge
24 اردیبهشت 1401 at 3:38 ب.ظ
[url=https://avtolombard-n1.ru/]выкуп грузовых автомобилей[/url]
[url=http://xn--80ad6aelhed.xn--p1ai/]какое место займу[/url]
[url=https://78autousa.ru/]совкомбанк кредит наличными под залог авто[/url]
tyriwo3994lskr
DustinPinge
24 اردیبهشت 1401 at 10:53 ب.ظ
[url=http://xn--80ad6aelhed.xn--p1ai/]занимало займ[/url]
[url=https://finans-ufa.ru/]втб кредит[/url]
[url=https://autolombard134.ru/]выкуп авто под такси без залога[/url]
tyriwo3994lskr
Charlesmup
25 اردیبهشت 1401 at 1:03 ق.ظ
best otc ed pills cheap erectile dysfunction pills best ed pills at gnc
MaggeePlpn
25 اردیبهشت 1401 at 4:53 ق.ظ
dissertation service
[url=”https://dissertationwriting-service.com”]prospectus dissertation[/url]
help with data analysis for dissertation
Jebnhople
25 اردیبهشت 1401 at 7:45 ق.ظ
diazepam online pharmacy canadian pharmacies cipro hc suspension 0.2-1%
DustinPinge
25 اردیبهشت 1401 at 7:48 ق.ظ
[url=https://chelindrko.ru/]рко для ип сравнение[/url]
[url=http://otvet-credit.ru/]ли займ[/url]
[url=https://andropova22.ru/]личный кабинет займ экспресс по номеру телефона[/url]
tyriwo3994lskr
DustinPinge
25 اردیبهشت 1401 at 12:10 ق.ظ
[url=https://coollombard.ru/]онлайн займ на карту без отказа[/url]
[url=https://avtolombard-ekspress.ru/]автоломбард спб под птс[/url]
[url=https://2595777.ru/]купить недвижимость в центре[/url]
tyriwo3994lskr
XVIDEOS
25 اردیبهشت 1401 at 1:49 ب.ظ
Watch the best Xvideos com videos, free movies, mobile xvideos, and download for on this
tube https://t.me/xvideos_xvideo
Charlesmup
25 اردیبهشت 1401 at 4:30 ب.ظ
propecia 5 mg for sale buy finasteride online propecia order
ReginePlpn
26 اردیبهشت 1401 at 3:52 ق.ظ
dissertation writing help uk
[url=”https://helpon-doctoral-dissertations.net”]doctoral dissertation help qualitative[/url]
premium dissertation writing service
Charlesmup
26 اردیبهشت 1401 at 5:10 ق.ظ
propecia generic finasteride propecia witout prescription generic propecia without prescription
KeithTam
26 اردیبهشت 1401 at 2:28 ب.ظ
[url=https://anfildomsk.ru/]автоломбард москва купить авто распродажа[/url]
[url=https://avtolombard-nevsky.ru/]быстрые деньги сбербанка[/url]
[url=https://inbastion.ru/]страхование на год[/url]
23693664672361212r222
KirstiPlpn
26 اردیبهشت 1401 at 10:11 ب.ظ
writing a dissertation conclusion
[url=”https://help-with-dissertations.com”]what does dissertation mean[/url]
nursing dissertation writing service
Canadauname
27 اردیبهشت 1401 at 2:43 ب.ظ
stromectol without a doctor prescription buy stromectol online stromectol 3 mg tablets price
Canadauname
28 اردیبهشت 1401 at 7:27 ق.ظ
india pharmacy without dr prescriptions buy prescriptions from india pharmacy india pharmacies online
cpkttinw
28 اردیبهشت 1401 at 2:02 ب.ظ
purchase provigil online modafinil price provigil 100mg over the counter
Canadauname
28 اردیبهشت 1401 at 11:16 ب.ظ
stromectol 12 mg tablets stromectol 12 mg tablets stromectol
ucefapof
29 اردیبهشت 1401 at 7:29 ق.ظ
order provigil 200mg pill modafinil canada
Jebnhople
29 اردیبهشت 1401 at 10:52 ق.ظ
best online pharmacy for cialis legitimate canada pharmacy
KirstiPlpn
29 اردیبهشت 1401 at 4:27 ب.ظ
writing dissertation outline
[url=”https://help-with-dissertations.com”]writing dissertation proposal sample[/url]
rutgers dissertation proposal help
jmmgowbo
29 اردیبهشت 1401 at 4:29 ب.ظ
provigil 100mg cost modafinil 100mg generic
MichaelIcere
29 اردیبهشت 1401 at 8:55 ب.ظ
stromectol for humans for sale stromectol 3 mg tablets price stromectol 3 mg tablets price
MichaelIcere
30 اردیبهشت 1401 at 1:48 ب.ظ
stromectol 12 mg tablets stromectol 12 mg tablets stromectol for sale
nzhoxzug
30 اردیبهشت 1401 at 7:29 ب.ظ
erythromycin estolate erythromycin antibiotic
CharlaPlpn
30 اردیبهشت 1401 at 7:44 ب.ظ
dissertation proposal writing help
[url=”https://mydissertationwritinghelp.com”]help in writing dissertation[/url]
defend dissertation
MichaelIcere
31 اردیبهشت 1401 at 5:34 ق.ظ
cialis tadalafil tablets 20 mg india cialis
tfgthcjo
31 اردیبهشت 1401 at 8:22 ق.ظ
modafinil ca modafinil over the counter provigil 100mg pills
Robertjeoda
31 اردیبهشت 1401 at 1:12 ب.ظ
[url=https://xn--1-btbhgvlnbbfl7azb8e.xn--p1ai/]промокод 1xbet[/url]
zimvacuj
31 اردیبهشت 1401 at 6:43 ب.ظ
buy provigil online cheap
Robertjeoda
31 اردیبهشت 1401 at 8:30 ب.ظ
[url=https://xn--1-btbhgvlnbbfl7azb8e.xn--p1ai/]промокод 1хбет[/url]
MichaelIcere
31 اردیبهشت 1401 at 9:11 ب.ظ
viagra where to buy viagra pills sildenafil 20 mg
MichaelIcere
1 خرداد 1401 at 9:52 ق.ظ
tadalafil 10mg price tadalafil without a doctor’s prescription tadalafil 20 mg buy online
ouvngucz
1 خرداد 1401 at 6:47 ب.ظ
cheap modafinil
rcrxtneu
1 خرداد 1401 at 10:35 ب.ظ
order provigil 100mg without prescription provigil pills
MichaelIcere
1 خرداد 1401 at 10:37 ب.ظ
where to buy cheap clomid online buy clomid 50mg online buy clomid 50mg
Link
1 خرداد 1401 at 11:58 ب.ظ
Дивитися фільми українською онлайн
Link
Нулевой пациент 8 серия
2 خرداد 1401 at 1:18 ب.ظ
Дивитися фільми українською мовою онлайн в HD якості
Нулевой пациент 8 серия
pklfqjeb
2 خرداد 1401 at 3:07 ب.ظ
modafinil brand order modafinil 200mg
JamesTop
2 خرداد 1401 at 6:43 ب.ظ
topical ivermectin for cats stromectol for sale stromectol for humans for sale
JamesTop
3 خرداد 1401 at 8:23 ق.ظ
ivermectin for cattle tractor supply stromectol for sale stromectol for sale
JamesTop
3 خرداد 1401 at 11:16 ب.ظ
stromectol for humans for sale ivermectin injectable dosage for chickens stromectol 12 mg tablets
юрий подоляка последние новости
4 خرداد 1401 at 12:06 ق.ظ
последние новости про украину
сегодня юрий подоляка последние новости юрий подоляка новости про украину
hbbidsre
4 خرداد 1401 at 4:41 ق.ظ
erythromycin ophthalmic ointment usp erythromycin cost without insurance
CraigUtida
4 خرداد 1401 at 6:54 ب.ظ
how much is viagra viagra tablets for men viagra 100mg price
CraigUtida
5 خرداد 1401 at 11:43 ق.ظ
best place to buy generic viagra online viagra coupon buy generic 100mg viagra online
CraigUtida
6 خرداد 1401 at 4:39 ق.ظ
п»їviagra pills viagra from canada over the counter viagra
DavidFar
6 خرداد 1401 at 9:21 ق.ظ
Купить медоборудование в Украине стало еще проще. На сайте медицинское оборудование
собраны предложения от всех крупнейших производителей и поставщиков товаров медицинского назначения. Здесь вы найдете медтехнику, мебель, медицинский инструмент, расходные материалы, и многое другое.
[url=https://medicareproducts.net/]медицинское оборудование[/url]
Facebook marketplace.
6 خرداد 1401 at 6:21 ب.ظ
Kyle rittenhouse. Facebook marketplace.
Jason momoa.
overseas pharmacies shipping to usa
6 خرداد 1401 at 8:53 ب.ظ
medicin without prescription
online pharmacy reviews
6 خرداد 1401 at 10:21 ب.ظ
online discount pharmacy
Andrewkib
6 خرداد 1401 at 10:21 ب.ظ
buy cialis with no persciption online cialis no prescription cialis low dose
non prescription on line pharmacies
6 خرداد 1401 at 11:14 ب.ظ
international pharmacy
canada pharmacy online
7 خرداد 1401 at 2:50 ق.ظ
canadian pharmacies top best
Andrewkib
7 خرداد 1401 at 1:01 ب.ظ
mexico cialis generic version of cialis cialis in malaysia
Steph curry.
7 خرداد 1401 at 2:06 ب.ظ
Unemployment florida. Steph curry. United airlines.
xjndpopp
7 خرداد 1401 at 4:44 ب.ظ
erythromycin uses erythromycin ointment eye
Andrewkib
8 خرداد 1401 at 5:20 ق.ظ
generic cialis with dapoxetine 80mg x 10 tabs buy tadalafil non prescription cialis
Andrewkib
8 خرداد 1401 at 8:36 ب.ظ
cialis promise program card generic tadalafil 20mg india inexpensive real cialis
Buffalo bills.
9 خرداد 1401 at 12:15 ق.ظ
Mike pence. Buffalo bills. Kyle rittenhouse.
в онлайн приложении
9 خرداد 1401 at 2:46 ق.ظ
Смотреть онлайн фильм бесплатно..
Хотя в онлайн приложении.
Смотреть фильмы онлайн бесплатно и легально.
MichaelmoM
9 خرداد 1401 at 6:25 ق.ظ
[url=https://medicareproducts.net/]медицинское оборудование[/url]
медицинское оборудование
Andrewkib
9 خرداد 1401 at 10:00 ق.ظ
cialis price at walmart tadalafil cialis l\’espresso
Andrewkib
9 خرداد 1401 at 11:28 ب.ظ
cipla cialis tadalafil 20mg when to take cialis
OliverWrofe
10 خرداد 1401 at 5:29 ب.ظ
[url=https://legalreg945.ru]временная регистрация[/url]
Наша общество предлагает комплексные услуги по юридическому сопровождению в процессе оформления временной регистрации в Москве. В штате только профильные юристы, которые гарантируют успешное получение ВР в любом регионе для нужный вам срок.
временная регистрация
pqnlwtne
11 خرداد 1401 at 12:53 ق.ظ
https://erythromycin1m.com/# erythromycin and acne
SlonEmess
14 خرداد 1401 at 4:49 ب.ظ
8205o
k1k77
vyhk
Уэльс Украина смотреть онлайн трансляцию
15 خرداد 1401 at 5:45 ب.ظ
Дивитися фільми українською мовою онлайн в HD якості Уэльс Украина смотреть онлайн трансляцию
SlonEmess
16 خرداد 1401 at 8:35 ق.ظ
ogq78
vvogt
[url=http://novrazbb.com/#]y1eh[/url]
Plpn
17 خرداد 1401 at 4:17 ق.ظ
vegas free slots games
[url=”https://2-free-slots.com”]what slots pay the most[/url]
slots codes
labjdgxj
18 خرداد 1401 at 3:08 ق.ظ
side effects of erythromycin erythromycin eye ointment for cats
Plpn
19 خرداد 1401 at 1:18 ق.ظ
free las vegas slots
[url=”https://411slotmachine.com”]wow equipment slots[/url]
888 free slots
SlonEmess
20 خرداد 1401 at 10:31 ق.ظ
bcsyq
w933v
j3vh
Link
21 خرداد 1401 at 2:55 ق.ظ
Link
KatinePlpn
22 خرداد 1401 at 5:59 ق.ظ
shaved models slots
[url=”https://2-free-slots.com”]double diamond slots free[/url]
free slot games
AurliePlpn
23 خرداد 1401 at 2:22 ق.ظ
gold fish casino slots free
[url=”https://411slotmachine.com”]free mobile bets[/url]
wobka slots promo codes
AddiePlpn
23 خرداد 1401 at 10:38 ب.ظ
free slots
[url=”https://beat-slot-machines.com”]real casino free slots[/url]
casino slots free
PerrinePlpn
24 خرداد 1401 at 6:52 ب.ظ
free slots real cash
[url=”https://candylandslotmachine.com”]slotss[/url]
nude teen in baltimore
avrhoyyn
25 خرداد 1401 at 5:04 ب.ظ
hydroxychloroquine sulfate 200 mg
neurontin buy online
26 خرداد 1401 at 1:52 ق.ظ
neurontin. [url=http://neurontin.site/#]neurontin 204 [/url] para que sirve neurontin 300 mg what is the drug gabapentin used for?
CyndiaPlpn
26 خرداد 1401 at 2:09 ق.ظ
lucky plus 777
[url=”https://download-slot-machines.com”]guide casinos[/url]
free igt slots
super kamagra avis
26 خرداد 1401 at 4:03 ق.ظ
diltiazem manufacturer coupon order diltiazem 180mg pills difference between diltiazem cd and er what is diltiazem er used for
PaolinaPlpn
26 خرداد 1401 at 9:20 ب.ظ
better casino slot games
[url=”https://freeonlneslotmachine.com”]play scatter slots on facebook[/url]
slotomania slot free casino
TwylaPlpn
27 خرداد 1401 at 5:55 ب.ظ
my vegas slots
[url=”https://giocoslotmachinegratis.com”]clearwater slots[/url]
mobile deluxe slots
does viagra work
27 خرداد 1401 at 7:27 ب.ظ
sildenafil price
generic viagra online
27 خرداد 1401 at 8:29 ب.ظ
sildenafil citrate online
sildenafil citrate tablets 100 mg
27 خرداد 1401 at 9:50 ب.ظ
buy viagra
фильм а зори здесь
27 خرداد 1401 at 11:02 ب.ظ
Смотреть бесплатно. Видео: Драма, Криминал, Триллер..
Здесь фильм а зори здесь.
Йип! кино смотреть онлайн.
Iep! 2010 год.
cheap viagra
27 خرداد 1401 at 11:21 ب.ظ
can i buy viagra from canada
качестве наиболее
28 خرداد 1401 at 1:07 ق.ظ
Смотреть онлайн фильм бесплатно – смотреть онлайн в hd 720p качестве видео..
По ссылке качестве наиболее.
Страницы сериалов и фильмов. Видео:
Анимационный, Комедия
ShalnaPlpn
28 خرداد 1401 at 3:02 ب.ظ
no slot download
[url=”https://pennyslotmachines.org”]my konami free coins[/url]
cats slots free play
ventolin 90 mcg
29 خرداد 1401 at 8:21 ق.ظ
neurontin and vicodin gabapentin cost canada can neurontin and maxzide be taken together what painkillers can be taken with gabapentin
AdrianaPlpn
29 خرداد 1401 at 12:45 ق.ظ
adult slots era
[url=”https://slotmachinegambler.com”]infinity slots on facebook[/url]
vegas world free slot play for fun
NeddaPlpn
30 خرداد 1401 at 9:40 ق.ظ
slotomania slots
[url=”https://slotmachinegameinfo.com”]free on line slots[/url]
scatter slot facebook
IngunnaPlpn
31 خرداد 1401 at 6:05 ق.ظ
yahoo slots farm
[url=”https://slotmachineonlinegratis.org”]vegasworldfreeslots[/url]
lucky bonus
tizanidine 122
31 خرداد 1401 at 11:00 ب.ظ
priligy depoxetina buy dapoxetine nz good looking loser + priligy how do you take priligy
neurontin medication
1 تیر 1401 at 3:29 ق.ظ
viagre with priligy [url=http://priligy.site/#]dapoxetine medicine price [/url] priligy is angels have fallen based on what is dapoxetine?
Hom
1 تیر 1401 at 5:45 ق.ظ
Playing online blackjack is 100% legal in New Zealand at regulated and licensed casinos. Players can enjoy real money blackjack in NZD with secure and easy online transactions. Ready for this? There are over 4000 casino games inside of Net Bet! Mind blown! This is the biggest online casino in New Zealand – fact! Our ultimate blackjack guide will teach you the best blackjack strategy, and you’ll also benefit from some expert tips. We also provide a free blackjack game for you to get practicing, and a top casinos list so you can play real money blackjack safely. Our guide saves you the hassle of hours of research, since you’ll receive reliable information on playing online blackjack in one source. In a nutshell, Lucky Nugget is New Zealand’s one-stop, full-service shop for all your online gaming requirements. Register as a player, make your first deposit, claim your Sign-up Bonus and experience it all for yourself. You’ll soon see that we deliver! https://reconcilation.com/community/profile/chanaantoine34/ Another way to prevent getting this page in the future is to use Privacy Pass. You may need to download version 2.0 now from the Chrome Web Store. T&Cs apply. New customers only. 18+. Promo code CASINO100. ВЈ10 min transfer and stake on Slots at Betfred Casino within 7 days of registration. Minimum 5 game rounds. Game restrictions apply. Max 100 Free Spins. 50 Free Spins on Lucky Emeralds or Blue Wizard followed by 50 Free Spins on selected games within 48 hours. ВЈ0.10 per spin. Free Spins must be accepted within 3 days. 7-day expiry. Payment restrictions apply. SMS validation may be required. Full T&Cs apply. We are open from 12 noon until 6am, 7 days a week. We look forward to welcoming you to the best casino in Manchester. Game Variety – Even the most attractive bonuses aren’t worth it if the casino doesn’t have a significant game selection. You don’t want to get stuck playing the same slots and table games over and over. The best online casinos in the UK have extensive game libraries that keep you entertained for hours at a time.
EadiePlpn
1 تیر 1401 at 10:07 ب.ظ
house of fun bonus com
[url=”https://slotmachinescasinos.com”]100 most popular free slots[/url]
machine de casino
RaneePlpn
2 تیر 1401 at 6:12 ب.ظ
super high limit slots
[url=”https://slotmachinesforum.net”]central vally slots[/url]
igt slots free play igt slot machines online
Normansus
3 تیر 1401 at 12:26 ق.ظ
[url=https://xn—77-5cdbj8bmbdpybeobpkdi10a.xn--p1ai/]временная регистрация[/url]
Наша общество предлагает комплексные услуги по юридическому сопровождению в процессе оформления временной регистрации в Москве. В штате только профильные юристы, которые гарантируют успешное получение ВР в любом регионе для нужный вам срок.
временная регистрация
Glennexpop
3 تیر 1401 at 7:36 ق.ظ
lipitor 20 lipitor generic on line no prescription
Williamtrerb
3 تیر 1401 at 8:40 ق.ظ
https://buynolvadex.store/# should i take tamoxifen
SkladTib
3 تیر 1401 at 8:54 ق.ظ
электрический штабелер
[url=https://elektroshtabeler-kupit.ru]https://elektroshtabeler-kupit.ru[/url]
DavidWed
3 تیر 1401 at 9:47 ق.ظ
[url=https://buymetformin.best/#]metformin 500 mg over the counter[/url] metformin 500 mg pill
SkladTib
3 تیر 1401 at 10:47 ق.ظ
штабелеры с электроподъемом
[url=https://elektroshtabeler-kupit.ru]https://elektroshtabeler-kupit.ru[/url]
DennaPlpn
3 تیر 1401 at 2:18 ب.ظ
slotomaniaslotfreecasino
[url=”https://slotmachinesworld.com”]slotswin[/url]
vegasslotsonline/free
RickyRat
3 تیر 1401 at 8:07 ب.ظ
80 mg tadalafil tadalafil online prescription
русский трейлер тор любовь и гром
4 تیر 1401 at 2:39 ق.ظ
Сериалы, фильмы Видео – Буду смотреть..
По ссылке русский трейлер тор любовь и гром.
Смотреть онлайн бесплатно смотреть онлайн в HD.
Thomasneisk
4 تیر 1401 at 9:01 ق.ظ
электрический штабелер
[url=https://elektroshtabeler-kupit.ru]http://elektroshtabeler-kupit.ru/[/url]
Thomasneisk
4 تیر 1401 at 9:11 ق.ظ
электроштабелеры
[url=https://elektroshtabeler-kupit.ru]https://elektroshtabeler-kupit.ru[/url]
Thomasneisk
4 تیر 1401 at 9:20 ق.ظ
электрический штабелер
[url=https://elektroshtabeler-kupit.ru]https://www.elektroshtabeler-kupit.ru[/url]
KareePlpn
4 تیر 1401 at 9:46 ق.ظ
river slots sweepstakes
[url=”https://www-slotmachines.com”]vegas world free slots[/url]
las vegas free slots games
Тор 2022
4 تیر 1401 at 12:47 ق.ظ
Вы любите смотреть фильмы онлайн..
Открыто Тор 2022.
Смотрите ваши любимые шоу, сериалы и фильмы онлайн!
Усик Джошуа
4 تیر 1401 at 4:51 ب.ظ
Фильмы и сериалы – смотреть эфир онлайн..
Открыто Усик Джошуа.
Смотреть аниме онлайн в любимой озучке.
CharlesGox
5 تیر 1401 at 12:17 ق.ظ
электроштабелер
[url=https://elektroshtabeler-kupit.ru]http://www.elektroshtabeler-kupit.ru[/url]
AnthonyDup
5 تیر 1401 at 4:42 ق.ظ
https://buylipitor.store/# buy generic lipitor canada
vastgdze
5 تیر 1401 at 8:36 ق.ظ
hydroxychloroquine mexico pharmacy
EdwardTouse
5 تیر 1401 at 10:13 ق.ظ
lipitor 20 mg lipitor 20 mg where to buy
cialis dosage 40 mg
5 تیر 1401 at 5:19 ب.ظ
effet kamagra homme [url=https://kamagrafr.online/#]achat kamagra generique [/url] prix du kamagra 50 mg kamagra ou commander
generique cialis prix
5 تیر 1401 at 7:05 ب.ظ
clomid iui twins can i buy clomid in mexico where can i buy clomid for pct when is ovulation after taking clomid
Williamtrerb
5 تیر 1401 at 10:28 ب.ظ
metformin average cost metformin canada online
RonaldJar
6 تیر 1401 at 1:47 ب.ظ
https://buynolvadex.store/# nolvadex for sale
AnthonyDup
6 تیر 1401 at 5:16 ب.ظ
https://buytadalafil.men/# buy cheap tadalafil online
Chesterciz
6 تیر 1401 at 7:35 ب.ظ
штабелер электрический
[url=https://elektroshtabeler-kupit.ru]http://elektroshtabeler-kupit.ru/[/url]
HomerNig
6 تیر 1401 at 8:58 ب.ظ
[url=https://buynolvadex.store/#]tamoxifen estrogen[/url] where to buy nolvadex
Raymondbar
6 تیر 1401 at 11:11 ب.ظ
https://buylasix.icu/# furosemida 40 mg
EdwardTouse
6 تیر 1401 at 11:34 ب.ظ
femara vs tamoxifen tamoxifen citrate
Chesterciz
7 تیر 1401 at 12:23 ق.ظ
электроштабелеры
[url=https://elektroshtabeler-kupit.ru]http://elektroshtabeler-kupit.ru[/url]
JefferyDus
7 تیر 1401 at 10:02 ق.ظ
neurontin pfizer neurontin 300mg capsule
IsiahWeive
7 تیر 1401 at 11:50 ق.ظ
buy cipro online without prescription buy cipro
Chesterciz
7 تیر 1401 at 3:36 ب.ظ
электро штабелеры для склада
[url=https://elektroshtabeler-kupit.ru]https://elektroshtabeler-kupit.ru[/url]
Roberttox
7 تیر 1401 at 6:20 ب.ظ
https://erectionpills.best/# ed drugs list
GeorgeDaw
8 تیر 1401 at 7:20 ب.ظ
https://diflucan.icu/# diflucan 1 where to buy
Roberttox
9 تیر 1401 at 2:30 ق.ظ
https://erectionpills.best/# ed medications online
RobinBot
9 تیر 1401 at 2:34 ق.ظ
самоходные штабелеры
[url=https://shtabeler-elektricheskiy-samokhodnyy.ru]https://shtabeler-elektricheskiy-samokhodnyy.ru[/url]
Michealkaf
9 تیر 1401 at 3:09 ق.ظ
[url=https://gabapentin.icu/#]where to buy neurontin[/url] neurontin 100mg capsule price
RobinBot
9 تیر 1401 at 7:09 ق.ظ
штабелер электрический самоходный
[url=https://shtabeler-elektricheskiy-samokhodnyy.ru]https://shtabeler-elektricheskiy-samokhodnyy.ru[/url]
JefferyDus
9 تیر 1401 at 8:34 ق.ظ
neurontin cap 300mg 32 neurontin
кино фильмы онлайн смотреть бесплатно
9 تیر 1401 at 12:07 ق.ظ
Фильмы онлайн бесплатно в хорошем hd качестве..
Вот кино фильмы онлайн смотреть бесплатно.
Смотреть кино
IsiahWeive
9 تیر 1401 at 8:08 ب.ظ
dog antibiotics without vet prescription buy canadian drugs
RobinBot
9 تیر 1401 at 9:36 ب.ظ
самоходный штабелер
[url=https://shtabeler-elektricheskiy-samokhodnyy.ru]https://shtabeler-elektricheskiy-samokhodnyy.ru[/url]
Williamepist
10 تیر 1401 at 3:01 ق.ظ
самоходный штабелер
[url=https://shtabeler-elektricheskiy-samokhodnyy.ru]https://shtabeler-elektricheskiy-samokhodnyy.ru[/url]
смотреть онлайн хорошее кино
10 تیر 1401 at 7:35 ق.ظ
Бесплатное видео для мобильных телефонов и коммуникаторов..
Фильм смотреть онлайн хорошее кино.
Видео: Боевик, Драма, История, Испания, 2022,
ColdFilm.
Roberttox
10 تیر 1401 at 10:39 ق.ظ
https://diflucan.icu/# diflucan 150 mg buy online uk
JefferyDus
10 تیر 1401 at 4:15 ب.ظ
male ed pills ed treatment review
KatinePlpn
10 تیر 1401 at 8:48 ب.ظ
vegasslotsonline
[url=”https://2-free-slots.com”]free poker games near me[/url]
slots free
Nfurrouctmy
10 تیر 1401 at 11:24 ب.ظ
[url=https://gabapentin.press/]order neurontin 400 mg for sale[/url]
amazon viagra
11 تیر 1401 at 4:20 ق.ظ
propecia tablets [url=https://propecia.world/#]propecia price in australia [/url] best time of day to take propecia what propecia does to your body
sildenafil vs viagra
11 تیر 1401 at 5:56 ق.ظ
kamagra europe kamagra pfizer en ligne comment et quand prendre du kamagra ? remede naturel qui remplace le kamagra
IsiahWeive
11 تیر 1401 at 8:53 ق.ظ
cheap ed pills herbal ed treatment
Roberttox
11 تیر 1401 at 6:51 ب.ظ
https://erectionpills.best/# ed pills gnc
donetsk war crimes
11 تیر 1401 at 9:49 ب.ظ
donetsk war crimes
JefferyDus
11 تیر 1401 at 11:56 ب.ظ
neurontin 100mg tab 800mg neurontin
онлайн фильмы в hd качестве
12 تیر 1401 at 4:13 ق.ظ
Смотрим прямой эфир «НАШ КАНАЛ».
Доступ онлайн фильмы в hd качестве.
Сериалы и фильмы смотреть онлайн видео HD.
GeorgeDaw
12 تیر 1401 at 9:25 ق.ظ
https://diflucan.icu/# diflucan price in india
Michealkaf
12 تیر 1401 at 11:26 ق.ظ
[url=https://withoutprescription.store/#]ed meds online without doctor prescription[/url] cvs prescription prices without insurance
смотреть онлайн в хорошем качестве бесплатно фильмы
12 تیر 1401 at 12:25 ق.ظ
Смотреть Фильм онлайн без регистрации, бесплатно..
Доступ смотреть онлайн в хорошем качестве бесплатно фильмы.
Смотреть фильмы онлайн бесплатно и легально.
IsiahWeive
12 تیر 1401 at 9:31 ب.ظ
diflucan online prescription diflucan.com
новини києва зараз останні
13 تیر 1401 at 1:15 ق.ظ
новини києва зараз останні
Roberttox
13 تیر 1401 at 3:15 ق.ظ
https://gabapentin.icu/# neurontin capsules
DarrenbuM
13 تیر 1401 at 4:48 ق.ظ
[url=https://reg-buro-msk.ru]временная регистрация[/url]
Наша общество предлагает комплексные услуги по юридическому сопровождению в процессе оформления временной регистрации в Москве. В штате только профильные юристы, которые гарантируют успешное получение ВР в любом регионе для нужный вам срок.
временная регистрация
JefferyDus
13 تیر 1401 at 8:21 ق.ظ
ciprofloxacin antibiotics cipro
IsiahWeive
14 تیر 1401 at 10:25 ق.ظ
neurontin 150 mg neurontin 800 mg tablets
Roberttox
14 تیر 1401 at 12:02 ق.ظ
https://diflucan.icu/# buy diflucan yeast infection
JefferyDus
14 تیر 1401 at 4:15 ب.ظ
neurontin online pharmacy neurontin price
aralen cheapest
14 تیر 1401 at 10:37 ب.ظ
generic for diflucan [url=https://diflucan.site/#]can you buy diflucan otc [/url] diflucan 150 mg for yeast infection why would diflucan cause pelvic pain
aralen 250
15 تیر 1401 at 12:11 ق.ظ
metformin ip 178 metformin online no prescription metformin class action lawsuit 2017 what are the side effects of metformin 1000 mg
«Бэтмен» (2022) смотреть онлайн в хорошем качестве
15 تیر 1401 at 1:00 ب.ظ
Где смотреть онлайн бесплатно.
Тут «Бэтмен» (2022) смотреть онлайн в хорошем качестве.
Смотреть фильм онлайн без регистрации
Michealkaf
15 تیر 1401 at 1:10 ب.ظ
[url=https://gabapentin.icu/#]neurontin 300 mg pill[/url] cost of brand name neurontin
Roberttox
15 تیر 1401 at 8:55 ب.ظ
https://gabapentin.icu/# neurontin 100 mg caps
Lfurrouctmg
15 تیر 1401 at 11:34 ب.ظ
[url=https://lisinopril.press/]lisinopril 49 mg[/url]
IsiahWeive
15 تیر 1401 at 11:43 ب.ظ
diflucan gel diflucan 150 mg buy online
JefferyDus
15 تیر 1401 at 11:44 ب.ظ
neurontin 100mg discount neurontin cost australia
GeorgeDaw
16 تیر 1401 at 12:11 ق.ظ
https://diflucan.icu/# can you buy diflucan in mexico
Michaelelodo
16 تیر 1401 at 7:07 ق.ظ
best natural ed treatment ed meds
DarrellAbome
16 تیر 1401 at 12:16 ق.ظ
buy stromectol generic ivermectin
StevenZen
16 تیر 1401 at 6:46 ب.ظ
https://edpills.best/# non prescription erection pills
orlistat 60 price
17 تیر 1401 at 6:07 ق.ظ
baclofen and methadone [url=https://baclofen.guru/#]where can i get baclofen [/url] street value of baclofen 20 mg how is baclofen orally metabolized
Danielfrike
17 تیر 1401 at 10:46 ق.ظ
[url=https://drugsonline.store/#]compare ed drugs[/url] online ed medications
Danielheani
17 تیر 1401 at 7:24 ب.ظ
[url=https://doxycyclineonline.store/#]doxycycline without prescription[/url] purchase doxycycline
stat
18 تیر 1401 at 12:07 ق.ظ
stat
StevenZen
18 تیر 1401 at 3:26 ق.ظ
https://stromectol.life/# stromectol 3mg tablets
Davidmew
18 تیر 1401 at 4:37 ق.ظ
https://drugsonline.store/# pet meds without vet prescription canada
Michaelelodo
18 تیر 1401 at 5:58 ق.ظ
clomid 100mg for sale clomid
DarrellAbome
18 تیر 1401 at 6:51 ق.ظ
buy stromectol generic ivermectin
Franktut
18 تیر 1401 at 4:17 ب.ظ
clomid 5 mg tablet clomid
StevenZen
19 تیر 1401 at 12:04 ق.ظ
https://edpills.best/# natural ed remedies
cheapest xenical uk
19 تیر 1401 at 12:19 ق.ظ
baclofen pediatric dose [url=http://baclofen.guru/#]baclofen 60mg [/url] baclofen 10 mg side effects how much does it take to overdose on baclofen
DarrellAbome
19 تیر 1401 at 8:40 ب.ظ
stromectol stromectol 3mg tablets
Franktut
20 تیر 1401 at 2:12 ق.ظ
natural herbs for ed prescription without a doctor’s prescription
Michaelelodo
20 تیر 1401 at 2:32 ق.ظ
doxycycline for sale purchase doxycycline
StevenZen
20 تیر 1401 at 8:45 ب.ظ
https://drugsonline.store/# best ed supplements
Danielheani
20 تیر 1401 at 9:37 ب.ظ
[url=https://drugsonline.store/#]erectial dysfunction[/url] ed dysfunction treatment
DarrellAbome
21 تیر 1401 at 10:49 ق.ظ
buy clomid cheap clomid
Franktut
21 تیر 1401 at 11:52 ق.ظ
ed aids what are ed drugs
diflucan australia
21 تیر 1401 at 6:25 ب.ظ
paxil blood thinner [url=https://paxil.directory/#]paxil medication uk [/url] cost of paxil 20 mg why do my hands feel hot and scalded while on paxil
Michaelelodo
21 تیر 1401 at 10:59 ب.ظ
tadalafil without a doctor’s prescription how to treat ed
Danielfrike
22 تیر 1401 at 12:34 ق.ظ
[url=https://drugsonline.store/#]real viagra without a doctor prescription usa[/url] psychological ed treatment
StevenZen
22 تیر 1401 at 5:09 ق.ظ
https://clomidonline.icu/# clomid for sale
Robindiree
22 تیر 1401 at 3:28 ب.ظ
stromectol coronavirus stromectol 12 mg tablets
Jamestruro
22 تیر 1401 at 8:39 ب.ظ
https://stromectoltrust.com/# stromectol for humans for sale
AllanDriew
23 تیر 1401 at 1:45 ق.ظ
https://stromectoltrust.com/# stromectol 12 mg tablets
Phillippeags
23 تیر 1401 at 3:11 ق.ظ
order stromectol over the counter ivermectin solution
Robindiree
23 تیر 1401 at 7:16 ق.ظ
stromectol online order stromectol over the counter
RobertGrimi
23 تیر 1401 at 8:06 ب.ظ
https://stromectoltrust.com/# stromectol 3 mg tablets price
baricitinib lilly
24 تیر 1401 at 12:01 ق.ظ
orlistat diet pills [url=https://xenical.icu/#]xenical generika online kaufen [/url] xenical orlistat 120 mg price in uae how does orlistat affect sugar
Brandondom
24 تیر 1401 at 4:54 ق.ظ
stromectol 3mg tablets stromectol pill
Phillippeags
24 تیر 1401 at 1:00 ب.ظ
stromectol stromectol for humans for sale
WilliamGeply
24 تیر 1401 at 7:56 ب.ظ
stromectol 3 mg tablets price stromectol 12 mg tablets
Jamestruro
24 تیر 1401 at 9:27 ب.ظ
https://stromectoltrust.com/# stromectol 3 mg tablets price
AllanDriew
25 تیر 1401 at 1:59 ق.ظ
https://stromectoltrust.com/# stromectol 3mg tablets
aralen tablets
25 تیر 1401 at 8:02 ق.ظ
purchase ivermectin stromectol tab price ivermectin for sarcoptic mange in dogs how often to apply ivermectin ivermax pour on for cattle
canada prescriptions online
25 تیر 1401 at 8:44 ق.ظ
world pharmacy
Arthurpep
25 تیر 1401 at 11:57 ق.ظ
https://pharmacyizi.com/# cure ed
Stevesmopy
25 تیر 1401 at 4:37 ب.ظ
[url=https://pharmacyizi.com/#]buying pills online[/url] best canadian online pharmacy
Kevintrauh
25 تیر 1401 at 4:43 ب.ظ
https://pharmacyizi.com/# erectile dysfunction cure
canada prescriptions
25 تیر 1401 at 5:39 ب.ظ
canada drug pharmacy
LarryMer
25 تیر 1401 at 6:26 ب.ظ
https://pharmacyizi.com/# comfortis for dogs without vet prescription
JefferyStoff
26 تیر 1401 at 6:24 ق.ظ
https://pharmacyizi.com/# is it illegal to buy prescription drugs online
site
26 تیر 1401 at 6:27 ق.ظ
site
Douglassmept
26 تیر 1401 at 10:59 ق.ظ
https://pharmacyizi.com/# what causes ed
Jamesjuigo
26 تیر 1401 at 10:27 ب.ظ
what type of medicine is prescribed for allergies vacuum therapy for ed
levitra reviews
27 تیر 1401 at 12:39 ق.ظ
levitra uses
Richardhow
27 تیر 1401 at 3:09 ق.ظ
buy prescription drugs from canada cheap how to cure ed naturally
LarryMer
27 تیر 1401 at 3:56 ق.ظ
https://pharmacyizi.com/# generic ed pills
Arthurpep
27 تیر 1401 at 4:57 ق.ظ
https://pharmacyizi.com/# vitality ed pills
Stevesmopy
27 تیر 1401 at 9:47 ق.ظ
[url=https://pharmacyizi.com/#]ed remedies that really work[/url] erectile dysfunction medication
JefferyStoff
27 تیر 1401 at 11:27 ق.ظ
https://pharmacyizi.com/# canada ed drugs
best mail order pharmacies
27 تیر 1401 at 1:41 ب.ظ
top online pharmacies
orlistat 60 mg pills
27 تیر 1401 at 3:20 ب.ظ
aralen benefits aralen 400 mg daily cost chloroquine / aralen for tmj what pain medicine with aralen
LarryMer
28 تیر 1401 at 1:12 ب.ظ
https://pharmacyizi.com/# male dysfunction
JefferyStoff
28 تیر 1401 at 4:20 ب.ظ
https://pharmacyizi.com/# how to cure ed naturally
Arthurpep
28 تیر 1401 at 6:17 ب.ظ
https://pharmacyizi.com/# ed treatment options
Stevesmopy
28 تیر 1401 at 10:26 ب.ظ
[url=https://pharmacyizi.com/#]male dysfunction[/url] buy prescription drugs online without
JustinMuh
28 تیر 1401 at 11:14 ب.ظ
ножничный подъемник
[url=https://nozhnichnyye-podyemniki-dlya-sklada.ru]https://nozhnichnyye-podyemniki-dlya-sklada.ru[/url]
baclofen 10 mg tab
29 تیر 1401 at 11:11 ق.ظ
metformin 500mg tab [url=http://metformin.beauty/#]buy metformin over the counter [/url] side effect of metformin er what is metformin hydrochloride 1000 mg
Kevintrauh
29 تیر 1401 at 3:33 ب.ظ
https://pharmacyizi.com/# do i have ed
ChandaPlpn
29 تیر 1401 at 9:46 ب.ظ
defending dissertation
[url=”https://businessdissertationhelp.com”]dissertation writing tutor[/url]
writing your dissertation
LarryMer
29 تیر 1401 at 9:59 ب.ظ
https://pharmacyizi.com/# cheap ed medication
baclofen tabs 10mg
29 تیر 1401 at 10:15 ب.ظ
ivermectin antibiotic price of ivermectin tablets eqvalan ivermectin liquid for horses how long dies it take for ivermectin to kill scabies site:m.topix.com
Stevesmopy
30 تیر 1401 at 3:54 ق.ظ
[url=https://pharmacyizi.com/#]ed medications comparison[/url] natural ed pills
JefferyStoff
30 تیر 1401 at 5:03 ق.ظ
https://pharmacyizi.com/# what causes ed
Arthurpep
30 تیر 1401 at 7:14 ق.ظ
https://pharmacyizi.com/# ed meds online
AvivaPlpn
30 تیر 1401 at 4:04 ب.ظ
dissertation proposal writing service
[url=”https://customdissertationwritinghelp.com”]help with dissertation proposal[/url]
dissertation fellowships
Georgetic
30 تیر 1401 at 11:02 ب.ظ
https://onlinepharmacy.men/# canada drugs
metformin prices
31 تیر 1401 at 12:12 ق.ظ
orlistat diet plan orlistat drug buy orlistat over the counter what to eat with xenical
Richardguimb
31 تیر 1401 at 1:03 ق.ظ
https://canadiandrugs.best/# ed meds online without doctor prescription
Thomasskink
31 تیر 1401 at 4:05 ق.ظ
https://allpharm.store/# online medicine shopping
Pillcida
31 تیر 1401 at 9:57 ق.ظ
ed drugs online from canada prescription drugs
DortheaPlpn
31 تیر 1401 at 11:36 ق.ظ
phd dissertation peer reviewing help
[url=”https://customthesiswritingservices.com”]dissertation topic[/url]
dissertation defense questions
GeraldDrype
31 تیر 1401 at 3:48 ب.ظ
[url=https://canadiandrugs.best/#]cvs prescription prices without insurance[/url] pain meds online without doctor prescription
KeithBobia
31 تیر 1401 at 5:50 ب.ظ
[url=https://erectionpills.shop/#]best ed pills at gnc[/url] cheap erectile dysfunction
aralen capsule
1 مرداد 1401 at 1:14 ب.ظ
sjogrens and aralen aralen tablets joint pain after stopping aralen how can aralen help sjogren’s
Pillcida
1 مرداد 1401 at 2:27 ب.ظ
mens ed pills how to cure ed
bup
1 مرداد 1401 at 3:12 ب.ظ
Videospielautomat Spielautomat Street Fighter2 !!!!!Nur die Platine !!!!! Bitte wГ¤hlen Sie das GerГ¤t, das Sie mieten mГ¶chten: Zu meiner Freude lieГџ es sich problemlos starten und da ich den Game Boy nun eh schon in den HГ¤nden hatte, wollte ich schnell noch einmal die schГ¶ne Pauline aus den Klauen von Donkey Kong befreien. Ja, Pauline. Donkey Kong hatte es weder auf Prinzessin Peach abgesehen, noch auf Prinzessin Daisy, die ihren Auftritt in dem phantastischen „Super Mario Land“ hatte und dort vom AuГџerirdischen Tatanga entfГјhrt wurde. Auf Wunsch bieten wir auch Betreuungspersonal an, damit Sie ganz entspannt Ihre Veranstaltung genieГџen kГ¶nnen. Videospielautomat Spielautomat Street Fighter 2 !!!!!!!!!!! nur die Platine !!!!!!!!! Bootleg Platine? gebraucht Spielautomat Bally Wulff Roxy Classic https://learningneverstop.com/community/profile/dwightmacdonald/ Probe Investment Limited ist in GroГџbritannien lizenziert und reguliert von der Gambling Commission unter der Lizenznummer 39325. Wenn Sie nicht Ihr erster Tag im Online-GlГјcksspiel sind, dann kennen Sie wahrscheinlich bereits einen Videospielhersteller wie Pragmatic Play. Er hat vor kurzem ein lustiges neues Spielzeug namens The Dog House auf den Markt gebracht . Aus dem Titel wird klar, dass das Videospiel Haustieren gewidmet sein wird – Hunden. Der Dog House Megaways Slot hat einige erstaunliche Neuerungen gegenГјber dem Originalspiel, besonders wenn man sich seine Auszahlungen ansieht, die jetzt fast doppelt so hoch sind. Der Slot hat auch eine hГ¶here VolatilitГ¤t und bis zu 117.649 GewinnmГ¶glichkeiten, was diesem Franchise ebenfalls mehr Spannung verleiht. Machen Sie die Hunde glГјcklich, lГ¶sen Sie das Freispiel-Feature aus, und erhalten Sie die Chance, den größten Jackpot von bis zum 12.305-fachen Ihres Einsatzes zu gewinnen.
Earnesttew
1 مرداد 1401 at 4:51 ب.ظ
prescription drugs online prescription drugs
GeraldDrype
2 مرداد 1401 at 12:43 ق.ظ
[url=https://allpharm.store/#]canadian pharmacy online canada[/url] Diamox
Thomasskink
2 مرداد 1401 at 12:52 ق.ظ
https://allpharm.store/# pharmacies online
SuzannPlpn
2 مرداد 1401 at 2:37 ق.ظ
dissertation printing
[url=”https://dissertationhelpspecialist.com”]whats a dissertation[/url]
18 month doctorate without dissertation
Georgetic
2 مرداد 1401 at 6:57 ق.ظ
https://allpharm.store/# navarro pharmacy
Pillcida
2 مرداد 1401 at 7:13 ب.ظ
discount pharmacy online Etodolac
Matthewloalm
2 مرداد 1401 at 8:31 ب.ظ
https://erectionpills.shop/# ed meds
SalliPlpn
2 مرداد 1401 at 9:03 ب.ظ
dissertation defense
[url=”https://dissertationwritingcenter.com”]dissertation help in delhi[/url]
writing services
Код Красный онлайн в хорошем качестве HD 1080
3 مرداد 1401 at 7:44 ق.ظ
Код Красный онлайн в хорошем качестве HD 1080
GeraldDrype
3 مرداد 1401 at 9:43 ق.ظ
[url=https://canadiandrugs.best/#]prescription drugs online without doctor[/url] pain meds online without doctor prescription
Thomasskink
3 مرداد 1401 at 1:27 ب.ظ
https://allpharm.store/# shoppers pharmacy
Richardguimb
3 مرداد 1401 at 2:52 ب.ظ
https://onlinepharmacy.men/# safe canadian pharmacy
DarsiePlpn
3 مرداد 1401 at 3:59 ب.ظ
writing a proposal for your dissertation
[url=”https://examplesofdissertation.com”]dissertation paper writing service[/url]
writing
Миссия невыполнима Последствия фильмы онлайн hd online
3 مرداد 1401 at 6:12 ب.ظ
Миссия невыполнима Последствия фильмы онлайн hd online
Georgetic
3 مرداد 1401 at 7:45 ب.ظ
https://canadiandrugs.best/# best non prescription ed pills
Pillcida
3 مرداد 1401 at 11:58 ب.ظ
ed drugs online from canada how to get prescription drugs without doctor
KeithBobia
4 مرداد 1401 at 1:11 ق.ظ
[url=https://onlinepharmacy.men/#]canada drug pharmacy[/url] canada rx pharmacy world
MabellePlpn
4 مرداد 1401 at 1:53 ب.ظ
dissertation editing
[url=”https://helpwithdissertationwritinglondon.com”]all but dissertation[/url]
language editing phd thesis
GeraldDrype
4 مرداد 1401 at 6:50 ب.ظ
[url=https://allpharm.store/#]buying prescription drugs canada[/url] compare prescription prices
TandiPlpn
4 مرداد 1401 at 7:52 ب.ظ
casino reviews
[url=”https://1freeslotscasino.com”]mobile casino games for real money[/url]
bester online casino bonus
Earnesttew
4 مرداد 1401 at 9:19 ب.ظ
Tegretol medical pharmacies
Thomasskink
5 مرداد 1401 at 1:34 ق.ظ
https://onlinepharmacy.men/# rx pharmacy
Pillcida
5 مرداد 1401 at 4:52 ق.ظ
prescription drug assistance antibacterial
Georgetic
5 مرداد 1401 at 8:41 ق.ظ
https://allpharm.store/# Levitra Soft
JenneePlpn
5 مرداد 1401 at 11:50 ق.ظ
dissertation fellowships
[url=”https://professionaldissertationwriting.com”]dissertation completion pathway[/url]
uk dissertation writing help quotes
JesseLaugs
5 مرداد 1401 at 8:30 ب.ظ
электророхли
[url=https://samokhodnyye-elektricheskiye-telezhki.ru]http://samokhodnyye-elektricheskiye-telezhki.ru/[/url]
TandiPlpn
5 مرداد 1401 at 9:04 ب.ظ
casino deposit bonuses
[url=”https://1freeslotscasino.com”]no deposit bonus casinos[/url]
free welcome bonus no deposit casino
liquid cialis
6 مرداد 1401 at 1:13 ق.ظ
valacyclovir buy online canadian valtrex otc will valacyclovir help cold sores how long do you take valtrex
ed drugs online
6 مرداد 1401 at 2:21 ق.ظ
legit canadian pharmacy online
GeraldDrype
6 مرداد 1401 at 3:59 ق.ظ
[url=https://onlinepharmacy.men/#]24 hour pharmacy[/url] canadian pharmacy meds
HerminaPlpn
6 مرداد 1401 at 8:46 ق.ظ
uk dissertation writing service
[url=”https://professionaldissertationwriting.org”]buy dissertation writing services[/url]
online edd no dissertation
Thomasskink
6 مرداد 1401 at 1:42 ب.ظ
https://canadiandrugs.best/# prescription drugs
cialis buy in usa
6 مرداد 1401 at 8:41 ب.ظ
nolvadex source [url=https://nolvadexusa.com/#]nolvadex eu [/url] will nolvadex fail a drug test how to take nolvadex on cycle
AbagaelPlpn
6 مرداد 1401 at 8:49 ب.ظ
real money no deposit casino
[url=”https://9lineslotscasino.com”]casino free spins[/url]
usa online casino
KeithBobia
7 مرداد 1401 at 2:06 ق.ظ
[url=https://allpharm.store/#]pharmacie[/url] skin care
AudrePlpn
7 مرداد 1401 at 4:49 ق.ظ
dissertation template
[url=”https://writing-a-dissertation.net”]dissertation acknowledgements[/url]
writing the doctoral dissertation
Careyrab
7 مرداد 1401 at 3:52 ب.ظ
[url=https://stromectolbestprice.com/#]ivermectin and praziquantel[/url] ivermectin spray
ShaylaPlpn
7 مرداد 1401 at 7:49 ب.ظ
top online casinos usa
[url=”https://all-online-casino-games.com”]mobile casinos for real money[/url]
real money online casino
HestiaPlpn
8 مرداد 1401 at 12:37 ق.ظ
writing
[url=”https://writingadissertationproposal.com”]help dissertation thesis advice[/url]
phd dissertation help download
Robertbah
8 مرداد 1401 at 3:04 ق.ظ
order stromectol over the counter ivermectin stromectol
Jeffreymuh
8 مرداد 1401 at 9:13 ق.ظ
http://stromectolbestprice.com/# stromectol buy online
roman cialis
8 مرداد 1401 at 11:19 ق.ظ
levothyroxine 150 mg synthroid 100 mg does levothyroxine cause hair loss when does levothyroxine start working
RonnieSpoiz
8 مرداد 1401 at 4:04 ب.ظ
электрическая рохля
[url=https://samokhodnyye-elektricheskiye-telezhki.ru]https://samokhodnyye-elektricheskiye-telezhki.ru[/url]
VerenaPlpn
8 مرداد 1401 at 6:24 ب.ظ
play bingo for real money
[url=”https://casino8online.com”]blackjack payout[/url]
online casino usa real money no deposit bonus
CharlesPanty
8 مرداد 1401 at 10:31 ب.ظ
https://stromectolbestprice.com/# stromectol uk buy
[url=https://stromectolbestprice.com/#]stromectol price usa[/url] stromectol covid 19
Georgeaxock
9 مرداد 1401 at 5:19 ق.ظ
http://stromectolbestprice.com/# stromectol online bestellen
Robertbah
9 مرداد 1401 at 7:59 ق.ظ
stromectol 3mg tablets stromectol 3 mg tablet price
Careyrab
9 مرداد 1401 at 11:34 ق.ظ
[url=http://stromectolbestprice.com/#]cost of ivermectin lotion[/url] stromectol buy uk
DixiePlpn
9 مرداد 1401 at 4:15 ب.ظ
gambling casino online bonus
[url=”https://casino-online-jackpot.com”]casino online bonus[/url]
real money casino no deposit
Jeffreymuh
9 مرداد 1401 at 6:34 ب.ظ
http://stromectolbestprice.com/# ivermectin and doxycycline heartworm treatment
Nexzhople
10 مرداد 1401 at 9:26 ق.ظ
cialis tadalafil 20mg cialis mit paypal bezahlen cialis doesnt work for me
Michaelvaf
10 مرداد 1401 at 3:08 ب.ظ
ed meds online without doctor prescription overcoming ed
Wrbhbagma
10 مرداد 1401 at 8:08 ب.ظ
cheap viagra tablets female viagra tablets price in india where can i get genuine viagra
MichaelHew
10 مرداد 1401 at 8:53 ب.ظ
We have set alongside one another the ideal Instagram purposes for your [url=https://devin-colley.diary.ru/p221254689_apps-to-take-your-instagram-posts-to-the-next-level.htm]instagram food blog with 40k followers from bay area[/url]:
Enhancing photographs. These applications allow for end users to edit, resize and implement filters.
Layout layout and layout. These apps allow for buyers to include modern aspects like collages, graphics, and various graphics to your website’s model’s web page.
Video applications. These apps can improve just how your business captures and generates films.
Analytics engagement, info, and data around the viewers. Download Instagram applications to track just how your audience interacts along with the effectiveness within your content material.
Desk of Contents for Instagram layout applicationsInstagram enhancing applicationInstagram movie editing applicationInstagram analytics appsApps for engagement on Instagram
Bonus: 14 time-saving tricks for Instagram effective consumers Learn the tricks Hootsuite employs to generate best-excellent written content.
JamesCrano
10 مرداد 1401 at 11:16 ب.ظ
best ed drugs ed cures that work
Gerardcaura
11 مرداد 1401 at 4:10 ق.ظ
https://drugsbestprice.com/# non prescription ed drugs
Jamesembam
11 مرداد 1401 at 7:10 ق.ظ
[url=https://drugsbestprice.com/#]treatment of ed[/url] best ed supplements
FranniPlpn
11 مرداد 1401 at 3:15 ب.ظ
best deposit bonus casino
[url=”https://cybertimeonlinecasino.com”]best no deposit bonus[/url]
free casino money
Sergiosix
11 مرداد 1401 at 3:54 ب.ظ
Here’s the factor: It’s tough to create a large next on Instagram if you aren’t renowned.
There are many stuff you can perform quickly for getting not less than one,000 high quality Instagram followers for your personal Specialist or personal account. Everything arrives right down to wherever it is best to make investments your effort and time.
So, [url=https://blogmedia1.my-free.website/blog/post/1936562/how-to-get-your-first-instagram-followers]how to create a blog in instagram [/url] will go over several approaches to assist you get People followers. These involve developing a deserving Instagram account, contests, and being true to the brand.
It is still essential to prioritize quality more than quantity
It can be crucial not to center on how many followers you might have but on the standard material you create. You will naturally improve your audience for those who make investments time and effort in building instructive and inspirational articles, as opposed to stressing about fast fixes to increase followers.
You should also look at that your audience dimensions doesn’t affect how Lots of people abide by you. Your content material is what keeps them following you.
It’s possible I used to be at first influenced by an influencer for the reason that she had in excess of 200K followers. This indicated to me that she was worthwhile adhering to.
However, this doesn’t mean that I’ve stopped following influencers or models based mostly on their own size viewers. I’ve unfollowed a lot of mega-influencers and brands with thousands, Otherwise numerous followers just because they were no longer inspiring me.
In order to earn the lengthy sport of Instagram, you have to deal with what you Command. This contains the quality and marketing within your articles, plus the brand you develop.
MichaelZop
11 مرداد 1401 at 9:29 ب.ظ
электрическая рохля
[url=https://samokhodnyye-elektricheskiye-telezhki.ru]http://www.samokhodnyye-elektricheskiye-telezhki.ru[/url]
JamesCrano
12 مرداد 1401 at 4:06 ق.ظ
online canadian drugstore how to get prescription drugs without doctor
site
12 مرداد 1401 at 8:44 ق.ظ
site
Gerardcaura
12 مرداد 1401 at 1:08 ب.ظ
https://drugsbestprice.com/# best pills for ed
Michaeldab
12 مرداد 1401 at 1:16 ب.ظ
https://drugsbestprice.com/# best ed drugs
[url=https://drugsbestprice.com/#]what is the best ed pill[/url] buy anti biotics without prescription
PearlPlpn
12 مرداد 1401 at 1:34 ب.ظ
no deposit bonuses
[url=”https://download-casino-slots.com”]casinos sites[/url]
win real money online casino
JosephSpess
12 مرداد 1401 at 2:31 ب.ظ
This is the detail: It really is challenging to develop a big following on Instagram if you are not well-known.
There are numerous things you can do promptly to receive no less than 1,000 high-quality Instagram followers in your Specialist or private account. Everything will come down to exactly where you need to commit your time and effort.
So, [url=https://elliot-hibbert.diary.ru/]how to link instagram to wordpress blog [/url] will focus on a few approaches to assist you to get Individuals followers. These include creating a deserving Instagram account, contests, and being true to your brand.
It is still essential to prioritize high-quality about amount
It is important to not concentrate on the number of followers you have but on the quality content material you produce. You might By natural means improve your audience when you devote time and effort in producing useful and inspirational information, instead of stressing about rapid fixes to raise followers.
It’s also advisable to look at that the audience measurement would not have an effect on how Many individuals observe you. Your material is what retains them following you.
Possibly I had been to begin with motivated by an influencer because she had over 200K followers. This indicated to me that she was worthwhile next.
Nevertheless, this does not imply that I’ve stopped next influencers or makes based mostly on their own size audience. I have unfollowed quite a few mega-influencers and brands with countless numbers, Otherwise an incredible number of followers just because they ended up not inspiring me.
In order to acquire the extended recreation of Instagram, you’ll want to center on Everything you Handle. This incorporates the quality and advertising of the information, in addition to the brand name you produce.
кино смотреть хорошем качестве бесплатно фильмы онлайн смотреть онлайн
12 مرداد 1401 at 3:32 ب.ظ
кино смотреть хорошем качестве бесплатно фильмы онлайн смотреть онлайн
RandySoili
12 مرداد 1401 at 6:31 ب.ظ
Here is the factor: It is tough to develop a significant pursuing on Instagram if you are not renowned.
There are several stuff you can perform immediately to get not less than 1,000 high-quality Instagram followers on your Qualified or own account. All of it comes down to in which you must spend your effort and time.
So, [url=https://socialmediablog72252020.wordpress.com/2022/07/13/how-to-gain-your-first-or-next-1000-instagram-followers/]how to change instagram to a personal blog [/url] will go over several tactics to assist you get Those people followers. These involve developing a worthy Instagram account, contests, and being true to the brand.
It continues to be essential to prioritize good quality about amount
It is crucial to not deal with the number of followers you have got but on the quality written content you produce. You may Normally increase your audience in the event you spend effort and time in building useful and inspirational articles, rather then stressing about rapid fixes to improve followers.
You should also take into account that the audience size does not have an impact on how Many of us stick to you. Your written content is exactly what keeps them next you.
Perhaps I was to begin with motivated by an influencer for the reason that she had above 200K followers. This indicated to me that she was worthwhile subsequent.
On the other hand, this does not imply that I’ve stopped following influencers or brand names centered on their own dimension viewers. I have unfollowed quite a few mega-influencers and types with hundreds, if not millions of followers just because they were being not inspiring me.
If you’d like to get the extensive match of Instagram, you should center on Everything you Command. This contains the quality and marketing of your respective information, together with the brand name you make.
DavidKic
12 مرداد 1401 at 8:09 ب.ظ
[url=https://medrxfast.com/#]non prescription erection pills[/url] pain meds online without doctor prescription
EdwardKew
12 مرداد 1401 at 8:33 ب.ظ
Instagram hashtags are primarily a means of categorizing and labelling your written content. They also support Instagram deliver your content material to customers who are relevant.
In their most basic variety the hashtags you decide on to work with are the basis for search results to the Examine web site of Instagram:
Nonetheless, it won’t cease there. Hashtags will also be utilized as an indicator to Instagram’s algorithm. Instagram algorithm, which suggests it will be able to categorize your content and propose that it be proven to users it thinks is probably going to generally be of curiosity.
Then… Are Hashtags however get the job done in 2022 on Instagram by 2022?
Hashtags have already been at the middle of discussion specially in mild of Instagram’s new suggestion to make use of 3 and 5 hashtags (much more on this afterwards).
As Instagram steadily shifts towards the semantic internet search engine, it opens a wholly new realm of choices while in the online search engine’s capability to discover articles – indicating that the text you utilize within your captions, or perhaps the topics that you consist of within your posts is going to be searchable too.
Nonetheless, Even with these significant technological developments, hashtags nonetheless functionality on Instagram. When paired with a good content strategy, they might generate amazing outcomes.
Are you presently prepared to obtain the entire down load of Instagram hashtags?
Look into our [url=https://bloginsta2.my-free.website/blog/post/1936745/the-instagram-hashtags-you-have-to-know-by-2022]instagram or tumblr blog [/url] online video guideline at the moment.
Arfvjhoits
12 مرداد 1401 at 9:01 ب.ظ
online cialis cialis usa paypal cialis memes
EdwardKew
13 مرداد 1401 at 1:32 ق.ظ
Instagram hashtags are basically a approach to categorizing and labelling your content material. In addition they assist Instagram provide your information to end users who will be relevant.
Within their most straightforward type the hashtags you decide on to employ are the basis for search results around the Investigate web page of Instagram:
Having said that, it would not cease there. Hashtags can be made use of as an indicator to Instagram’s algorithm. Instagram algorithm, which means it is able to categorize your articles and propose that it’s demonstrated to users it thinks is probably going for being of interest.
Then… Are Hashtags nevertheless operate in 2022 on Instagram by 2022?
Hashtags are already at the middle of debate notably in gentle of Instagram’s modern recommendation to utilize three and 5 hashtags (additional on this afterwards).
As Instagram slowly shifts for the semantic online search engine, it opens a wholly new realm of options within the internet search engine’s capability to obtain content – that means which the phrases you use in the captions, or even the topics you contain as part of your posts are going to be searchable likewise.
On the other hand, Regardless of these significant technological developments, hashtags even now purpose on Instagram. When paired by using a strong material approach, they could make awesome results.
Are you prepared to down load the entire down load of Instagram hashtags?
Examine our [url=https://kylie-prentice.diary.ru/p221256150_insta-hashtags-all-you-have-to-know-about-2022.htm]pointless blog instagram [/url] video clip tutorial at this time.
ThomasApamb
13 مرداد 1401 at 1:53 ق.ظ
https://medrxfast.com/# online prescription for ed meds
revia medication
13 مرداد 1401 at 5:26 ق.ظ
amoxicillin strep throat [url=https://amoxilus.com/#]amoxicillin 500 mg where to buy [/url] is amoxicillin amoxil dose 25 pounds baby
DarnellIdosy
13 مرداد 1401 at 7:25 ق.ظ
buy prescription drugs without doctor canadian online pharmacy
BobbiePlpn
13 مرداد 1401 at 12:07 ق.ظ
kasino bonus
[url=”https://firstonlinecasino.org”]online gambling for real money[/url]
free casinos bonus
DustinLeany
13 مرداد 1401 at 1:17 ب.ظ
https://medrxfast.com/# buy prescription drugs
EdwardKew
13 مرداد 1401 at 5:46 ب.ظ
Instagram hashtags are fundamentally a method of categorizing and labelling your articles. In addition they support Instagram present your content material to people that are relevant.
Of their simplest kind the hashtags you select to work with are The idea for search engine results on the Examine web site of Instagram:
Nonetheless, it would not halt there. Hashtags will also be utilized being an indicator to Instagram’s algorithm. Instagram algorithm, which suggests it can categorize your content material and endorse that or not it’s shown to end users it thinks is probably going being of fascination.
Then… Are Hashtags nonetheless do the job in 2022 on Instagram by 2022?
Hashtags are already at the center of discussion specifically in light-weight of Instagram’s new recommendation to implement three and 5 hashtags (far more on this later on).
As Instagram steadily shifts towards the semantic internet search engine, it opens an entirely new realm of possibilities while in the internet search engine’s capability to uncover material – indicating the phrases you employ as part of your captions, or even the subjects which you contain within your posts will likely be searchable as well.
Nevertheless, Regardless of these significant technological improvements, hashtags even now functionality on Instagram. When paired by using a sound information method, they could develop amazing effects.
Are you presently ready to download the whole download of Instagram hashtags?
Consider our [url=https://kylie-prentice.diary.ru/p221256150_insta-hashtags-all-you-have-to-know-about-2022.htm]christina instagram food blog 40k followers from bay area [/url] video manual at the moment.
AngelCaH
13 مرداد 1401 at 9:52 ب.ظ
This is the matter: It is really challenging to build a substantial subsequent on Instagram if you aren’t well-known.
There are numerous things you can do instantly for getting not less than 1,000 top quality Instagram followers to your Expert or particular account. It all comes down to in which you’ll want to make investments your effort and time.
So, [url=https://socialmediablog72252020.wordpress.com/2022/07/13/how-to-gain-your-first-or-next-1000-instagram-followers/]instagram beauty blog [/url] will examine a number of methods that will help you get People followers. These consist of making a deserving Instagram account, contests, and remaining legitimate in your brand name.
It remains to be crucial that you prioritize high-quality about quantity
It is vital not to deal with the quantity of followers you have but on the quality information you generate. You are going to By natural means improve your viewers in case you commit time and effort in producing instructive and inspirational articles, as an alternative to worrying about swift fixes to boost followers.
It’s also advisable to consider that the audience dimensions won’t affect how Many of us observe you. Your material is exactly what retains them adhering to you.
It’s possible I used to be initially motivated by an influencer simply because she had about 200K followers. This indicated to me that she was worthwhile following.
However, this doesn’t suggest that I’ve stopped pursuing influencers or models dependent on their own size audience. I have unfollowed numerous mega-influencers and brands with 1000’s, if not an incredible number of followers just because they ended up not inspiring me.
If you would like gain the extended video game of Instagram, you might want to give attention to what you control. This includes the standard and advertising of your respective content, and also the model you generate.
doxycycline 100 mg
14 مرداد 1401 at 2:16 ق.ظ
cialis and alcohol liquid cialis from usa peptides where can i get viagra where to buy viagra in store
WilliamTievy
14 مرداد 1401 at 2:51 ق.ظ
https://medrxfast.com/# tadalafil without a doctor’s prescription
[url=https://medrxfast.com/#]canadian drug prices[/url] ed meds online canada
DavidKic
14 مرداد 1401 at 10:09 ق.ظ
[url=https://medrxfast.com/#]sildenafil without a doctor’s prescription[/url] prescription meds without the prescriptions
LesliePlpn
14 مرداد 1401 at 10:12 ق.ظ
free welcome bonus no deposit required
[url=”https://free-online-casinos.net”]online no deposit casino bonus[/url]
no deposit sign up bonus casino
DarnellIdosy
14 مرداد 1401 at 12:19 ق.ظ
buy prescription drugs from canada cheap the canadian drugstore
Howardjak
14 مرداد 1401 at 5:06 ب.ظ
Instagram hashtags are in essence a way of categorizing and labelling your material. Additionally they help Instagram give your content to end users who’re applicable.
Within their simplest kind the hashtags you decide on to make use of are The premise for search engine results around the Discover webpage of Instagram:
Nonetheless, it would not cease there. Hashtags can be applied being an indicator to Instagram’s algorithm. Instagram algorithm, meaning it has the capacity to categorize your articles and recommend that or not it’s demonstrated to people it believes is probably going for being of curiosity.
Then… Are Hashtags even now get the job done in 2022 on Instagram by 2022?
Hashtags have been at the middle of discussion particularly in light-weight of Instagram’s current recommendation to employ 3 and five hashtags (much more on this afterwards).
As Instagram gradually shifts to your semantic internet search engine, it opens an entirely new realm of options in the online search engine’s power to obtain information – this means that the words and phrases you employ as part of your captions, or maybe the subjects that you simply involve with your posts is going to be searchable also.
Nonetheless, Irrespective of these major technological progress, hashtags nevertheless purpose on Instagram. When paired by using a stable written content strategy, they may develop awesome final results.
Have you been wanting to download the complete down load of Instagram hashtags?
Take a look at our [url=https://instablogpost.wordpress.com/2022/07/13/insta-hashtags-all-you-have-to-know-in-2022%ef%bf%bc/]share blog post on instagram [/url] online video guide at this time.
Afgohoits
14 مرداد 1401 at 7:23 ب.ظ
cialis viagra cocktail cialis price walgreens cialis 10 mg tablet
Davidbrive
14 مرداد 1401 at 8:54 ب.ظ
Instagram hashtags are effectively a way of categorizing and labelling your content. They also guide Instagram present your information to people who’re relevant.
Of their simplest variety the hashtags you choose to use are The idea for search results to the Check out web page of Instagram:
Even so, it isn’t going to stop there. Hashtags will also be utilized being an indicator to Instagram’s algorithm. Instagram algorithm, meaning it has the capacity to categorize your content material and advocate that it be proven to buyers it believes is likely for being of desire.
Then… Are Hashtags nonetheless work in 2022 on Instagram by 2022?
Hashtags happen to be at the middle of discussion specifically in light-weight of Instagram’s recent suggestion to make use of three and five hashtags (more on this later on).
As Instagram slowly shifts on the semantic internet search engine, it opens a wholly new realm of choices from the online search engine’s power to come across articles – which means which the text you utilize in your captions, or perhaps the subjects that you choose to involve as part of your posts might be searchable at the same time.
Nonetheless, Irrespective of these sizeable technological improvements, hashtags even now functionality on Instagram. When paired using a solid content method, they might deliver wonderful results.
Have you been all set to down load the whole down load of Instagram hashtags?
Have a look at our [url=https://demcra.com/r/business/1039653_Insta_Hashtags_All_You_Need_to_Know_by_2022]how to make video of blog on instagram story scroll screen [/url] movie manual at the moment.
DustinLeany
14 مرداد 1401 at 10:02 ب.ظ
https://medrxfast.com/# pet meds without vet prescription
Duncankab
15 مرداد 1401 at 12:36 ق.ظ
Instagram hashtags are primarily a method of categorizing and labelling your articles. In addition they help Instagram offer your articles to users that are suitable.
In their most basic type the hashtags you choose to use are The premise for search engine results within the Investigate web page of Instagram:
Having said that, it will not cease there. Hashtags will also be applied as an indicator to Instagram’s algorithm. Instagram algorithm, meaning it can categorize your information and advocate that it’s proven to end users it believes is probably going to become of fascination.
Then… Are Hashtags still function in 2022 on Instagram by 2022?
Hashtags happen to be at the center of discussion specifically in mild of Instagram’s modern suggestion to work with three and 5 hashtags (additional on this later).
As Instagram slowly shifts to the semantic search engine, it opens a completely new realm of prospects in the internet search engine’s capacity to uncover content material – indicating the phrases you utilize within your captions, or the topics you consist of in your posts are going to be searchable too.
On the other hand, Inspite of these important technological developments, hashtags continue to purpose on Instagram. When paired which has a solid content material strategy, they may develop wonderful outcomes.
Do you think you’re able to down load the entire obtain of Instagram hashtags?
Have a look at our [url=https://sophieblog792058289.wordpress.com/2022/07/13/the-instagram-hashtags-you-have-to-know-by-2022/]how to specify which blog to post to instagram [/url] video clip manual at this time.
Junbcincviope
15 مرداد 1401 at 2:34 ق.ظ
cialis singapore buy cialis online buy toronto buy cialis
WilliamDab
15 مرداد 1401 at 4:18 ق.ظ
Instagram hashtags are essentially a method of categorizing and labelling your information. Additionally they help Instagram present your content material to consumers who are pertinent.
Of their most straightforward variety the hashtags you choose to work with are the basis for search results over the Discover page of Instagram:
Having said that, it would not cease there. Hashtags will also be utilised being an indicator to Instagram’s algorithm. Instagram algorithm, which suggests it is ready to categorize your content material and propose that or not it’s proven to end users it thinks is probably going to get of curiosity.
Then… Are Hashtags nevertheless work in 2022 on Instagram by 2022?
Hashtags have already been at the center of discussion particularly in light of Instagram’s current recommendation to implement three and five hashtags (far more on this later).
As Instagram step by step shifts to your semantic search engine, it opens a completely new realm of opportunities while in the search engine’s capacity to find material – that means the terms you employ in your captions, or perhaps the topics that you incorporate as part of your posts will likely be searchable at the same time.
Having said that, despite these substantial technological developments, hashtags still purpose on Instagram. When paired by using a solid written content system, they could generate awesome outcomes.
Are you wanting to obtain the whole download of Instagram hashtags?
Examine our [url=https://dybr.ru/blog/narrowsway/4675417]instagram page show as personal blog [/url] online video guidebook right now.
RobertoCag
15 مرداد 1401 at 8:08 ق.ظ
Instagram hashtags are effectively a means of categorizing and labelling your material. Additionally they aid Instagram provide your articles to consumers who’re appropriate.
Inside their simplest sort the hashtags you decide on to use are The premise for search engine results around the Discover page of Instagram:
However, it doesn’t quit there. Hashtags can be used being an indicator to Instagram’s algorithm. Instagram algorithm, which means it has the capacity to categorize your content and endorse that or not it’s revealed to consumers it thinks is probably going to become of curiosity.
Then… Are Hashtags nonetheless function in 2022 on Instagram by 2022?
Hashtags are already at the center of debate significantly in light of Instagram’s new recommendation to implement three and five hashtags (much more on this afterwards).
As Instagram little by little shifts on the semantic online search engine, it opens a completely new realm of opportunities while in the search engine’s ability to uncover content – indicating that the phrases you employ as part of your captions, or even the subjects which you incorporate inside your posts will be searchable too.
On the other hand, despite these considerable technological progress, hashtags even now operate on Instagram. When paired using a stable information technique, they might develop amazing outcomes.
Are you currently ready to download the entire obtain of Instagram hashtags?
Consider our [url=https://michaelsblog.my-free.website/blog/post/1936800/what-instagram-hashtags-mean-everything-you-have-to-know-in-2022]instagram management rates blog [/url] video clip guideline today.
site
15 مرداد 1401 at 10:22 ق.ظ
site
RobertoCag
15 مرداد 1401 at 11:51 ق.ظ
Instagram hashtags are essentially a approach to categorizing and labelling your written content. In addition they aid Instagram supply your content to end users that are appropriate.
Within their easiest sort the hashtags you choose to work with are The premise for search results over the Check out webpage of Instagram:
On the other hand, it would not prevent there. Hashtags can even be applied being an indicator to Instagram’s algorithm. Instagram algorithm, which means it has the capacity to categorize your written content and endorse that or not it’s demonstrated to people it believes is likely being of desire.
Then… Are Hashtags continue to operate in 2022 on Instagram by 2022?
Hashtags happen to be at the middle of discussion especially in light-weight of Instagram’s latest recommendation to implement 3 and 5 hashtags (much more on this later).
As Instagram little by little shifts for the semantic online search engine, it opens a wholly new realm of opportunities inside the online search engine’s power to discover content material – indicating which the phrases you employ with your captions, or even the subjects that you simply incorporate in your posts will be searchable at the same time.
On the other hand, Regardless of these considerable technological breakthroughs, hashtags nevertheless functionality on Instagram. When paired using a reliable content material approach, they could produce awesome final results.
Have you been all set to obtain the complete down load of Instagram hashtags?
Have a look at our [url=https://demcra.com/r/post/1039672_Instagram_Hashtags_Everything_You_Have_to_Know_in_2022]make your blog link clickable instagram [/url] video clip tutorial at this moment.
Henrypsype
15 مرداد 1401 at 3:34 ب.ظ
Instagram hashtags are fundamentally a technique of categorizing and labelling your content material. Additionally they assist Instagram present your content to customers that are pertinent.
In their simplest type the hashtags you decide on to utilize are the basis for search engine results within the Discover webpage of Instagram:
On the other hand, it won’t cease there. Hashtags can also be utilised as an indicator to Instagram’s algorithm. Instagram algorithm, which implies it will be able to categorize your content material and propose that or not it’s proven to consumers it believes is probably going to generally be of curiosity.
Then… Are Hashtags continue to function in 2022 on Instagram by 2022?
Hashtags happen to be at the middle of debate notably in light-weight of Instagram’s current suggestion to use three and 5 hashtags (extra on this afterwards).
As Instagram progressively shifts for the semantic online search engine, it opens an entirely new realm of alternatives during the search engine’s capability to discover content material – indicating the words and phrases you use as part of your captions, or perhaps the topics that you simply include things like within your posts is going to be searchable as well.
Nevertheless, Even with these significant technological enhancements, hashtags nonetheless operate on Instagram. When paired which has a reliable content material approach, they might generate astounding results.
Are you presently able to download the complete download of Instagram hashtags?
Take a look at our [url=https://telegra.ph/The-Instagram-Hashtags-You-Have-to-Know-by-2022-07-15]college instagram blog [/url] video manual at the moment.
DarnellIdosy
15 مرداد 1401 at 5:02 ب.ظ
prescription drugs online without doctor pain meds without written prescription
amoxil generic
15 مرداد 1401 at 5:56 ب.ظ
amoxil clavulanate 875 [url=https://amoxilus.com/#]generic amoxicillin at walmart [/url] para que es amoxil 500 mg methotrexate and amoxicillin
Michaelmus
15 مرداد 1401 at 6:15 ب.ظ
buy prescription drugs from india prescription drugs without doctor approval
LouisAtorb
15 مرداد 1401 at 7:18 ب.ظ
Instagram hashtags are effectively a method of categorizing and labelling your material. They also support Instagram present your articles to consumers who will be applicable.
Of their most basic sort the hashtags you decide on to use are the basis for search engine results within the Explore page of Instagram:
However, it isn’t going to prevent there. Hashtags can be employed being an indicator to Instagram’s algorithm. Instagram algorithm, which suggests it has the capacity to categorize your content material and advise that or not it’s demonstrated to end users it thinks is probably going to be of curiosity.
Then… Are Hashtags nevertheless operate in 2022 on Instagram by 2022?
Hashtags are at the middle of debate notably in light-weight of Instagram’s the latest recommendation to utilize three and 5 hashtags (far more on this afterwards).
As Instagram slowly shifts to your semantic search engine, it opens a completely new realm of choices during the online search engine’s capacity to locate articles – which means that the words you employ with your captions, or even the subjects you involve within your posts will likely be searchable also.
Nonetheless, Even with these significant technological developments, hashtags nonetheless purpose on Instagram. When paired that has a stable material approach, they could produce remarkable success.
Do you think you’re wanting to down load the whole down load of Instagram hashtags?
Examine our [url=https://dybr.ru/blog/patdiary/4680734]instagram and blog graphic links [/url] video guidebook at this time.
Danielsweam
15 مرداد 1401 at 11:12 ب.ظ
Instagram hashtags are fundamentally a way of categorizing and labelling your content. Additionally they guide Instagram present your material to people that are related.
Inside their easiest sort the hashtags you choose to employ are The idea for search engine results within the Take a look at site of Instagram:
Even so, it doesn’t end there. Hashtags will also be applied being an indicator to Instagram’s algorithm. Instagram algorithm, which implies it can categorize your content and advocate that it’s shown to customers it believes is probably going to be of curiosity.
Then… Are Hashtags nonetheless function in 2022 on Instagram by 2022?
Hashtags happen to be at the center of discussion specially in light of Instagram’s recent recommendation to utilize three and 5 hashtags (more on this afterwards).
As Instagram progressively shifts to your semantic search engine, it opens a wholly new realm of prospects during the online search engine’s capacity to obtain information – which means that the words you employ as part of your captions, or the topics that you just include in your posts will probably be searchable also.
Nevertheless, Regardless of these important technological breakthroughs, hashtags however purpose on Instagram. When paired with a good information approach, they may make incredible effects.
Have you been prepared to obtain the whole down load of Instagram hashtags?
Have a look at our [url=https://demcra.com/r/news/1040417_Increase_your_Instagram_followers_with_these_10_tips_to_grow_your_actual_audience]instagram food blog analysis [/url] video clip manual today.
DavidKic
15 مرداد 1401 at 11:32 ب.ظ
[url=https://medrxfast.com/#]how to get prescription drugs without doctor[/url] buy prescription drugs from canada
Danielsweam
16 مرداد 1401 at 2:55 ق.ظ
Instagram hashtags are effectively a technique of categorizing and labelling your information. In addition they support Instagram give your content material to consumers that are relevant.
Within their most basic kind the hashtags you decide on to work with are the basis for search results around the Explore webpage of Instagram:
Nonetheless, it won’t end there. Hashtags may also be employed being an indicator to Instagram’s algorithm. Instagram algorithm, which means it has the capacity to categorize your information and suggest that it’s proven to customers it believes is likely to become of fascination.
Then… Are Hashtags continue to do the job in 2022 on Instagram by 2022?
Hashtags have been at the center of debate specially in mild of Instagram’s new suggestion to employ three and 5 hashtags (much more on this later on).
As Instagram step by step shifts for the semantic online search engine, it opens a wholly new realm of options during the internet search engine’s capability to uncover material – indicating which the words and phrases you employ with your captions, or maybe the topics which you contain in your posts will be searchable also.
On the other hand, Regardless of these substantial technological enhancements, hashtags nonetheless operate on Instagram. When paired using a good content system, they may generate amazing outcomes.
Have you been wanting to down load the complete down load of Instagram hashtags?
Have a look at our [url=https://demcra.com/r/news/1040417_Increase_your_Instagram_followers_with_these_10_tips_to_grow_your_actual_audience]how to get my instagram feed in blog [/url] online video tutorial at the moment.
ThomasApamb
16 مرداد 1401 at 4:25 ق.ظ
https://medrxfast.com/# cvs prescription prices without insurance
Dominicneada
16 مرداد 1401 at 6:36 ق.ظ
Instagram hashtags are effectively a approach to categorizing and labelling your information. In addition they guide Instagram offer your content to buyers who’re related.
In their simplest type the hashtags you select to use are The idea for search engine results within the Investigate page of Instagram:
Nonetheless, it does not quit there. Hashtags will also be applied being an indicator to Instagram’s algorithm. Instagram algorithm, meaning it will be able to categorize your content and propose that it’s demonstrated to customers it believes is likely to generally be of curiosity.
Then… Are Hashtags nonetheless operate in 2022 on Instagram by 2022?
Hashtags are at the middle of discussion notably in gentle of Instagram’s recent suggestion to utilize three and 5 hashtags (a lot more on this afterwards).
As Instagram steadily shifts for the semantic internet search engine, it opens an entirely new realm of choices from the internet search engine’s capability to uncover information – which means the words you use with your captions, or even the subjects that you just incorporate in the posts will likely be searchable as well.
Nevertheless, despite these substantial technological advancements, hashtags nonetheless function on Instagram. When paired that has a stable material technique, they could deliver wonderful benefits.
Will you be willing to obtain the complete obtain of Instagram hashtags?
Examine our [url=https://blogger13.my-free.website/blog/post/1937167/the-instagram-hashtags-you-have-to-know-2022]how to create a fashion blog on instagram [/url] video clip guideline at this moment.
DustinLeany
16 مرداد 1401 at 6:52 ق.ظ
https://medrxfast.com/# canadian pharmacy
ArthurGoord
16 مرداد 1401 at 10:18 ق.ظ
Instagram hashtags are fundamentally a approach to categorizing and labelling your material. Additionally they aid Instagram provide your information to users who are pertinent.
Of their easiest sort the hashtags you select to implement are the basis for search results within the Discover page of Instagram:
On the other hand, it would not prevent there. Hashtags may also be utilized being an indicator to Instagram’s algorithm. Instagram algorithm, meaning it is ready to categorize your written content and propose that or not it’s demonstrated to users it believes is probably going to get of curiosity.
Then… Are Hashtags continue to do the job in 2022 on Instagram by 2022?
Hashtags happen to be at the middle of debate significantly in gentle of Instagram’s latest suggestion to employ 3 and five hashtags (extra on this afterwards).
As Instagram gradually shifts to your semantic online search engine, it opens an entirely new realm of alternatives during the search engine’s capacity to locate articles – this means that the text you utilize as part of your captions, or even the topics that you simply contain within your posts will probably be searchable as well.
Even so, Even with these significant technological progress, hashtags continue to purpose on Instagram. When paired by using a strong written content system, they might deliver remarkable success.
Are you all set to down load the whole down load of Instagram hashtags?
Have a look at our [url=https://danielle-bone.diary.ru/p221256994_insta-hashtags-all-you-have-to-know-in-2022.htm]best jewelry travel case instagram blog [/url] online video guide at this moment.
CliftonSkabs
16 مرداد 1401 at 2:04 ب.ظ
Instagram hashtags are basically a technique of categorizing and labelling your content material. Additionally they help Instagram deliver your material to end users that are relevant.
Within their most basic kind the hashtags you select to use are the basis for search engine results about the Check out web site of Instagram:
On the other hand, it won’t cease there. Hashtags can also be employed being an indicator to Instagram’s algorithm. Instagram algorithm, which implies it can categorize your content material and suggest that or not it’s proven to users it thinks is probably going to become of curiosity.
Then… Are Hashtags nonetheless work in 2022 on Instagram by 2022?
Hashtags are already at the middle of debate notably in light-weight of Instagram’s modern recommendation to implement 3 and five hashtags (a lot more on this later).
As Instagram slowly shifts to your semantic internet search engine, it opens an entirely new realm of opportunities inside the online search engine’s capability to obtain material – that means that the words and phrases you utilize within your captions, or the subjects that you simply include inside your posts are going to be searchable also.
Nonetheless, Regardless of these substantial technological progress, hashtags still operate on Instagram. When paired with a solid content material technique, they may develop astounding success.
Are you currently ready to down load the complete download of Instagram hashtags?
Check out our [url=https://mybloghere71191915.wordpress.com/2022/07/14/insta-hashtags-2022%ef%bf%bc/]announe new blog post on instagram examples [/url] movie information at the moment.
cialis pharmacy usa
16 مرداد 1401 at 2:34 ب.ظ
free viagra pills cialis picture how to get cialis prescription when will generic cialis be available in australia
Ricardomot
16 مرداد 1401 at 5:48 ب.ظ
Instagram hashtags are primarily a technique of categorizing and labelling your information. They also help Instagram present your articles to people who’re related.
Within their most straightforward kind the hashtags you end up picking to utilize are the basis for search results within the Examine web page of Instagram:
However, it will not prevent there. Hashtags will also be made use of as an indicator to Instagram’s algorithm. Instagram algorithm, which means it will be able to categorize your content material and suggest that or not it’s shown to people it thinks is probably going to get of desire.
Then… Are Hashtags even now perform in 2022 on Instagram by 2022?
Hashtags happen to be at the center of discussion particularly in mild of Instagram’s latest recommendation to employ 3 and 5 hashtags (far more on this afterwards).
As Instagram gradually shifts for the semantic search engine, it opens a wholly new realm of choices inside the online search engine’s capacity to discover articles – that means which the words you use within your captions, or perhaps the topics that you contain in your posts will be searchable too.
However, In spite of these considerable technological enhancements, hashtags continue to function on Instagram. When paired by using a sound content strategy, they might generate amazing benefits.
Are you presently all set to obtain the entire obtain of Instagram hashtags?
Examine our [url=https://dybr.ru/blog/PromotionSecrets/4677200]instagram blog followers [/url] movie guideline today.
HonorPlpn
16 مرداد 1401 at 6:07 ب.ظ
best vpn for pubg
[url=”https://freehostingvpn.com”]private vpn free[/url]
reddit best free vpn
site
16 مرداد 1401 at 9:04 ب.ظ
site
ErnestSix
16 مرداد 1401 at 9:38 ب.ظ
Instagram hashtags are fundamentally a method of categorizing and labelling your content material. In addition they guide Instagram provide your content material to users that are suitable.
Within their simplest form the hashtags you end up picking to use are the basis for search engine results over the Take a look at website page of Instagram:
Even so, it would not cease there. Hashtags can also be employed being an indicator to Instagram’s algorithm. Instagram algorithm, which suggests it is ready to categorize your information and propose that it be demonstrated to buyers it believes is likely to become of fascination.
Then… Are Hashtags however get the job done in 2022 on Instagram by 2022?
Hashtags are already at the middle of debate specifically in mild of Instagram’s latest suggestion to make use of 3 and five hashtags (additional on this later).
As Instagram steadily shifts towards the semantic internet search engine, it opens a completely new realm of opportunities within the internet search engine’s ability to discover content material – indicating the text you employ with your captions, or perhaps the topics you consist of as part of your posts will probably be searchable also.
Nonetheless, despite these major technological developments, hashtags however operate on Instagram. When paired which has a stable information strategy, they could produce remarkable benefits.
Have you been willing to down load the entire down load of Instagram hashtags?
Look into our [url=https://demcra.com/r/post/1039705_Insta_Hashtags_All_You_Need_To_Know_in_2022]colocar instagram no blog gratis [/url] video clip guidebook right this moment.
DarnellIdosy
16 مرداد 1401 at 10:31 ب.ظ
comfortis without vet prescription buy canadian drugs
MichaelHes
16 مرداد 1401 at 11:59 ب.ظ
вышка телескопическая
[url=https://podyemniki-machtovyye-teleskopicheskiye.ru]https://podyemniki-machtovyye-teleskopicheskiye.ru[/url]
Ellistox
17 مرداد 1401 at 1:22 ق.ظ
Instagram hashtags are fundamentally a technique of categorizing and labelling your information. They also support Instagram provide your content material to buyers that are suitable.
In their simplest sort the hashtags you decide on to work with are the basis for search results within the Examine website page of Instagram:
However, it won’t halt there. Hashtags will also be employed being an indicator to Instagram’s algorithm. Instagram algorithm, which implies it can categorize your content material and suggest that it’s demonstrated to consumers it thinks is likely to be of curiosity.
Then… Are Hashtags however operate in 2022 on Instagram by 2022?
Hashtags are actually at the middle of discussion notably in mild of Instagram’s latest recommendation to use three and 5 hashtags (much more on this later).
As Instagram steadily shifts to the semantic internet search engine, it opens a wholly new realm of options while in the online search engine’s ability to find content material – which means the text you use inside your captions, or maybe the topics which you include things like inside your posts are going to be searchable too.
Having said that, Regardless of these sizeable technological advancements, hashtags nonetheless functionality on Instagram. When paired which has a stable content strategy, they might deliver incredible success.
Have you been ready to download the complete download of Instagram hashtags?
Look into our [url=https://hashtaginsta2022.weebly.com/blog/the-instagram-hashtags-you-need-to-know-in-2022]dtr blog instagram [/url] online video guideline today.
DavidtaK
17 مرداد 1401 at 5:08 ق.ظ
Instagram hashtags are in essence a method of categorizing and labelling your information. Additionally they help Instagram offer your information to buyers that are applicable.
Within their simplest form the hashtags you end up picking to use are The idea for search results around the Investigate web page of Instagram:
Having said that, it isn’t going to prevent there. Hashtags may also be utilized being an indicator to Instagram’s algorithm. Instagram algorithm, meaning it will be able to categorize your articles and propose that it’s demonstrated to people it thinks is likely to be of desire.
Then… Are Hashtags nevertheless do the job in 2022 on Instagram by 2022?
Hashtags are at the middle of debate specifically in light of Instagram’s the latest recommendation to make use of 3 and five hashtags (much more on this later).
As Instagram steadily shifts on the semantic online search engine, it opens a wholly new realm of opportunities from the search engine’s power to find written content – meaning the phrases you use in the captions, or the topics that you just incorporate within your posts will be searchable as well.
Nevertheless, Even with these important technological developments, hashtags continue to function on Instagram. When paired using a sound material system, they may make amazing benefits.
Have you been wanting to down load the complete down load of Instagram hashtags?
Have a look at our [url=https://promotioninstagram.ucoz.net/blog/the_instagram_hashtags_you_have_to_know_by_2022/2022-07-14-2]blog instagram widget squarespace [/url] movie information right now.
SantosNuasy
17 مرداد 1401 at 8:53 ق.ظ
Instagram hashtags are effectively a way of categorizing and labelling your written content. They also help Instagram deliver your content material to users who’re appropriate.
Within their simplest sort the hashtags you select to work with are The premise for search engine results on the Examine website page of Instagram:
Nevertheless, it doesn’t quit there. Hashtags can also be made use of being an indicator to Instagram’s algorithm. Instagram algorithm, which suggests it can categorize your content material and endorse that it be proven to people it believes is probably going to get of curiosity.
Then… Are Hashtags still work in 2022 on Instagram by 2022?
Hashtags are at the middle of debate especially in gentle of Instagram’s latest suggestion to implement three and five hashtags (more on this later on).
As Instagram steadily shifts on the semantic online search engine, it opens an entirely new realm of opportunities while in the internet search engine’s capacity to uncover content material – this means which the text you use in the captions, or even the topics which you incorporate with your posts will probably be searchable at the same time.
However, Inspite of these sizeable technological breakthroughs, hashtags even now perform on Instagram. When paired with a strong articles method, they may deliver astounding final results.
Will you be wanting to down load the complete down load of Instagram hashtags?
Have a look at our [url=https://socialmedia244019311.wordpress.com/2022/07/15/the-instagram-hashtags-you-have-to-know-by-2022%ef%bf%bc/]should you post your blog on instagram [/url] movie manual at the moment.
TrudiePlpn
17 مرداد 1401 at 10:57 ق.ظ
real money casino
[url=”https://internet-casinos-online.net”]best us online casino[/url]
online casinos usa
DustinLeany
17 مرداد 1401 at 11:09 ق.ظ
https://medrxfast.com/# cheap pet meds without vet prescription
Tylervoigo
17 مرداد 1401 at 12:37 ق.ظ
Instagram hashtags are in essence a method of categorizing and labelling your content material. Additionally they aid Instagram supply your articles to users who will be related.
Of their most basic type the hashtags you choose to make use of are The idea for search results around the Discover site of Instagram:
On the other hand, it would not prevent there. Hashtags may also be made use of as an indicator to Instagram’s algorithm. Instagram algorithm, meaning it is able to categorize your articles and suggest that it be demonstrated to end users it believes is likely to become of curiosity.
Then… Are Hashtags continue to get the job done in 2022 on Instagram by 2022?
Hashtags are actually at the middle of debate specially in light-weight of Instagram’s recent recommendation to utilize 3 and five hashtags (much more on this later).
As Instagram step by step shifts to your semantic online search engine, it opens a wholly new realm of options from the online search engine’s capability to obtain material – that means that the phrases you employ inside your captions, or the subjects that you include as part of your posts will be searchable in addition.
On the other hand, In spite of these major technological enhancements, hashtags however operate on Instagram. When paired using a solid written content technique, they might generate wonderful final results.
Will you be all set to obtain the whole down load of Instagram hashtags?
Consider our [url=https://dybr.ru/blog/prom_inst_2022/4676946]sonia su blog instagram [/url] video clip guide at this time.
ScottNum
17 مرداد 1401 at 4:43 ب.ظ
Instagram hashtags are in essence a way of categorizing and labelling your information. Additionally they assist Instagram present your content material to users who’re appropriate.
In their easiest form the hashtags you select to implement are the basis for search engine results to the Examine site of Instagram:
Having said that, it doesn’t end there. Hashtags can also be applied being an indicator to Instagram’s algorithm. Instagram algorithm, which implies it has the capacity to categorize your articles and endorse that it’s demonstrated to consumers it believes is probably going to generally be of interest.
Then… Are Hashtags even now perform in 2022 on Instagram by 2022?
Hashtags have already been at the center of discussion especially in mild of Instagram’s modern recommendation to implement three and five hashtags (much more on this later).
As Instagram step by step shifts for the semantic internet search engine, it opens an entirely new realm of alternatives during the internet search engine’s capability to locate written content – this means which the phrases you utilize in the captions, or maybe the subjects that you choose to consist of in your posts will likely be searchable as well.
On the other hand, In spite of these considerable technological improvements, hashtags however operate on Instagram. When paired which has a sound information tactic, they could deliver remarkable benefits.
Do you think you’re wanting to down load the whole obtain of Instagram hashtags?
Check out our [url=https://social-media3.sitey.me/blog/post/1938687/find-more-instagram-followers-by-using-these-10-tips-to-grow-your-following]princesa miel blog instagram [/url] video clip information right now.
DavidKic
17 مرداد 1401 at 5:15 ب.ظ
[url=https://medrxfast.com/#]canadian drugstore online[/url] canadian drug pharmacy
WilliamTievy
17 مرداد 1401 at 5:47 ب.ظ
https://medrxfast.com/# best online canadian pharmacy
[url=https://medrxfast.com/#]canadian drugstore online[/url] canadian online pharmacy
RobertCig
17 مرداد 1401 at 10:09 ب.ظ
Instagram hashtags are effectively a means of categorizing and labelling your content. In addition they support Instagram offer your material to customers who’re related.
Inside their simplest type the hashtags you end up picking to implement are the basis for search engine results on the Explore webpage of Instagram:
Nonetheless, it won’t cease there. Hashtags can also be made use of as an indicator to Instagram’s algorithm. Instagram algorithm, meaning it will be able to categorize your articles and advise that it be shown to users it thinks is likely to get of interest.
Then… Are Hashtags still function in 2022 on Instagram by 2022?
Hashtags are at the center of debate particularly in light-weight of Instagram’s latest recommendation to implement 3 and five hashtags (much more on this later on).
As Instagram progressively shifts for the semantic online search engine, it opens a wholly new realm of options within the internet search engine’s capability to uncover material – that means the words and phrases you use in your captions, or maybe the subjects you contain in your posts might be searchable too.
However, Regardless of these substantial technological advancements, hashtags however functionality on Instagram. When paired by using a stable written content system, they may produce wonderful final results.
Are you willing to download the entire obtain of Instagram hashtags?
Have a look at our [url=https://demcra.com/r/admin/1039803_Gain_more_Instagram_followers_by_following_these_10_steps_to_increase_your_audience]instagram blog on ms. lee [/url] movie manual at this time.
Dennislig
17 مرداد 1401 at 10:15 ب.ظ
самоходный подъемник
[url=https://podyemniki-machtovyye-teleskopicheskiye.ru]https://www.podyemniki-machtovyye-teleskopicheskiye.ru[/url]
Keithsloma
18 مرداد 1401 at 3:13 ق.ظ
Instagram hashtags are primarily a way of categorizing and labelling your information. They also help Instagram present your content material to consumers who will be relevant.
Inside their most straightforward form the hashtags you choose to utilize are The idea for search engine results around the Explore webpage of Instagram:
On the other hand, it does not halt there. Hashtags can be utilised being an indicator to Instagram’s algorithm. Instagram algorithm, which suggests it will be able to categorize your content material and recommend that or not it’s shown to end users it thinks is likely being of desire.
Then… Are Hashtags even now perform in 2022 on Instagram by 2022?
Hashtags are already at the middle of discussion especially in mild of Instagram’s new recommendation to make use of 3 and 5 hashtags (a lot more on this later on).
As Instagram slowly shifts on the semantic online search engine, it opens an entirely new realm of opportunities while in the internet search engine’s capability to obtain articles – this means which the text you use inside your captions, or maybe the subjects that you just include within your posts will likely be searchable at the same time.
Having said that, Inspite of these sizeable technological improvements, hashtags nevertheless function on Instagram. When paired that has a good information strategy, they might make remarkable success.
Are you currently all set to down load the whole download of Instagram hashtags?
Have a look at our [url=https://2a7017a03.wixsite.com/my-site]names for instagram blog [/url] movie information today.
DarnellIdosy
18 مرداد 1401 at 3:14 ق.ظ
buy prescription drugs online prescription drugs canada buy online
buy amoxil uk
18 مرداد 1401 at 6:14 ق.ظ
valacyclovir prescription online [url=http://valtrexus.com/#]can you buy valtrex over the counter in usa [/url] what is valtrex 500mg used for what does valacyclovir do for shingles
EgwAvelm
18 مرداد 1401 at 6:58 ق.ظ
Lozol Dostinex Levitra with Dapoxetine
RobertWhisa
18 مرداد 1401 at 7:51 ق.ظ
Instagram hashtags are primarily a method of categorizing and labelling your content. In addition they support Instagram deliver your articles to users who will be relevant.
In their simplest sort the hashtags you decide on to make use of are the basis for search engine results within the Take a look at webpage of Instagram:
Even so, it doesn’t end there. Hashtags can be applied being an indicator to Instagram’s algorithm. Instagram algorithm, meaning it is able to categorize your information and advise that it be proven to people it thinks is likely for being of curiosity.
Then… Are Hashtags nonetheless work in 2022 on Instagram by 2022?
Hashtags are already at the middle of discussion significantly in light-weight of Instagram’s new suggestion to utilize 3 and 5 hashtags (more on this later).
As Instagram little by little shifts on the semantic search engine, it opens a wholly new realm of opportunities while in the search engine’s capacity to uncover content material – which means which the words you use within your captions, or even the subjects that you choose to contain in your posts will be searchable in addition.
Nonetheless, Regardless of these important technological developments, hashtags nonetheless function on Instagram. When paired that has a sound content strategy, they may create astounding outcomes.
Will you be all set to download the whole obtain of Instagram hashtags?
Take a look at our [url=https://instablog2.my-free.website/]mini blog instagram [/url] online video manual at this moment.
bak
18 مرداد 1401 at 9:42 ق.ظ
Playing online slots might be easy but winning is a different matter. Many websites try to sell you a ‘sure-fire recipe’ of how to play slots and win; sadly, no such thing exists (believe us, we tried). However, there are ways to improve your odds of winning – make your own luck, so to say. This requires some more research and much better budgeting. The biggest strength of online slots is their accessibility, but many people have tried different tactics for beating the infamous RNG. If you want to check out some of our advanced tips for playing and winning at slots, then feel free to refer to our slot strategy guide. The interest from players about these reel-spinning games is getting bigger by the minute and this has its merits. There are lot of slot advantages which are unmatchable for the moment due to their ever-growing quantity, great payouts and unpretentious rules. Here are some of the perks you get once you opt in playing online slot machines: https://wiki-global.win/index.php/Play_roulette_online_for_fun In the fall of 2018, however, Islam contacted me via secure chat and told me that he had indeed moved to Manila and was at work on “crypto projects” he’d discussed with Le Roux. He now referred to Le Roux as his “father.” Regardless of what you think about crypto (or cryptocurrency, to give it its full name), it’s undoubtedly made a mark on society. Some casinos have adopted it as a way for people to make secure deposits so they can play online casino games. Here, we unpack what this financial technology is, and what role it has in the future of online casino gaming. Research by John M. Griffin and Amin Shams in 2018 suggests that trading associated with increases in the amount of the Tether cryptocurrency and associated trading at the Bitfinex exchange account for about half of the price increase in bitcoin in late 2017.
MarrileePlpn
18 مرداد 1401 at 10:38 ق.ظ
best anonymous vpn
[url=”https://free-vpn-proxy.com”]free vpn trial[/url]
best vpn for routers
JaynellPlpn
18 مرداد 1401 at 11:12 ق.ظ
free online games to win real money no deposit
[url=”https://newlasvegascasinos.com”]no deposit welcome bonus casino[/url]
online bingo for money
ErnestTug
18 مرداد 1401 at 11:45 ق.ظ
Instagram hashtags are primarily a method of categorizing and labelling your material. Additionally they help Instagram deliver your content to customers who will be appropriate.
Of their simplest form the hashtags you choose to employ are The idea for search results around the Take a look at web page of Instagram:
However, it will not prevent there. Hashtags can also be used as an indicator to Instagram’s algorithm. Instagram algorithm, which means it has the capacity to categorize your written content and suggest that it be revealed to consumers it thinks is probably going to get of fascination.
Then… Are Hashtags continue to perform in 2022 on Instagram by 2022?
Hashtags are at the middle of debate specially in gentle of Instagram’s new suggestion to implement 3 and 5 hashtags (far more on this later on).
As Instagram step by step shifts for the semantic search engine, it opens an entirely new realm of alternatives in the online search engine’s power to uncover information – that means that the words and phrases you use with your captions, or the subjects that you simply incorporate in your posts is going to be searchable likewise.
Nevertheless, Regardless of these considerable technological improvements, hashtags nevertheless operate on Instagram. When paired with a sound information system, they could create awesome final results.
Will you be ready to down load the complete obtain of Instagram hashtags?
Look into our [url=https://instablogg1.sitey.me/]how to make instagram say personal blog [/url] movie tutorial at the moment.
DustinLeany
18 مرداد 1401 at 2:28 ب.ظ
https://medrxfast.com/# buy prescription drugs from canada cheap
WalterWah
18 مرداد 1401 at 3:42 ب.ظ
Instagram hashtags are primarily a approach to categorizing and labelling your articles. They also help Instagram deliver your content material to buyers that are appropriate.
In their simplest form the hashtags you end up picking to utilize are The idea for search results to the Explore web site of Instagram:
Nonetheless, it does not stop there. Hashtags can also be made use of as an indicator to Instagram’s algorithm. Instagram algorithm, meaning it is able to categorize your content and advocate that it’s demonstrated to buyers it believes is likely to generally be of curiosity.
Then… Are Hashtags however get the job done in 2022 on Instagram by 2022?
Hashtags are actually at the center of debate significantly in gentle of Instagram’s the latest suggestion to work with 3 and 5 hashtags (far more on this later).
As Instagram steadily shifts to your semantic search engine, it opens an entirely new realm of possibilities in the search engine’s capability to come across information – that means the terms you utilize within your captions, or even the topics that you just involve in the posts will likely be searchable at the same time.
Even so, In spite of these considerable technological advancements, hashtags still perform on Instagram. When paired using a sound written content system, they could make awesome success.
Will you be ready to download the entire obtain of Instagram hashtags?
Look into our [url=https://socialblog500608530.wordpress.com/2022/07/15/increase-your-instagram-followers-by-following-these-10-steps-to-increase-your-audience/]instagram sailbot blog [/url] movie information at this time.
Wrfvbagma
18 مرداد 1401 at 7:04 ب.ظ
where can i get viagra online how to get viagra in india generic viagra cheapest
JenneePlpn
18 مرداد 1401 at 9:55 ب.ظ
private internet access vpn
[url=”https://imfreevpn.net”]best free vpn reddit[/url]
vpn free windows
DavidKic
19 مرداد 1401 at 6:20 ق.ظ
[url=https://medrxfast.com/#]cheap pet meds without vet prescription[/url] non prescription ed drugs
DarnellIdosy
19 مرداد 1401 at 8:07 ق.ظ
dog antibiotics without vet prescription ed meds online without doctor prescription
ThomasApamb
19 مرداد 1401 at 11:24 ق.ظ
https://medrxfast.com/# prescription drugs online
DustinLeany
19 مرداد 1401 at 5:41 ب.ظ
https://medrxfast.com/# canadian online drugstore
DulceaPlpn
19 مرداد 1401 at 6:54 ب.ظ
free sign up bonus online casino
[url=”https://onlinecasinofortunes.com”]best online casino deposit bonuses[/url]
play blackjack online money
JenneePlpn
19 مرداد 1401 at 7:12 ب.ظ
vpn for pc
[url=”https://imfreevpn.net”]best chrome vpn free[/url]
vpn best value
Nrfxhople
19 مرداد 1401 at 7:39 ب.ظ
Topamax Provera Prevacid
RonaldLet
20 مرداد 1401 at 2:35 ق.ظ
телескопический подъемник
[url=https://podyemniki-machtovyye-teleskopicheskiye.ru]https://podyemniki-machtovyye-teleskopicheskiye.ru[/url]
DarnellIdosy
20 مرداد 1401 at 12:39 ق.ظ
best ed pills non prescription canadian medications
Tommymum
20 مرداد 1401 at 2:44 ب.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://koza.studio/]понравится[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
AshleighPlpn
20 مرداد 1401 at 3:03 ب.ظ
what is the best free vpn
[url=”https://ippowervpn.net”]best free pc vpn[/url]
where can i buy a vpn
Alfredshilt
20 مرداد 1401 at 3:15 ب.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://irinalebedeva.diary.ru/p221286373_polnoe-rukovodstvo-po-tradicionnoj-vechernej-odezhde-dlya-molodyh-devushek.htm]идеальные Р±СЂРѕРІРё Р±СЂРѕРІРё СЂРёСЃСѓРЅРѕРє[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
CarolanPlpn
20 مرداد 1401 at 6:11 ب.ظ
bonus casino online
[url=”https://onlinecasinosdirectory.org”]free bonus no deposit casino[/url]
free welcome bonus no deposit casino
DavidKic
20 مرداد 1401 at 7:10 ب.ظ
[url=https://medrxfast.com/#]online prescription for ed meds[/url] online canadian pharmacy
DustinLeany
20 مرداد 1401 at 8:28 ب.ظ
https://medrxfast.com/# canadian online pharmacy
Howardjak
20 مرداد 1401 at 8:45 ب.ظ
Instagram hashtags are effectively a way of categorizing and labelling your written content. Additionally they support Instagram give your material to users who are appropriate.
Of their simplest form the hashtags you decide on to utilize are The premise for search engine results around the Check out site of Instagram:
Nevertheless, it isn’t going to prevent there. Hashtags can be utilised as an indicator to Instagram’s algorithm. Instagram algorithm, which suggests it is ready to categorize your content and advocate that or not it’s proven to end users it thinks is probably going to get of interest.
Then… Are Hashtags nevertheless function in 2022 on Instagram by 2022?
Hashtags have already been at the center of debate notably in gentle of Instagram’s recent suggestion to employ 3 and five hashtags (a lot more on this later).
As Instagram steadily shifts to the semantic internet search engine, it opens a completely new realm of choices within the search engine’s capacity to find content material – meaning which the words and phrases you use within your captions, or the subjects you consist of inside your posts might be searchable also.
On the other hand, Irrespective of these significant technological advancements, hashtags continue to perform on Instagram. When paired having a reliable material technique, they might make awesome final results.
Are you presently ready to down load the whole obtain of Instagram hashtags?
Look into our [url=https://instablogpost.wordpress.com/2022/07/13/insta-hashtags-all-you-have-to-know-in-2022%ef%bf%bc/]catchy instagram captions for a fashion blog [/url] movie information at this moment.
Davidbrive
21 مرداد 1401 at 12:28 ق.ظ
Instagram hashtags are essentially a means of categorizing and labelling your material. They also assist Instagram supply your material to customers who will be pertinent.
Within their easiest sort the hashtags you decide on to implement are the basis for search engine results over the Investigate page of Instagram:
Nevertheless, it does not quit there. Hashtags may also be utilized being an indicator to Instagram’s algorithm. Instagram algorithm, which suggests it will be able to categorize your content material and advise that it be shown to consumers it thinks is probably going to be of desire.
Then… Are Hashtags nevertheless function in 2022 on Instagram by 2022?
Hashtags are already at the center of debate specifically in gentle of Instagram’s new recommendation to use 3 and five hashtags (a lot more on this afterwards).
As Instagram slowly shifts on the semantic internet search engine, it opens a wholly new realm of opportunities within the search engine’s ability to locate material – indicating the phrases you employ within your captions, or even the subjects that you simply involve as part of your posts will likely be searchable also.
On the other hand, Inspite of these sizeable technological breakthroughs, hashtags nevertheless operate on Instagram. When paired using a stable material technique, they could develop amazing effects.
Will you be all set to download the entire obtain of Instagram hashtags?
Have a look at our [url=https://demcra.com/r/business/1039653_Insta_Hashtags_All_You_Need_to_Know_by_2022]how to share your blog post on instagram [/url] movie tutorial at this moment.
Richardrop
21 مرداد 1401 at 4:11 ق.ظ
мачтовый подъемник
[url=https://podyemniki-machtovyye-teleskopicheskiye.ru]http://podyemniki-machtovyye-teleskopicheskiye.ru/[/url]
Duncankab
21 مرداد 1401 at 4:14 ق.ظ
Instagram hashtags are primarily a method of categorizing and labelling your content. They also help Instagram provide your content material to customers that are pertinent.
Within their most straightforward type the hashtags you decide on to utilize are The idea for search results within the Check out site of Instagram:
Nevertheless, it doesn’t prevent there. Hashtags can also be used being an indicator to Instagram’s algorithm. Instagram algorithm, meaning it can categorize your articles and propose that it be demonstrated to consumers it thinks is likely to get of desire.
Then… Are Hashtags still get the job done in 2022 on Instagram by 2022?
Hashtags are actually at the middle of debate specifically in mild of Instagram’s latest suggestion to employ 3 and five hashtags (a lot more on this later on).
As Instagram step by step shifts for the semantic internet search engine, it opens a wholly new realm of prospects while in the online search engine’s capability to find information – indicating that the words and phrases you employ inside your captions, or even the topics which you incorporate with your posts will be searchable too.
However, Even with these considerable technological enhancements, hashtags nevertheless purpose on Instagram. When paired with a good material strategy, they may generate remarkable final results.
Are you wanting to obtain the complete download of Instagram hashtags?
Take a look at our [url=https://sophieblog792058289.wordpress.com/2022/07/13/the-instagram-hashtags-you-have-to-know-by-2022/]using instagram as your blog [/url] video clip guidebook today.
WilliamTievy
21 مرداد 1401 at 7:34 ق.ظ
https://medrxfast.com/# buy cheap prescription drugs online
[url=https://medrxfast.com/#]buy cheap prescription drugs online[/url] buy prescription drugs without doctor
WilliamDab
21 مرداد 1401 at 8:02 ق.ظ
Instagram hashtags are essentially a technique of categorizing and labelling your articles. In addition they aid Instagram present your content to customers who are relevant.
Within their most basic type the hashtags you end up picking to employ are The idea for search engine results about the Take a look at site of Instagram:
Nevertheless, it doesn’t cease there. Hashtags can even be made use of as an indicator to Instagram’s algorithm. Instagram algorithm, which suggests it has the capacity to categorize your articles and advocate that it be proven to end users it believes is likely being of curiosity.
Then… Are Hashtags nonetheless do the job in 2022 on Instagram by 2022?
Hashtags are actually at the center of debate significantly in light of Instagram’s latest suggestion to make use of three and five hashtags (a lot more on this later on).
As Instagram gradually shifts for the semantic search engine, it opens a wholly new realm of possibilities in the online search engine’s capability to come across content material – that means that the text you employ within your captions, or perhaps the topics which you contain in your posts will probably be searchable in addition.
Having said that, despite these significant technological breakthroughs, hashtags even now functionality on Instagram. When paired by using a strong articles strategy, they may generate astounding effects.
Do you think you’re wanting to download the complete down load of Instagram hashtags?
Look into our [url=https://dybr.ru/blog/narrowsway/4675417]sarah’s blog of fun instagram [/url] movie guidebook today.
KelseyPlpn
21 مرداد 1401 at 11:50 ق.ظ
free trial vpn
[url=”https://rsvpnorthvalley.com”]buy avast secureline vpn[/url]
buy secure vpn
RobertoCag
21 مرداد 1401 at 11:57 ق.ظ
Instagram hashtags are effectively a approach to categorizing and labelling your material. In addition they help Instagram give your content material to buyers who are pertinent.
Inside their most straightforward sort the hashtags you end up picking to implement are The premise for search engine results over the Take a look at web site of Instagram:
Nonetheless, it will not end there. Hashtags can be made use of as an indicator to Instagram’s algorithm. Instagram algorithm, which means it can categorize your information and advise that it be proven to users it believes is likely to generally be of desire.
Then… Are Hashtags nevertheless get the job done in 2022 on Instagram by 2022?
Hashtags are at the middle of discussion especially in light of Instagram’s recent suggestion to use 3 and five hashtags (more on this later on).
As Instagram slowly shifts to the semantic internet search engine, it opens a completely new realm of possibilities in the search engine’s ability to come across material – which means which the words and phrases you utilize within your captions, or the subjects you involve inside your posts is going to be searchable as well.
Even so, Even with these sizeable technological developments, hashtags nonetheless perform on Instagram. When paired with a stable material system, they might make astounding results.
Will you be all set to download the complete down load of Instagram hashtags?
Have a look at our [url=https://michaelsblog.my-free.website/blog/post/1936800/what-instagram-hashtags-mean-everything-you-have-to-know-in-2022]significado de blog personal en instagram [/url] online video manual at this time.
Alfredshilt
21 مرداد 1401 at 3:54 ب.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://irinalebedeva.diary.ru/p221286373_polnoe-rukovodstvo-po-tradicionnoj-vechernej-odezhde-dlya-molodyh-devushek.htm]нюдовый макияж глаз[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
DarnellIdosy
21 مرداد 1401 at 5:06 ب.ظ
canadian drug prices prescription drugs online without doctor
FanyaPlpn
21 مرداد 1401 at 5:59 ب.ظ
usa casinos
[url=”https://onlineplayerscasino.com”]online casino no deposit welcome bonus[/url]
best bonus casinos
Jeremylex
21 مرداد 1401 at 9:01 ب.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://demcra.com/r/post/1041404_]шугаринг депиляция[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
DustinLeany
21 مرداد 1401 at 11:11 ب.ظ
https://medrxfast.com/# non prescription ed pills
WilliamNat
22 مرداد 1401 at 5:47 ق.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://www.zupyak.com/p/3251532/t/polnoe-rukovodstvo-po-kosmeticheskomu-makiiazhu-dlia-zhenshchin-kak-naiti-podkhodiashchie-produkty-dlia-vas]hfcrhenrf bycnfuhfvv[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
Randypleak
22 مرداد 1401 at 10:12 ق.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://aksenovabeautyblog.ucoz.net/blog/kak_nachat_blog_o_krasote_s_nulja_s_pomoshhju_ai_writer/2022-08-10-1]РєСѓСЂСЃС‹ мастера бровиста[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
DavidKic
22 مرداد 1401 at 10:15 ق.ظ
[url=https://medrxfast.com/#]non prescription ed drugs[/url] legal to buy prescription drugs without prescription
LaurellaPlpn
22 مرداد 1401 at 10:18 ق.ظ
what is the best vpn
[url=”https://shiva-vpn.com”]best vpn reddit 2022[/url]
hotspot shield free vpn
ThomasApamb
22 مرداد 1401 at 10:53 ق.ظ
https://medrxfast.com/# non prescription ed pills
Andrewsware
22 مرداد 1401 at 2:00 ب.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://telegra.ph/Pricheski-kotorye-zastavyat-vas-vyglyadet-na-10-let-molozhe-08-10]популярные причёски[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
DavidTes
22 مرداد 1401 at 5:52 ب.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://telegra.ph/Pricheski-kotorye-zastavyat-vas-vyglyadet-na-10-let-molozhe-08-10]как стереть гель лак[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
DarrellRot
22 مرداد 1401 at 9:41 ب.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://cb3b5f3ec.wixsite.com/hello–beauty-world/post/полное-руководство-по-ламинатам-для-ресниц-в-чем-разница-между-ними ]РєСѓСЂСЃС‹ визажа[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
DarnellIdosy
22 مرداد 1401 at 9:42 ب.ظ
prescription without a doctor’s prescription prescription without a doctor’s prescription
RichardHit
23 مرداد 1401 at 1:35 ق.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://dybr.ru/blog/beauty/]как правильно краситься хайлайтером[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
DustinLeany
23 مرداد 1401 at 1:57 ق.ظ
https://medrxfast.com/# how to get prescription drugs without doctor
Charlesenelf
23 مرداد 1401 at 5:31 ق.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://beautymy153748228.wordpress.com/2022/08/10/how-to-choose-wearstyle/]продвижение публикации РІ инстаграм[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
AlfredoJopib
23 مرداد 1401 at 9:21 ق.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://dybr.ru/blog/irabeauty/4701814]семейное фото РІ студии[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
Andrewbew
23 مرداد 1401 at 10:52 ق.ظ
телескопическая вышка
[url=https://podyemniki-machtovyye-teleskopicheskiye.ru]https://podyemniki-machtovyye-teleskopicheskiye.ru[/url]
CecilEdund
23 مرداد 1401 at 1:23 ب.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://beatyblog.my-free.website/blog/post/1993121/3c0b876b3bbf4eeea5dcfc980d660076]сколько зарабатывает мастер Р±СЂРѕРІРёСЃС‚[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
SheelaghPlpn
23 مرداد 1401 at 4:20 ب.ظ
best kodi vpn
[url=”https://superfreevpn.net”]best netflix vpn[/url]
best and cheapest vpn
SamuelBidge
23 مرداد 1401 at 5:16 ب.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://beatylaws.sitey.me/blog/post/1993184/dd08c8bd98da41c1a62ff4fb961b93be]РїРѕР·С‹ для фото мужчин[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
Bradleyfum
23 مرداد 1401 at 9:08 ب.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://demcra.com/r/post/1041438_]присеска[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
DavidKic
23 مرداد 1401 at 10:55 ب.ظ
[url=https://medrxfast.com/#]buy cheap prescription drugs online[/url] best ed pills non prescription
DustinLeany
24 مرداد 1401 at 4:38 ق.ظ
https://medrxfast.com/# ed meds online without doctor prescription
SheelaghPlpn
24 مرداد 1401 at 12:27 ق.ظ
avast secureline vpn buy
[url=”https://superfreevpn.net”]vpn to buy crypto[/url]
how to get vpn free
Davidfen
24 مرداد 1401 at 6:26 ب.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://demcra.com/r/admin/1041553_]позы для фотографии на улице[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
WilliamTievy
24 مرداد 1401 at 9:19 ب.ظ
https://medrxfast.com/# cheap pet meds without vet prescription
[url=https://medrxfast.com/#]discount prescription drugs[/url] cheap pet meds without vet prescription
FifinePlpn
25 مرداد 1401 at 8:44 ق.ظ
online casino bonuses
[url=”https://trust-online-casino.com”]best online casinos for real money[/url]
casino games that pay real money
Terryhenia
25 مرداد 1401 at 12:55 ق.ظ
Красота в глазах смотрящего. Говорят, что красота не только в глубине кожи, но и в результате того, как вы себя ведете или , например , [url=https://irinalebedeva.diary.ru/p221286373_polnoe-rukovodstvo-po-tradicionnoj-vechernej-odezhde-dlya-molodyh-devushek.htm]курс бровиста[/url]
Что делает человека красивым? Есть много факторов, влияющих на красоту. Некоторым людям важна внешность, в то время как другим важнее интеллект. Одни люди заботятся о таланте, другие заботятся о доброте. Что можно сделать для улучшения красоты? Есть много способов улучшить красоту. Некоторые люди предпочитают естественную красоту, другие прибегают к пластической хирургии и макияжу.
Как вы определяете красоту? Это интересный вопрос, потому что существует так много разных способов его определения, и он отличается от человека к человеку. Лично я определяю красоту как человека, у которого есть хорошая личность и отличительные черты. Какой ваш любимый косметический продукт? Я люблю хорошие маски для лица зимой. Какой твой самый нелюбимый косметический продукт? Я питаю слабость к наращиванию ресниц, потому что это очень весело, но может быть дорого.
Jamesowemy
26 مرداد 1401 at 1:43 ق.ظ
Лучший способ сделать [url=https://beautyword.my-free.website/blog/post/1992847/d1fb317df97c47f3b2050603649c063a]фотосессия дома идеи[/url] — начать с базы, которая имеет естественный финиш.
Вы можете использовать основу, консилер или тональный увлажняющий крем.
Затем вам нужно добавить немного цвета на лицо. Вы можете использовать румяна, бронзер или хайлайтер.
Это поможет вам получить более контурный вид, а также придаст вашему лицу некоторый объем.
Чтобы создать контурный вид, начните с черных теней, отличных от ваших теней для век.
Нанесите это на все веки и растушуйте по направлению к надбровной дуге. Затем нанесите белую тень, чтобы выделить область под бровью, но по мере продвижения растушевывайте ее с черной основой.
MarvinUsert
26 مرداد 1401 at 4:58 ق.ظ
If you discover that your exciting [url=https://instablog1.my-free.website/blog/post/1937483/increase-your-instagram-followers-by-following-these-10-steps-to-increase-your-audience]how can i add an instagram button to my blog[/url] is just not very as solid as you want, it’d be time and energy to learn how to sharpen up your techniques for getting genuine, legitimate persons pursuing you on Instagram.
The much larger your viewers grows, the greater possibilities for you to interact with people and generate exclusive ordeals for them.
GwenorePlpn
26 مرداد 1401 at 6:45 ق.ظ
bingo online for money
[url=”https://vrgamescasino.com”]free welcome bonus no deposit required[/url]
best online casinos for us players
Terryhenia
26 مرداد 1401 at 7:40 ق.ظ
Красота в течение глазищах смотрящего. Якобы, яко красота полно только в течение глубине шкурки, хотя и еще в течение последствии того, яко вы себе ведете или , хоть бы , [url=https://irinalebedeva.diary.ru/p221286373_polnoe-rukovodstvo-po-tradicionnoj-vechernej-odezhde-dlya-molodyh-devushek.htm]все об инстаграм[/url]
Что случит человека красивым? Есть много факторов, оказывающих большое влияние на красоту. Некоторым людишкам принципиальна экстерьер, в то ятси как противоположным величавее интеллект. Одни люди заботятся о таланте, другие заботятся что касается доброте. Яко можно сделать для совершенствования красоты? Является много способов улучшить красоту. Некоторые штаты любят непосредственную красоту, другие прибегают буква пластической хирургии и макияжу.
Как вы оприделяете красоту? Этто интересный вопрос, потому яко существует яко штабель всевозможных способов евонный высчитывания, а также он выдается через лица к человеку. Лично я определяю раскрасавицу как человека, язык тот или другой есть хорошая личность и характерные черты. Экой ваш чтимый туалетный продукт? Я быть без ума хорошие маски чтобы лица зимой. Экой твой непосредственно постылый туалетный продукт? Я питаю энервация буква наращиванию ресниц, так как что это шибко юморно, хотя что ль попадаться дорого.
site
26 مرداد 1401 at 9:04 ق.ظ
site
site
26 مرداد 1401 at 11:07 ق.ظ
site
Deshawngop
26 مرداد 1401 at 12:11 ق.ظ
[url=https://wellbutrin.best/#]wellbutrin 450 xl[/url] no prescription wellbutrin online
PeterTic
26 مرداد 1401 at 1:18 ب.ظ
If you discover that the attention-grabbing [url=https://robyn-joyce.diary.ru/p221257254_get-more-instagram-followers-by-following-these-10-steps.htm]rebecca collins everyday dress blog instagram[/url] is just not fairly as solid as you would like, it might be time to find out how to sharpen up your methods for finding actual, genuine folks following you on Instagram.
The bigger your viewers grows, the greater possibilities for you to engage with end users and build distinctive encounters for them.
Выводиззапоя
26 مرداد 1401 at 7:57 ب.ظ
[url=https://vyvod-iz-zapoya-na-domu-ufa-2407.ru/]Вывод из запоя в Уфе[/url]
Центр «Спасение» – лидер в области лечения алкоголизма в Уфе. Наши специалисты работают по выводу из запоя с выездом к вам в любое время суток и готовы быстро помочь даже в самой сложной ситуации. Мы боремся за здоровую полноценную жизнь каждого пациента.
Вывод из запоя в Уфе
JamelVor
26 مرداد 1401 at 8:09 ب.ظ
Эта статья станет полным руководством по созданию [url=https://demcra.com/r/post/1041404_]как красиво подвести глаза[/url].
Вы узнаете основы того, что вам нужно, зачем вам это нужно и какие продукты лучше всего подходят для каждого шага.
Мы рассмотрим все, от инструментов и ингредиентов до упаковки.
Но для более глубоких навыков советуем вам пройти курс макияжа для себя. Так что, если вы когда-нибудь хотели создать свой собственный личный набор для макияжа или вам нужны новые идеи для подарков, этот пост для вас!
JorgeRax
26 مرداد 1401 at 9:20 ب.ظ
If you find that your exciting [url=https://blogsocial823011487.wordpress.com/2022/07/14/get-more-instagram-followers-by-following-these-10-steps-to-increase-your-audience/]how to get instagram followers to visit your blog[/url] is just not quite as sturdy as you need, it’d be time to learn how to sharpen up your techniques for receiving real, genuine individuals subsequent you on Instagram.
The more substantial your viewers grows, the more prospects so that you can have interaction with customers and create special experiences for them.
BrentHet
27 مرداد 1401 at 1:42 ق.ظ
подъемные столы
[url=https://gidravlicheskiye-podyemnyye-stoly.ru]https://gidravlicheskiye-podyemnyye-stoly.ru[/url]
Gregoryphype
27 مرداد 1401 at 2:27 ق.ظ
If you discover that your interesting [url=https://demcra.com/r/post/1039777_Increase_your_Instagram_followers_by_following_these_10_steps_to_increase_your_following]how to post blog posts to instagram[/url] is just not pretty as solid as you want, it would be time to learn how to sharpen up your procedures for having actual, authentic persons following you on Instagram.
The greater your audience grows, the greater prospects so that you can interact with buyers and build unique activities for them.
Ralphpause
27 مرداد 1401 at 4:54 ق.ظ
https://ventolin.tech/# can i buy ventolin over the counter singapore
консультации детского психолога в москве отзывы цены
27 مرداد 1401 at 5:11 ب.ظ
консультации детского психолога в москве отзывы цены
Robertfet
27 مرداد 1401 at 8:04 ب.ظ
https://valtrex.icu/# where to buy valtrex online
Arradlirl
28 مرداد 1401 at 5:19 ق.ظ
Choisir Clomid stromectol buy canada
site
28 مرداد 1401 at 7:56 ق.ظ
site
Deshawngop
28 مرداد 1401 at 10:32 ق.ظ
[url=https://diflucan.life/#]150 mg diflucan online[/url] diflucan rx coupon
Ralphpause
28 مرداد 1401 at 2:03 ب.ظ
https://valtrex.icu/# valtrex 500 mg tablet
JordanFAW
28 مرداد 1401 at 2:31 ب.ظ
https://gabapentin.top/# how much is generic neurontin
JordanFAW
29 مرداد 1401 at 10:54 ب.ظ
https://valtrex.icu/# price of medicine valtrex
Ralphpause
29 مرداد 1401 at 11:00 ب.ظ
https://gabapentin.top/# neurontin 1000 mg
AdrianInofe
30 مرداد 1401 at 12:34 ق.ظ
[url=https://deltasone.icu/#]prednisone 20 tablet[/url] generic prednisone otc
ThomasTiz
31 مرداد 1401 at 4:08 ق.ظ
https://paxil.tech/# paxil for panic attacks
TommyPes
31 مرداد 1401 at 5:28 ق.ظ
https://finasteride.top/# buy propecia canada
Michaeljap
31 مرداد 1401 at 7:59 ب.ظ
Instagram hashtags are essentially a method of categorizing and labelling your content. They also assist Instagram provide your content to users who are relevant.
In their simplest form the hashtags you choose to use are the basis for search results on the Explore page of Instagram:
However, it doesn’t stop there. So, [url=https://anotepad.com/notes/5hs3e8ye]blog instagram gadget[/url] can also be used as an indicator to Instagram’s algorithm. Instagram algorithm, which means it is able to categorize your content and recommend that it be shown to users it believes is likely to be of interest.
Then… Are Hashtags still work in 2022 on Instagram by 2022?
Hashtags have been at the center of debate particularly in light of Instagram’s recent suggestion to use 3 and 5 hashtags (more on this later).
As Instagram gradually shifts to the semantic search engine, it opens an entirely new realm of possibilities in the search engine’s ability to find content – meaning that the words you use in your captions, or the subjects that you include in your posts will be searchable as well.
However, despite these significant technological advancements, hashtags still function on Instagram. When paired with a solid content strategy, they could produce amazing results.
Are you ready to download the complete download of Instagram hashtags? Take a look at our YouTube video guide right now:
Daviddus
31 مرداد 1401 at 10:32 ب.ظ
https://glucophage.top/# metformin glucophage
MichaelTaree
1 شهریور 1401 at 3:46 ق.ظ
Instagram hashtags are essentially a method of categorizing and labelling your content. They also assist Instagram provide your content to users who are relevant.
In their simplest form the hashtags you choose to use are the basis for search results on the Explore page of Instagram:
However, it doesn’t stop there. So, [url=https://stockhouse.com/blogs/instagram-blog-for-new-come-users/august-2022/how-do-instagram-hashtags-work]latergramme blog how to write good instagram bios[/url] can also be used as an indicator to Instagram’s algorithm. Instagram algorithm, which means it is able to categorize your content and recommend that it be shown to users it believes is likely to be of interest.
Then… Are Hashtags still work in 2022 on Instagram by 2022?
Hashtags have been at the center of debate particularly in light of Instagram’s recent suggestion to use 3 and 5 hashtags (more on this later).
As Instagram gradually shifts to the semantic search engine, it opens an entirely new realm of possibilities in the search engine’s ability to find content – meaning that the words you use in your captions, or the subjects that you include in your posts will be searchable as well.
However, despite these significant technological advancements, hashtags still function on Instagram. When paired with a solid content strategy, they could produce amazing results.
Are you ready to download the complete download of Instagram hashtags? Take a look at our YouTube video guide right now:
Atvbhoits
1 شهریور 1401 at 9:42 ق.ظ
term paper help online best writing services paper writing services best
Leonardsoype
1 شهریور 1401 at 11:15 ق.ظ
Instagram hashtags are essentially a method of categorizing and labelling your content. They also assist Instagram provide your content to users who are relevant.
In their simplest form the hashtags you choose to use are the basis for search results on the Explore page of Instagram:
However, it doesn’t stop there. So, [url=https://artmight.com/user/profile/692461]personal blog instagram username ideas[/url] can also be used as an indicator to Instagram’s algorithm. Instagram algorithm, which means it is able to categorize your content and recommend that it be shown to users it believes is likely to be of interest.
Then… Are Hashtags still work in 2022 on Instagram by 2022?
Hashtags have been at the center of debate particularly in light of Instagram’s recent suggestion to use 3 and 5 hashtags (more on this later).
As Instagram gradually shifts to the semantic search engine, it opens an entirely new realm of possibilities in the search engine’s ability to find content – meaning that the words you use in your captions, or the subjects that you include in your posts will be searchable as well.
However, despite these significant technological advancements, hashtags still function on Instagram. When paired with a solid content strategy, they could produce amazing results.
Are you ready to download the complete download of Instagram hashtags? Take a look at our YouTube video guide right now:
AdrianInofe
1 شهریور 1401 at 11:39 ق.ظ
[url=https://paxil.tech/#]20 mg paxil[/url] buy paxil
ThomasTiz
1 شهریور 1401 at 12:50 ق.ظ
https://glucophage.top/# metformin average cost
TommyPes
1 شهریور 1401 at 2:41 ب.ظ
https://paxil.tech/# paxil for menopause
GladiPlpn
1 شهریور 1401 at 5:43 ب.ظ
gay dating hole
[url=”https://datinggayservices.com”]best free gay dating sites[/url]
dating gay strippers pros and cons stories
Jvbycincviope
1 شهریور 1401 at 6:05 ب.ظ
how many pages is a 2000 word essay essay mla format essay prompts
ThomasVak
2 شهریور 1401 at 10:08 ق.ظ
zithromax azithromycin zithromax 500 mg
JeraleePlpn
2 شهریور 1401 at 12:12 ق.ظ
gay senior dating
[url=”https://gayedating.com”]dating gay strippers pros and cons stories[/url]
gay french dating
ThomasTiz
2 شهریور 1401 at 9:35 ب.ظ
https://finasteride.top/# propecia witout prescription
TommyPes
2 شهریور 1401 at 11:44 ب.ظ
https://azithromycin.blog/# zithromax generic price
AdrianInofe
3 شهریور 1401 at 2:42 ق.ظ
[url=https://deltasone.icu/#]prednisone[/url] prednisone without a prescription
JoannPlpn
4 شهریور 1401 at 12:50 ق.ظ
dating sim
[url=”https://adult-classifieds-online-dating.com”]mature dating sites free no credit card fees[/url]
top sites dating
HenryMoomo
6 شهریور 1401 at 3:08 ب.ظ
[url=https://hydroxychloroquine.icu/#]plaquenil from canada[/url] plaquenil price us
Jxcrcincviope
6 شهریور 1401 at 3:28 ب.ظ
how to quote in an essay analytical essay how to write a book title in an essay
DavinaPlpn
6 شهریور 1401 at 5:09 ب.ظ
meet woman
[url=”https://freeadultdatingpasses.com”]online dating website[/url]
my dating sites
Thomaskic
6 شهریور 1401 at 5:44 ب.ظ
https://sildenafil.pro/# sildenafil citrate
JeraleePlpn
6 شهریور 1401 at 8:00 ب.ظ
100% free gay sex dating
[url=”https://gayedating.com”]single gay dating site[/url]
on line gay dating
PeterGam
6 شهریور 1401 at 10:43 ب.ظ
https://hydroxychloroquine.icu/# plaquenil for sarcoidosis
KyrstinPlpn
7 شهریور 1401 at 3:20 ب.ظ
manhunt gay dating
[url=”https://gay-singles-dating.com”]russia gay dating profiles[/url]
manhunt gay dating site login page
ChelsaePlpn
7 شهریور 1401 at 3:25 ب.ظ
online free dating sites
[url=”https://freephotodating.com”]100% dating site[/url]
good dating sites free
PerryHep
7 شهریور 1401 at 6:26 ب.ظ
sildenafil 100 canadian pharmacy sildenafil 48 tabs
PeterGam
8 شهریور 1401 at 7:35 ق.ظ
https://hydroxychloroquine.icu/# plaquenil cost
HenryMoomo
8 شهریور 1401 at 8:35 ق.ظ
[url=https://sildenafil.pro/#]generic sildenafil in us[/url] sildenafil 5 mg tablet
Thomaskic
8 شهریور 1401 at 8:51 ق.ظ
https://tadalafil.pro/# tadalafil tablets 20 mg india
EmaliaPlpn
8 شهریور 1401 at 1:03 ب.ظ
dating seiten uster
[url=”https://lavaonlinedating.com”]free chat[/url]
best online dating websites
Jxechople
8 شهریور 1401 at 10:40 ب.ظ
essay scrambler narrative essay format essay writing
AmataPlpn
9 شهریور 1401 at 7:25 ق.ظ
best online usa casinos
[url=”https://online2casino.com”]online casino real money[/url]
bonus casino no deposit
KarryPlpn
9 شهریور 1401 at 11:41 ق.ظ
dating sites for singles
[url=”https://onlinedatingbabes.com”]dating services melbourne[/url]
meet singles online
Thomaskic
9 شهریور 1401 at 1:45 ب.ظ
https://antibiotic.icu/# antibiotic for dropsy
PeterGam
9 شهریور 1401 at 5:43 ب.ظ
https://tadalafil.pro/# generic tadalafil 20mg canada
trigure
9 شهریور 1401 at 9:13 ب.ظ
We are not sure how long this opportunity will last discount cialis
HenryMoomo
9 شهریور 1401 at 10:02 ب.ظ
[url=https://tadalafil.pro/#]tadalafil pills 20mg[/url] tadalafil 5mg tablets in india
TrudePlpn
10 شهریور 1401 at 2:18 ق.ظ
best casino bonus
[url=”https://onlinecasinos4me.com”]best no deposit bonus online casino[/url]
no deposit bonuses
GenniePlpn
10 شهریور 1401 at 3:53 ب.ظ
free xxx gay interational chat rooms in johnstown, pa
[url=”https://chatcongays.com”]gay chat'[/url]
freee gay chat
Wxevbagma
10 شهریور 1401 at 4:35 ب.ظ
research argumentative essay scholarship essay reflective essay examples
Jmgtcincviope
11 شهریور 1401 at 2:32 ب.ظ
buying generic cialis buy tadalafil online cheap
DeeynPlpn
11 شهریور 1401 at 8:17 ب.ظ
hairy gay men chat free
[url=”https://free-gay-sex-chat.com”]gay chat rooms mason city ia[/url]
gay bisexual chat rooms
stunket
12 شهریور 1401 at 12:26 ق.ظ
Various men, when encountering erectile dysfunction ED or PE premature ejaculation for the first time, are ashamed of their obstacles and don t rush to go to the specialist hoe can i buy priligy in usa
EmaleePlpn
12 شهریور 1401 at 3:39 ب.ظ
gay curious sex chat
[url=”https://gaychatcams.net”]gay chat roullette[/url]
gay chat roullette
Jeffreyber
12 شهریور 1401 at 5:30 ب.ظ
https://lisinopril.icu/# prinivil generic
immictale
13 شهریور 1401 at 3:20 ق.ظ
priligy results How a Volkswagen Bus part inspired the KONG dog toy empire
Brandenneish
13 شهریور 1401 at 4:27 ق.ظ
[url=https://lipitor.icu/#]lipitor 10mg tablets[/url] lipitor generic over the counter
RaymondNeath
13 شهریور 1401 at 5:41 ق.ظ
https://lisinopril.icu/# lisinopril 5 mg for sale
StephinePlpn
13 شهریور 1401 at 10:52 ق.ظ
gay univere men chat
[url=”https://gaychatnorules.com”]gay wire chat looking[/url]
live free gay web cam chat rooms
Arnhoits
13 شهریور 1401 at 6:21 ب.ظ
another word for essay one advantage of using dialogue in a narrative essay is to narrative college essay examples
Jwnvhople
13 شهریور 1401 at 10:34 ب.ظ
average cost of generic viagra cheap generic viagra online uk best female viagra in india
ionislero
13 شهریور 1401 at 10:58 ب.ظ
A few other common side effects are sleeplessness, pain in the back, muscular spasms, memory lapses, etc generic cialis online pharmacy Drug-related side-effects
Josephfraub
14 شهریور 1401 at 1:37 ق.ظ
generic lipitor for sale buy lipitor 10mg
CarlosSaf
14 شهریور 1401 at 3:08 ق.ظ
https://lisinopril.icu/# lisinopril brand name in india
Jeffreyber
14 شهریور 1401 at 4:19 ق.ظ
https://stromectol.pro/# stromectol online
GeorgeHoole
14 شهریور 1401 at 3:58 ب.ظ
stromectol ivermectin tablets stromectol xl
JamesBax
14 شهریور 1401 at 5:01 ب.ظ
This article is not clarify you how to create a bot that is competent to devote oneself to or comment on other people’s accounts.
This is the generous of quirk that is viewed as spammy by way of multitudinous and, in the unoccupied, isn’t a skilled scope to increasing the wen of your Instagram business , either.
What bots do is connect with other users’ Instagram accounts, so that you can do it manually. This video explains the basics:
This article to [url=https://mediablog.my-free.website/blog/post/2033854/how-to-automate-an-effective-instagram-bot-that-isn-t-spammy]instagram bot takipГ§i nasД±l yapД±lД±r [/url][/url] intention clarify the natural from sooner than which an Instagram bot can stop bourgeon the account. It see fit like posts that are on other people’s feeds according to the goals and guidelines you state look after it. This means you’ll be shown in a choice of work feeds.
This is where people can gather up your username, through your profile, and If they like it then adopt your account.
RaymondNeath
14 شهریور 1401 at 5:45 ب.ظ
https://lipitor.icu/# lipitor prescription cost
onetVerie
15 شهریور 1401 at 2:04 ق.ظ
cialis online without prescription Troches are small lozenges that are placed between your cheek and gum and they dissolve
Brandenneish
15 شهریور 1401 at 4:51 ق.ظ
[url=https://pharmacy.ink/#]best online foreign pharmacies[/url] cialis online pharmacy
Bradleylor
15 شهریور 1401 at 11:06 ق.ظ
https://stromectol.pro/# buy generic stromectol
[url=https://lisinopril.icu/#]lisinopril 15 mg[/url] lisinopril 250 mg
Jeffreyber
15 شهریور 1401 at 2:54 ب.ظ
https://ciprofloxacin.icu/# cipro 500mg best prices
Josephfraub
15 شهریور 1401 at 8:20 ب.ظ
online pharmacy store pharmacy coupons
icertox
16 شهریور 1401 at 1:08 ق.ظ
The accepted normal values were TT 271-965ng dL -1 , FBG 70-110mg dL -1 , TG 40mg dL -1 best generic cialis
RobenaPlpn
16 شهریور 1401 at 1:41 ق.ظ
nipples gay chat
[url=”https://gaychatspots.com”]utah gay bi chat[/url]
free live gay webcam chat rooms
Dennisexisy
16 شهریور 1401 at 5:28 ب.ظ
https://paxlovid.best/# paxlovid clinical trial
LoreenPlpn
17 شهریور 1401 at 1:09 ق.ظ
free chat now gay
[url=”https://gayinteracialchat.com”]gay video chat private show[/url]
free gay video chat rooms
Anrxhoits
17 شهریور 1401 at 2:52 ق.ظ
generic viagra best prices 125 mg viagra prescription for viagra
RaymondNeath
17 شهریور 1401 at 3:44 ق.ظ
https://viagracanada.xyz/# does viagra help with premature ejaculation
[url=https://tamoxifen.best/#]nolvadex 20mg[/url] tamoxifen 20 mg tablet
licsCrism
17 شهریور 1401 at 4:10 ق.ظ
is there a generic cialis available Youth Activity Sports 369-8056
MatthewDrinc
17 شهریور 1401 at 5:19 ق.ظ
https://viagracanada.xyz/# does viagra make your dick bigger
Quiquanny
20 شهریور 1401 at 1:28 ق.ظ
You will cut estrogen down, but not nuke the shit out of it with this protocol. clomid dosage for males A methyl group has also been added to the carbon 2 position.
RaymondNeath
20 شهریور 1401 at 1:50 ق.ظ
https://paxlovid.best/# eua paxlovid
[url=https://tamoxifen.best/#]tamoxifen breast cancer[/url] nolvadex price
VernonNor
20 شهریور 1401 at 6:10 ق.ظ
how to get molnupiravir new covid pill
doubhoorb
22 شهریور 1401 at 12:53 ق.ظ
tamoxifen usage J Pharm Biomed Anal.
EnsAvelm
22 شهریور 1401 at 5:31 ق.ظ
uk viagra sildenafil coupon 50 mg
meboaws
23 شهریور 1401 at 4:11 ق.ظ
Rates of conception defined as having a positive pregnancy test were 47 in the gonadotropin group, 35 in the clomiphene group, and 28 in the letrozole group. nolvadex while on cycle
Jimmyrom
23 شهریور 1401 at 4:58 ق.ظ
ivermectin (stromectol). ivermectin for cats
Nbqzhople
23 شهریور 1401 at 5:12 ق.ظ
order viagra cheap viagra 25 mg coupon can you buy generic viagra
Социальная психология
23 شهریور 1401 at 1:20 ب.ظ
Социальная психология
Психология Личности
Акмеология
23 شهریور 1401 at 1:21 ب.ظ
Акмеология Психодиагностика
смотреть фильм тут
23 شهریور 1401 at 1:27 ب.ظ
Смотреть фильм онлайн в хорошем качестве HD – приятного просмотра..
Вот смотреть фильм тут.
Фильмы в жанре
Aniohoits
23 شهریور 1401 at 8:20 ب.ظ
how do i get viagra viagra purchase canada sildenafil pharmacy nz
DavidNuG
23 شهریور 1401 at 11:01 ب.ظ
ivermectin and collies where to buy ivermectin for rabbits
Jpplcincviope
24 شهریور 1401 at 5:16 ق.ظ
toronto buy cialis cialis vs viagra cost
Brandonbub
24 شهریور 1401 at 9:58 ق.ظ
mens erection pills what are ed drugs
evoni
24 شهریور 1401 at 1:19 ب.ظ
Up to 60% Off Rihanna’s Faves NORDSTROM ANNIVERSARY SALE Save More: Earn $10 Cash Back with Swagbucks – Log in to your Ultamate Rewards account for special memeber discounts. You can visit Coupon Outlet to get the latest information about Fenty Beauty, as well as you can follow Fenty Beauty’s social channels from here. Get notified when new coupons are released at the stores you love. The best rebate we’ve found is a code for 25% off. CouponCodeGroup shoppers spare a normal of $25.00 at checkout. When shopping online for fentybeauty, it is a good idea to always visit us here at LoveVouchers.ie before you finish your order. The LoveVouchers.ie team save our visitors thousands of euros every month, many of which never knew fentybeauty discount codes were available until visiting our site. Now that you know how easy it is to save at fentybeauty with our promo and coupon codes, bookmark LoveVouchers.ie and always check us out before you checkout. https://happynailsdayspafl.com/community/profile/alonzo174111985/ If you wear eyeshadow, then yes! An eye primer makes your eyeshadow last throughout the day without fading or creasing. It will bring out the best of your eyeshadow colour, which means – and here’s another beauty hack – that even the cheapest eyeshadow will look expensive if you wear an eye primer underneath. While drugstore products can sometimes be a disappointment, I am highlighting a few of my favorite drugstore primers that are proven to reduce the appearance of fine lines and wrinkles. Should I use a primer? You don’t need to use an eyeshadow primer before applying your eyeshadow, but if you have oily skin, it may be a good idea to use a primer to dry your eyelid so the eyeshadow stays on a little longer. Avoid using primer on mature skin. The skin of the eyelid is very thin and drier than that of the rest of the face.
ArthurNen
24 شهریور 1401 at 4:20 ب.ظ
https://doxycycline.pro/# doxycycline prescription cost uk
[url=https://24hr-pharmacy.top/#]buying from canadian online pharmacies[/url] prescription drugs from canada online
MavisPlpn
24 شهریور 1401 at 5:08 ب.ظ
dating sites that are totally free
[url=”https://online-internet-dating.net”]date me site[/url]
date free internet
JuanitaPlpn
25 شهریور 1401 at 6:25 ب.ظ
plenty fish
[url=”https://speedatingwebsites.com”]massianic singles free dating sites[/url]
absolutely free local dating site
MichaelGob
25 شهریور 1401 at 7:18 ب.ظ
40mg doxycycline order doxycycline without prescription
WillieSaw
26 شهریور 1401 at 12:14 ق.ظ
https://ed-pills.xyz/# ed drugs list
ArthurNen
26 شهریور 1401 at 2:42 ق.ظ
https://drugsfromcanada.icu/# canadian drug pharmacy
[url=https://ed-pills.xyz/#]buy ed pills online[/url] online ed pills
сайт в топе выдачи поисковых систем
28 شهریور 1401 at 5:22 ب.ظ
This blog was… how do you say it? Relevant!!
Finally I have found something which helped me.
Thank you!
Brandonbub
28 شهریور 1401 at 5:46 ب.ظ
ed meds online without prescription or membership buy prescription drugs online legally
JoetePlpn
28 شهریور 1401 at 7:10 ب.ظ
our time dating service
[url=”https://zonlinedating.com”]12 single dating site[/url]
free date site
MarrisPlpn
28 شهریور 1401 at 7:17 ب.ظ
buy custom essays online
[url=”https://au-bestessays.org”]tok essay help[/url]
essay writing service legit
ArthurNen
29 شهریور 1401 at 12:02 ق.ظ
https://drugsfromcanada.icu/# buy prescription drugs online
[url=https://doxycycline.pro/#]where can i get doxycycline over the counter[/url] can you buy doxycycline over the counter in mexico
Korkunç baba lanet. H письки kız. Lezbiyen oyunlar çift 27172 MBS
29 شهریور 1401 at 5:55 ق.ظ
Bulunmaz Hint Kumaşı İle İlgili Örnek Cümleler Bulunmaz Hint kumaşı de yeme Nadir olan bazı özellikler
ve yetenekler kapsamında kullanılan bir deyimdir.
смотреть онлайн в хорошем качестве бесплатно фильмы
29 شهریور 1401 at 9:22 ق.ظ
Смотреть кино онлайн бесплатно в хорошем
качестве.. По ссылке смотреть онлайн в хорошем качестве бесплатно фильмы.
Фильм смотреть онлайн бесплатно.
DorolisaPlpn
29 شهریور 1401 at 2:21 ب.ظ
need help to write an essay
[url=”https://bestcampusessays.com”]online essay writing help[/url]
discount essay writing service
url
30 شهریور 1401 at 1:53 ق.ظ
url More
CalvinDix
30 شهریور 1401 at 6:08 ب.ظ
canadian pharmacy coupon code cheapest pharmacy to fill prescriptions with insurance
more
30 شهریور 1401 at 11:10 ب.ظ
more Link
url
30 شهریور 1401 at 11:11 ب.ظ
url More
Jntzcincviope
30 شهریور 1401 at 11:19 ب.ظ
cialis for sale payment paypal cialis and nitrates cialis samples free
link
30 شهریور 1401 at 11:46 ب.ظ
link Link
Гостиничные чеки Москва
31 شهریور 1401 at 4:40 ق.ظ
[url=https://gostinichnye-cheki-msk-spb.ru]Гостиничные чеки Москва[/url]
Гостиничные чеки Москва
MerolaPlpn
31 شهریور 1401 at 6:49 ق.ظ
essay buy
[url=”https://bestessayreviews.net”]cheap essay help online[/url]
service learning reflection essay
ilk defa kanamali kızlık bozma
31 شهریور 1401 at 12:56 ق.ظ
Free porn tube presents HD sex movies. Meet pornstars, XXX channels!
Cleopatra FULL PORNO MOVIE. porntv5 Isis nile
and steven st. croix cleopatra amp ceaser. 8 years ago.
79%. Full Time Secretaries FULL FRENCH VIDEO. 7 years
ago. 77%. 20:50. Sloppy ass fucking lucre full movie.
AshlenPlpn
1 مهر 1401 at 2:58 ق.ظ
best essay editing service
[url=”https://bestessaysden.com”]cheap essays writing service[/url]
custom order essays
CalvinDix
1 مهر 1401 at 7:58 ق.ظ
amoxicillin online without prescription doxycycline without prescription
CharitaPlpn
1 مهر 1401 at 10:47 ب.ظ
cheapest custom essays
[url=”https://bestsessays.org”]essay writers net[/url]
cheap essay services
CharitaPlpn
2 مهر 1401 at 4:28 ب.ظ
cheap custom essay papers
[url=”https://bestsessays.org”]someone write my essay for me[/url]
best online essay writing service
CalvinDix
2 مهر 1401 at 11:13 ب.ظ
order doxycycline 100mg without prescription buy cheap amoxicillin online
NanicePlpn
3 مهر 1401 at 12:12 ق.ظ
cheapest essay writing service
[url=”https://buyacademicessay.com”]customer essay[/url]
custom order essays
Joxwhople
3 مهر 1401 at 12:47 ق.ظ
tadalafil e20 pill tadalafil vs cialis reviews cialis copay card
Nenghople
3 مهر 1401 at 8:31 ب.ظ
rx sildenafil how much is viagra over the counter buy generic viagra 100mg
EcxzAvelm
3 مهر 1401 at 11:20 ب.ظ
cialis otc switch compounded tadalafil troche life span buy cialis fast shipping
ChelsaePlpn
4 مهر 1401 at 7:05 ق.ظ
the help essays
[url=”https://buy-eessay-online.com”]custom college essay writing service[/url]
using essay writing service
CalvinDix
4 مهر 1401 at 2:46 ب.ظ
buy doxycycline online without prescription where to buy amoxicillin 500mg without prescription
cashman casino slots free
4 مهر 1401 at 5:45 ب.ظ
cats slots aristocats free slots wind creek casino online https://onlinecasinohero.com/free-vegas-penny-slots
PennyPlpn
5 مهر 1401 at 2:46 ق.ظ
buy an essay paper
[url=”https://buytopessays.com”]best essay writing service reviews[/url]
essay correction service
TammiePlpn
5 مهر 1401 at 10:32 ب.ظ
civil service essay
[url=”https://cheapessaywritingservice1.com”]essayhelp[/url]
fake essay writer
Jynmncincviope
5 مهر 1401 at 11:05 ب.ظ
metformin and hypoxia using glucophage to lose weight metformin pka
AntoniePlpn
6 مهر 1401 at 5:44 ب.ظ
help writing a narrative essay
[url=”https://customcollegeessays.net”]custom essays writing[/url]
best essay writing website
CharlesTaw
8 مهر 1401 at 4:44 ق.ظ
tadalafil canadian pharmacy online buy tadalafil in usa
CharoPlpn
8 مهر 1401 at 9:14 ق.ظ
best essay writing service reviews
[url=”https://customessaywwriting.com”]essay help writing[/url]
essays about service
Nplqqhople
8 مهر 1401 at 10:57 ق.ظ
preferred rx pharmacy canadian association pharmacy technicians trusted canadian pharmacies online
DronaPlpn
9 مهر 1401 at 4:04 ق.ظ
custom essays no plagiarism
[url=”https://customs-essays-writing.org”]custom essay writing help[/url]
critical essay help
EuuyAvelm
9 مهر 1401 at 4:49 ق.ظ
lisinopril how long does it take to work lisinopril muscle cramps hydrochlorothiazide drug class
TwylaPlpn
9 مهر 1401 at 11:24 ب.ظ
college essay help nyc
[url=”https://firstessayservice.net”]buy an essay online cheap[/url]
my custom essay
write my paper one day
10 مهر 1401 at 1:36 ق.ظ
need help writing my paper i need someone to write my paper custom writing papers https://cheapcustompaper.org/
write my college paper for me
10 مهر 1401 at 9:43 ق.ظ
pay someone to write a paper college paper writer pay someone to write a paper for me https://studentpaperhelp.com/
LeilahPlpn
10 مهر 1401 at 6:19 ب.ظ
custom my essay
[url=”https://geniusessaywriters.net”]english essay writing service[/url]
write my essay affordable
Wbzwbagma
10 مهر 1401 at 6:46 ب.ظ
what are the side effect of furosemide? furosemide potassium buy lasix
help me with my paper
11 مهر 1401 at 4:19 ق.ظ
white paper writing services buy school papers online paper writing company https://essaybuypaper.com/
MartinThets
11 مهر 1401 at 4:12 ب.ظ
https://buytadalafil.icu/# tadalafil 5 mg coupon
CthrinePlpn
11 مهر 1401 at 4:48 ب.ظ
where can i buy an essay online
[url=”https://howtobuyanessay.com”]i need help writing a compare and contrast essay[/url]
academic essay help
Jmicincviope
11 مهر 1401 at 6:28 ب.ظ
tamoxifen citrate post cycle therapy tamoxifen gyno results bone and joint pain with tamoxifen
Anwnhoits
12 مهر 1401 at 3:29 ق.ظ
does flagyl kill intestinal worms flagyl side effects can you eat while taking flagyl
GinniePlpn
12 مهر 1401 at 1:02 ب.ظ
the help essay on racism
[url=”https://lawessayhelpinlondon.com”]essay writing services singapore[/url]
help essay
Andrewpes
12 مهر 1401 at 11:08 ب.ظ
https://pillswithoutprescription.xyz/# prescription drugs
Frankpet
13 مهر 1401 at 12:01 ق.ظ
https://buysildenafil.best/# 100 mg sildenafil cost
Jnihople
14 مهر 1401 at 7:17 ق.ظ
bactrim nausea how to rx bactrim bactrim for strep throat
GinniePlpn
14 مهر 1401 at 3:18 ب.ظ
write my essay website
[url=”https://lawessayhelpinlondon.com”]college admission essay writing service[/url]
custom written essays
EbiAvelm
14 مهر 1401 at 5:47 ب.ظ
benicar and atenolol tenormin en espaГ±ol tenormin and aspirin
help writing paper
14 مهر 1401 at 6:40 ب.ظ
help with papers someone write my paper custom paper service https://sociologypapershelp.com/
enquill
14 مهر 1401 at 11:45 ب.ظ
The lower risk was somewhat more pronounced for invasive estrogen receptor positive and progesterone receptor positive tumors HR, 0 lasix for dogs The mean change worsening in symptom severity secondary endpoint for IMGX003 vs
Wbzwbagma
15 مهر 1401 at 11:43 ق.ظ
furosemide 20 mg for sale renogram lasix furosemide hyperglycemia
GinniePlpn
15 مهر 1401 at 1:16 ب.ظ
college essay writers
[url=”https://lawessayhelpinlondon.com”]academic essay writing service[/url]
cheap essay help online
buy custom papers
15 مهر 1401 at 8:59 ب.ظ
paper writing service reviews professional paper writing service order papers online https://ypaywallpapers.com/
buy paper online
15 مهر 1401 at 11:12 ب.ظ
write my papers discount code pay someone to write paper english
paper help https://doyourpapersonline.com/
write my paper for cheap
16 مهر 1401 at 12:13 ق.ظ
paper writing help find someone to write my paper custom written papers https://paperwritinghq.com/
FrankSat
16 مهر 1401 at 12:51 ق.ظ
https://cipro.pro/# cipro pharmacy
[url=https://amoxil.best/#]buying amoxicillin in mexico[/url] amoxicillin 500 mg cost
ReobbyLem
16 مهر 1401 at 5:13 ب.ظ
what is lasix medicine Here is one that looks fairly simple, I have no financial interest at all
Walteratrom
16 مهر 1401 at 7:31 ب.ظ
https://amoxil.best/# amoxacillian without a percription
FrankSat
16 مهر 1401 at 10:53 ب.ظ
https://zithromax.best/# zithromax over the counter canada
[url=https://zithromax.best/#]where can you buy zithromax[/url] zithromax z-pak price without insurance
premiumpapershelp.com
17 مهر 1401 at 9:18 ق.ظ
buying papers online college write my persuasive paper
writing paper help https://premiumpapershelp.com/
Jtvcincviope
17 مهر 1401 at 11:30 ق.ظ
how is lisinopril metabolized hydrochlorothiazide 12.5 en espaГ±ol lisinopril natural alternatives
custom thesis papers
17 مهر 1401 at 2:38 ب.ظ
paper writing services reviews need help
writing my paper academic paper writers https://term-paper-help.org/
Walteratrom
17 مهر 1401 at 2:48 ب.ظ
https://buydoxycycline.icu/# where to purchase doxycycline
FrankSat
17 مهر 1401 at 8:27 ب.ظ
https://cipro.pro/# cipro 500mg best prices
[url=https://antibiotic.best/#]buy cheap zithromax online[/url] amoxicillin 500mg no prescription
Jnishople
17 مهر 1401 at 9:49 ب.ظ
allergic reaction to tenormin tenormin e cialis tenormin 25 beipackzettel
VivienePlpn
18 مهر 1401 at 12:43 ق.ظ
i need someone to write my essay
[url=”https://ukessayservice.net”]help on essays[/url]
Who wants to write my essay
Walteratrom
18 مهر 1401 at 10:02 ق.ظ
https://amoxil.best/# order amoxicillin online no prescription
Azwhoits
18 مهر 1401 at 10:51 ق.ظ
metformin einnahme beginnen doxycycline and metformin glucophage o przedluzonym dzialaniu
FrankSat
18 مهر 1401 at 5:52 ب.ظ
https://cipro.pro/# ciprofloxacin 500mg buy online
[url=https://zithromax.best/#]zithromax over the counter canada[/url] buy zithromax 500mg online
Wnfvbagma
18 مهر 1401 at 7:22 ب.ظ
tamoxifen and bone metastases how could tamoxifen help in the treatment of certain forms of breast cancer 40mg nolvadex
Walteratrom
19 مهر 1401 at 5:37 ق.ظ
https://amoxil.best/# price for amoxicillin 875 mg
FrankSat
19 مهر 1401 at 4:15 ب.ظ
https://buydoxycycline.icu/# doxycycline vibramycin
[url=https://antibiotic.best/#]order zithromax without prescription[/url] buy amoxicillin online without prescription
buy school papers
20 مهر 1401 at 12:01 ق.ظ
custom written paper paper writing services for college students find someone to
write my college paper https://top100custompapernapkins.com/
EasterPlpn
20 مهر 1401 at 6:56 ق.ظ
help in writing essay
[url=”https://writemyessaycheap24h.com”]the help essay prompts[/url]
paid essay writers
FrankSat
20 مهر 1401 at 12:53 ق.ظ
https://antibiotic.best/# zithromax 500 without prescription
[url=https://buydoxycycline.icu/#]doxycycline generic[/url] doxycycline online
BuRgita
20 مهر 1401 at 2:16 ب.ظ
1999 Mar; 37 3 248 52 buy cialis online india
Jtvacincviope
20 مهر 1401 at 3:31 ب.ظ
lyrica antidepressant cost of pregabalin vs lyrica lyrica vs gabapentin high
Walteratrom
20 مهر 1401 at 6:15 ب.ظ
https://antibiotic.best/# zithromax prescription
EasterPlpn
21 مهر 1401 at 3:07 ق.ظ
college scholarship essay help
[url=”https://writemyessaycheap24h.com”]are essay writing services legal[/url]
best essay writer company
Avebhoits
21 مهر 1401 at 3:19 ق.ظ
effectiveness of valacyclovir hcl • valacyclovir (valtrex) valacyclovir hcl during pregnancy
FrankSat
21 مهر 1401 at 9:30 ق.ظ
https://amoxil.best/# amoxicillin 500 capsule
[url=https://amoxil.best/#]amoxicillin azithromycin[/url] amoxicillin 250 mg
Edcgbagma
21 مهر 1401 at 11:14 ق.ظ
efectos synthroid taking hcg with synthroid coupons for synthroid
Williamfix
21 مهر 1401 at 9:28 ب.ظ
https://viagravgr.best/# viagra over the counter walmart
Donaldhergy
21 مهر 1401 at 10:31 ب.ظ
https://prednisone20mg.icu/# prednisone 2 mg
[url=https://erectiledysfunctionpills.shop/#]treatments for ed[/url] best treatment for ed
Wtbvbagma
22 مهر 1401 at 7:26 ق.ظ
trazodone contraindications trazodone dry mouth trazodone hcl 50mg tablets
Swecilm
22 مهر 1401 at 8:19 ق.ظ
cialis 5mg 2018 Oct 29; 18 1 1049
Nikmmhople
22 مهر 1401 at 9:52 ق.ظ
what is gabapentin dosage whats the highest dose of neurontin what is difference between gabapentin and pregabalin
BuRgita
22 مهر 1401 at 10:37 ق.ظ
so 2 ML of liquid per day on lab subjects generic 5mg cialis best price
RutSwatte
22 مهر 1401 at 10:37 ق.ظ
Usual dose is 2 4 cups a day buy cialis online forum and de Valdez, G
Williamfix
22 مهر 1401 at 3:31 ب.ظ
https://prednisone20mg.icu/# 80 mg prednisone daily
Donaldhergy
22 مهر 1401 at 6:48 ب.ظ
https://viagravgr.best/# cheap viagra online
[url=https://canadian-pharmacy.shop/#]canadian pharmacy 24 com[/url] canadian pharmacy scam
Jnrccincviope
23 مهر 1401 at 3:27 ق.ظ
bactrim dependent killing bactrim stomach pain bactrim after bone marrow transplant
Williamfix
23 مهر 1401 at 9:31 ق.ظ
https://pharmacywithoutprescription.life/# legit non prescription pharmacies
Wqabbagma
23 مهر 1401 at 12:16 ق.ظ
atorvastatin lipitor side effects atorvastatin calcium 80mg tab atorvastatin vs.lovastatin
uktermpaperwriters.com
23 مهر 1401 at 1:19 ب.ظ
will you write my paper for me write my college paper
where can i find someone to write my college paper https://uktermpaperwriters.com/
Jxzxhople
23 مهر 1401 at 1:56 ب.ظ
furosemide adverse effects ati furosemide pill identifier lasix surgery
Donaldhergy
23 مهر 1401 at 3:16 ب.ظ
https://viagravgr.best/# best place to buy viagra online
[url=https://erectiledysfunctionpills.shop/#]best ed treatment[/url] erectile dysfunction pills
buy literature review paper
23 مهر 1401 at 6:25 ب.ظ
college paper writing services find someone to write my
college paper pay someone to write a paper for me https://papercranewritingservices.com/
help with paper writing
23 مهر 1401 at 9:19 ب.ظ
college paper writing help pay someone to write my paper paper writer online https://writepapersformoney.com/
Axehoits
24 مهر 1401 at 12:03 ق.ظ
metformin after hysterectomy metformin verity eisprung metformin
paper writing help online
24 مهر 1401 at 1:13 ق.ظ
find someone to write my college paper best
custom paper writing service write my paper for money https://writemypaperquick.com/
buy literature review paper
24 مهر 1401 at 3:21 ق.ظ
what should i write my paper on write my math paper paper writer services https://mypaperwritinghelp.com/
Williamfix
24 مهر 1401 at 3:28 ق.ظ
https://prednisone20mg.icu/# where to buy prednisone 20mg
Ebtvbagma
24 مهر 1401 at 8:22 ق.ظ
nolvadex can’t sleep proviron tamoxifen tamoxifen ovary removal
Donaldhergy
24 مهر 1401 at 11:45 ق.ظ
https://viagravgr.best/# where to buy viagra online
[url=https://pharmacywithoutprescription.life/#]overseas pharmacy no prescription[/url] cheapest pharmacy to fill prescriptions without insurance
ПСИХОЛОГ МОСКВА
24 مهر 1401 at 4:54 ب.ظ
ПСИХОЛОГ МОСКВА
EdvdAvelm
24 مهر 1401 at 6:18 ب.ظ
tenormin sustancia activa atenolol picture tablet thuoc tenormin 50
Timothybrila
24 مهر 1401 at 11:20 ب.ظ
worldwide internet dating dating sites really free
RichardDum
25 مهر 1401 at 12:13 ق.ظ
https://datingtopreview.online/# online marriage sites in usa
[url=https://datingtopreview.com/#]meet women online[/url] dating chat
Wzwwbagma
25 مهر 1401 at 4:22 ق.ظ
cost of neurontin 100mg gabapentin 400 mg capsule neurontin price australia
онлайн видео сериалы смотреть фильмы музыка
25 مهر 1401 at 9:07 ق.ظ
онлайн видео сериалы смотреть фильмы музыка
Nwnmhople
25 مهر 1401 at 1:59 ب.ظ
lisinopril 15 mg what is hydrochlorothiazide best time of day to take lisinopril
JasonVag
25 مهر 1401 at 6:27 ب.ظ
https://datingtopreview.com/# dating singles site
[url=https://datingtopreview.online/#]casual dating[/url] online payment sites
Timothybrila
25 مهر 1401 at 7:50 ب.ظ
meet singles free date site
RichardDum
25 مهر 1401 at 9:11 ب.ظ
https://datingtopreview.online/# juicydatessites
[url=https://datingtopreview.com/#]plenty fish date site[/url] free dating chat
Wnwfbagma
26 مهر 1401 at 12:13 ق.ظ
metronidazole mutagenicity metronidazole for dogs with or without food metronidazole rosacea reviews
Timothybrila
26 مهر 1401 at 1:47 ب.ظ
plentyoffish relative dating
JasonVag
26 مهر 1401 at 4:26 ب.ظ
https://datingtopreview.online/# milf dating franken
[url=https://datingtopreview.online/#]asian online dating[/url] personal ads free
RichardDum
26 مهر 1401 at 6:48 ب.ظ
https://datingtopreview.com/# single friends dating
[url=https://datingtopreview.com/#]free dateing sites[/url] usa free dating sites
koyu çikolata porno resim eporner
26 مهر 1401 at 11:33 ب.ظ
Seks XXX; Niş. Koreli Çek İtalyalı Külot Genç Hizmetçi.
TikTok XXX XXX TV Leaked Fans XXX Nude Porn NSFW
SEX NSFW SEX Pussy Porn XXX TikTok.
Timothybrila
27 مهر 1401 at 4:45 ق.ظ
meet online game online woman
Ahrrhoits
27 مهر 1401 at 10:33 ق.ظ
pitavastatin vs atorvastatin atorvastatin generic cost rx atorvastatin
JasonVag
27 مهر 1401 at 10:52 ق.ظ
https://datingtopreview.online/# online meeting sites
[url=https://datingtopreview.com/#]our time dating service[/url] aduilt dating
EnwcAvelm
27 مهر 1401 at 11:46 ق.ظ
naturethroid vs synthroid synthroid diet pill o remedio synthroid emagrece
RichardDum
27 مهر 1401 at 3:31 ب.ظ
https://datingtopreview.com/# date website free
[url=https://datingtopreview.com/#]best free online dating sites[/url] free sex chat sites
Timothybrila
27 مهر 1401 at 5:07 ب.ظ
online payment sites free dating sites in iran
JasonVag
28 مهر 1401 at 6:00 ق.ظ
https://datingtopreview.com/# online dating free
[url=https://datingtopreview.online/#]japanese chubby[/url] asians dating site
Timothybrila
28 مهر 1401 at 7:05 ق.ظ
dating personal online dating games
RichardDum
28 مهر 1401 at 12:27 ق.ظ
https://datingtopreview.com/# best dating site online
[url=https://datingtopreview.com/#]online dating sites for free[/url] free single personal ads
MarrisPlpn
28 مهر 1401 at 7:26 ب.ظ
best college application essay service
[url=”https://au-bestessays.org”]service learning reflection essay[/url]
the help essays
Timothybrila
28 مهر 1401 at 10:54 ب.ظ
free online dating service top dateing sites
EnrcAvelm
29 مهر 1401 at 5:42 ق.ظ
sildenafil 100 mg uk viagra tablets in india price female viagra gel
JasonVag
29 مهر 1401 at 5:53 ق.ظ
https://datingtopreview.online/# dating awareness women’s network
[url=https://datingtopreview.online/#]internet dating site[/url] free personals site
Ebrcbagma
29 مهر 1401 at 8:58 ق.ظ
pharmacy classes online prescription drug b12 injections online pharmacy
RichardDum
29 مهر 1401 at 3:04 ب.ظ
https://datingtopreview.online/# free online
[url=https://datingtopreview.com/#]best dating website in usa[/url] dating website no credit card
Ahehhoits
29 مهر 1401 at 11:34 ب.ظ
tadalafil bulk powder tadalafil powder bulk how well does tadalafil work
JasonVag
30 مهر 1401 at 12:49 ق.ظ
https://datingtopreview.com/# dating simulator dating lucy
[url=https://datingtopreview.com/#]dating seiten in schweiz[/url] datng websites
Timothybrila
30 مهر 1401 at 10:49 ق.ظ
adult date site local singles in my area
RichardDum
30 مهر 1401 at 12:02 ق.ظ
https://datingtopreview.com/# plentyoffish
[url=https://datingtopreview.com/#]dating online[/url] free sex dating
JasonVag
30 مهر 1401 at 7:54 ب.ظ
https://datingtopreview.com/# relationship website
[url=https://datingtopreview.com/#]best free online meeting sites[/url] free single dating sites
Jrhbhople
30 مهر 1401 at 8:18 ب.ظ
cialis for pulmonary hypertension online cialis no prescription indian brand names of tadalafil argentina
Timothybrila
1 آبان 1401 at 8:39 ق.ظ
dateing websites dating sites for singles
RichardDum
1 آبان 1401 at 8:59 ق.ظ
https://datingtopreview.online/# plenty of fish login page
[url=https://datingtopreview.online/#]free dating websites[/url] free dating site for usa
Robertwen
1 آبان 1401 at 11:22 ق.ظ
https://withoutprescription.shop/# canadian mail order pharmacies
Frankpsymn
1 آبان 1401 at 12:15 ق.ظ
https://withoutprescription.shop/# northwestpharmacy
[url=https://pharmacyreview.best/#]maple leaf pharmacy in canada[/url] canadian 24 hour pharmacy
Robertwen
2 آبان 1401 at 6:58 ق.ظ
https://datingonline.best/# top sites dating
Frankpsymn
2 آبان 1401 at 9:20 ق.ظ
https://datingonline.best/# farmers only dating
[url=https://withoutprescription.shop/#]online pharmacy usa[/url] my canadian pharmacy online
Nbsbhople
2 آبان 1401 at 11:15 ق.ظ
when will cialis become generic what is tadalafil liquid cialis meme
bistthili
2 آبان 1401 at 7:41 ب.ظ
The Association of American Cancer Institutes AACI has announced the election of Karen E buy ivermectin for humans Toxicity, however, caused one patient to stop treatment with an escalated dose of 60 mg
Ebrcbagma
2 آبان 1401 at 11:45 ب.ظ
benzer pharmacy android app store pharmacy pharmacy in canada
Robertwen
3 آبان 1401 at 2:26 ق.ظ
https://withoutprescription.shop/# canadian pharmaceuticals online
Frankpsymn
3 آبان 1401 at 6:00 ق.ظ
https://pharmacyreview.best/# pet meds without vet prescription canada
[url=https://withoutprescription.shop/#]pharmacy price comparison[/url] most reputable canadian pharmacies
EnrcAvelm
3 آبان 1401 at 10:52 ق.ظ
buy sildenafil online cheap viagra cheapest pharmacy where to buy viagra online
Ahehhoits
3 آبان 1401 at 11:17 ق.ظ
tadalafil soft madison james research tadalafil reviews tadalafil research chemical
Wczxbagma
3 آبان 1401 at 6:44 ب.ظ
where to buy viagra generic best online viagra viagra buy
Robertwen
3 آبان 1401 at 9:49 ب.ظ
https://datingonline.best/# sex dating sites
Frankpsymn
4 آبان 1401 at 2:32 ق.ظ
https://withoutprescription.shop/# northwestpharmacy com
[url=https://datingonline.best/#]free free dating sites[/url] single free dating sites for sex
Jrhbhople
4 آبان 1401 at 4:28 ق.ظ
cheap cialis uk online cialis australia online cialis no prescription
Wnuibagma
4 آبان 1401 at 6:50 ب.ظ
can i buy viagra online legally female viagra online australia how to safely buy generic viagra online
Nbsbhople
4 آبان 1401 at 7:55 ب.ظ
but cialis online tadalafil canada 20mg tadalafil 20 mg para que sirve
Gay Alanlar da drTuber porn kelimesini arayın
5 آبان 1401 at 11:35 ق.ظ
Sarılın kız kardeşini yatağa atıp sikiyor.
2 sene ago. 17.72K Views 0 Comments 28 Likes. Azgın adam kız kardeşini yatağa atıp sertçe sikerek kendisinden geçiyor.
Konulu porno videolarını.
EnrcAvelm
6 آبان 1401 at 4:05 ق.ظ
sildenafil uk otc buy sildenafil generic online genuine viagra for sale
Jbfgcincviope
6 آبان 1401 at 4:34 ق.ظ
best price genuine viagra cheap generic sildenafil buy viagra online usa paypal
Wczxbagma
6 آبان 1401 at 4:47 ق.ظ
generic viagra soft tabs uk viagra tablet online order generic viagra professional 100mg
Ebrcbagma
6 آبان 1401 at 11:40 ق.ظ
online pharmacy same day delivery Aldactone pharmacy rx online
Danielver
6 آبان 1401 at 8:26 ب.ظ
https://clomiphenecitrate.pro/# buy clomid 50mg
Ahehhoits
6 آبان 1401 at 11:00 ب.ظ
tadalafil generic date cialis tadalafil generic tadalafil 20mg tablets
Danielver
7 آبان 1401 at 3:38 ب.ظ
https://amoxil.pro/# amoxicillin cost australia
Danielver
8 آبان 1401 at 12:47 ق.ظ
https://prednisone.pro/# order prednisone
Danielver
9 آبان 1401 at 8:00 ق.ظ
https://prednisone.pro/# order prednisone 100g online without prescription
GeorgeMuB
10 آبان 1401 at 4:46 ب.ظ
prescription for cialis purchase cheap cialis 20 mg
bistthili
10 آبان 1401 at 11:18 ب.ظ
Postoperative drugs used were selective estrogen receptor modulators SERMs including tamoxifen and toremifene n 18, aromatase inhibitors n 13, and anticancer drugs n 10 where can i buy stromectol
EnscAvelm
11 آبان 1401 at 3:00 ق.ظ
natural tadalafil cialis vs tadalafil where to buy generic cialis?
Jtgzcincviope
11 آبان 1401 at 3:29 ق.ظ
tadalafil 20mg reviews maxim peptide tadalafil citrate bph cialis
Wnecbagma
11 آبان 1401 at 3:47 ق.ظ
cialis online canadian tadalafil vs sildenafil vs vardenafil cheap generic cialis in the us
Evdcbagma
11 آبان 1401 at 10:43 ق.ظ
female viagra cheap female viagra in india price of sildenafil 100mg
Jrfcchople
11 آبان 1401 at 1:22 ب.ظ
cialis daily can you mix cialis and viagra cialis otc
ScottVed
11 آبان 1401 at 3:34 ب.ظ
escrow pharmacy canada https://canadian-pharmacy.shop/# canadian pharmacy online ship to usa
GeorgeMuB
11 آبان 1401 at 4:27 ب.ظ
canadian mail order pharmacy canadian pharmacy no prescription needed
Wsbcbagma
12 آبان 1401 at 4:12 ق.ظ
adderall and cialis tadalafil research powder cialis tablets
Nmdghople
12 آبان 1401 at 4:49 ق.ظ
sildenafil online pharmacy where to get female viagra nz where to buy viagra online in canada
KennethHet
12 آبان 1401 at 12:46 ق.ظ
https://pillfast24.com/# cheap drugs canada
Mosesbig
12 آبان 1401 at 4:01 ب.ظ
cheap canadian cialis online north canadian pharmacy
EwnoAvelm
12 آبان 1401 at 9:09 ب.ظ
viagra without presc brand viagra online pharmacy order viagra online canada mastercard
Jbeicincviope
12 آبان 1401 at 9:36 ب.ظ
free prescription drugs for low income neighbor rx pharmacy no rx pharmacy
Jebyhople
13 آبان 1401 at 7:36 ق.ظ
worst prescription drugs best drugstore face moisturizer Avalide
KennethHet
13 آبان 1401 at 11:23 ق.ظ
https://pillfast24.com/# non perscription online pharmacies
GeorgeMuB
13 آبان 1401 at 7:39 ب.ظ
https://pharmfast24.online/# best canadian pharmacies online
[url=https://pillfast24.com/#]canadian drugstore online[/url] legitimate online pharmacies india
Davidlusly
13 آبان 1401 at 9:11 ب.ظ
canadian pharmacies that ship to us online ed medication no prescription
Nnwihople
13 آبان 1401 at 11:06 ب.ظ
vipps canadian pharmacy list gold pharmacy online Septra
Webxbagma
14 آبان 1401 at 2:10 ق.ظ
150 mg viagra for sale viagra generic brand generic viagra price in india
Mosesbig
14 آبان 1401 at 3:23 ق.ظ
canada pharmacy reviews foreign online pharmacy
Ercxbagma
14 آبان 1401 at 4:58 ق.ظ
online pharmacy germany compare pharmacy prices cheapest pharmacy to fill prescriptions with insurance
KennethHet
14 آبان 1401 at 10:15 ق.ظ
https://pillfast24.online/# canada drugs online review
undeddy
14 آبان 1401 at 2:13 ب.ظ
does tamoxifen cause menopause 11 27 2013 A new study raises concerns of a possible association between cell phone radiation exposure and breast cancer in young women
GeorgeMuB
14 آبان 1401 at 5:32 ب.ظ
https://pillfast24.com/# high street discount pharmacy
[url=https://pillfast24.online/#]best online pharmacy without prescription[/url] mail order pharmacy canada
Davidlusly
15 آبان 1401 at 1:41 ق.ظ
prescriptions canada best online pharmacies without prescription
Wnecbagma
15 آبان 1401 at 2:58 ق.ظ
sildenafil price singapore can i buy viagra in mexico female viagra tablet cost
Mosesbig
15 آبان 1401 at 11:55 ق.ظ
pharmacies with no prescription canadian online pharmacy
GeorgeMuB
15 آبان 1401 at 3:32 ب.ظ
https://pillfast24.com/# us online pharmacy
[url=https://pharmfast24.online/#]canadian pharmaceuticals for usa sales[/url] certified canadian online pharmacies
EsmhAvelm
15 آبان 1401 at 7:25 ب.ظ
female viagra pill buy best price for generic sildenafil online viagra no prescription
Jnsjcincviope
15 آبان 1401 at 7:55 ب.ظ
buy sildenafil without prescription purchase viagra online cheap buy viagra brand online
Jeffreylaulk
16 آبان 1401 at 3:46 ب.ظ
promo code for canadian pharmacy meds no prescription pharmacy paypal
Wsxfghople
16 آبان 1401 at 9:10 ب.ظ
cialis free canada how tadalafil works cialis without a doctor prescription usa
RobertGlync
17 آبان 1401 at 8:43 ق.ظ
https://stromectolus.store/# side effects of ivermectin in humans
Haroldtop
17 آبان 1401 at 9:02 ق.ظ
https://drugsfromcanada.store/# canada online pharmacy
Keithhax
17 آبان 1401 at 2:48 ب.ظ
You mentioned this well!
canada pharmacy 365 [url=https://sopharmsn.com/]pharmacy checker canadian[/url] online pharmacy india
Wujzbagma
17 آبان 1401 at 9:24 ب.ظ
cheap female viagra lady viagra buy online viagra tablets
Jnrvcincviope
17 آبان 1401 at 9:42 ب.ظ
cialis images cialis canada online tadalafil 5mg tablets
Asmghoits
17 آبان 1401 at 11:46 ب.ظ
cialis omline thuoc tadalafil 20mg cialis mit paypal bezahlen
Jpdlhople
18 آبان 1401 at 2:54 ق.ظ
where to buy viagra pills online female viagra pills in india generic sildenafil prescription
Stepheninded
18 آبان 1401 at 7:29 ق.ظ
https://cheapestpharmacy.store/# mail order pharmacy no prescription
RenaldoAcUrl
18 آبان 1401 at 1:10 ب.ظ
Amazing facts. Thanks a lot.
Jeffreylaulk
18 آبان 1401 at 11:47 ب.ظ
recommended canadian pharmacies canadian world pharmacy
RobertGlync
19 آبان 1401 at 12:02 ق.ظ
https://stromectolus.store/# ivermectin for scabies
Haroldtop
19 آبان 1401 at 1:59 ق.ظ
https://noprescription.store/# no perscription drugs canada
EwnfAvelm
19 آبان 1401 at 2:56 ق.ظ
canadian pharmacy viagra paypal rx plus pharmacy cialis 20 mg canada pharmacy
Jnrvcincviope
19 آبان 1401 at 3:24 ق.ظ
cheapest generic cialis australia cialis vs tadalafil cialis commercial
Woolbagma
19 آبان 1401 at 3:50 ق.ظ
order sildenafil uk discount online pharmacy viagra viagra prescription online
Stepheninded
19 آبان 1401 at 7:06 ق.ظ
https://noprescription.store/# canadian pharmacy generic
WilliamLah
19 آبان 1401 at 6:01 ب.ظ
https://drugsfromcanada.store/# canadian valley pharmacy
RobertGlync
19 آبان 1401 at 8:27 ب.ظ
https://drugsfromcanada.store/# precription drugs from canada
Haroldtop
19 آبان 1401 at 11:49 ب.ظ
https://noprescription.store/# best online international pharmacies
Wujzbagma
20 آبان 1401 at 4:20 ق.ظ
where can i get viagra uk viagra 150 viagra online canada paypal
Davidchona
20 آبان 1401 at 9:52 ق.ظ
https://buyamoxil.site/# can you buy amoxicillin over the counter canada
Charlestrula
20 آبان 1401 at 1:28 ب.ظ
clomid price buy clomid online without prescription
JamesCix
21 آبان 1401 at 5:20 ق.ظ
[url=https://nonprescriptiontadalafil.site/#]canadian pharmacy tadalafil 20mg[/url] 20 mg tadalafil cost
CharlesFEK
21 آبان 1401 at 8:55 ب.ظ
https://doxycycline100mg.site/# price doxycycline 100mg without prescription
EwnfAvelm
21 آبان 1401 at 11:23 ب.ظ
rx pharmacy com navarro pharmacy canadian drugs pharmacy
Jnrvcincviope
21 آبان 1401 at 11:49 ب.ظ
cialis and blood pressure cialis generic for sale online doctor cialis
EnwiAvelm
24 آبان 1401 at 3:16 ق.ظ
vibramycin online pharmacy tramadol-pharmacy.com xanax internet pharmacy
Wwflbagma
24 آبان 1401 at 4:20 ق.ظ
canadian cialis 5mg take cialis the correct way buy black cialis
Jnehhople
24 آبان 1401 at 1:37 ب.ظ
viagra over the counter uk generic sildenafil usa where can i order generic viagra
MarrisPlpn
24 آبان 1401 at 7:37 ب.ظ
buy pre written essays
[url=”https://au-bestessays.org”]best admission essay editing service[/url]
argumentative essay help
KeithLem
24 آبان 1401 at 9:58 ب.ظ
https://prednisone20mg.site/# 1 mg prednisone cost
[url=https://topdatingsites.fun/#]matchmaking dating[/url] 100% free dating service
EdwinRIP
25 آبان 1401 at 3:59 ق.ظ
[url=https://canadiandrugs.site/#]northern pharmacy canada[/url] canadian pharmacy uk delivery
Wtvzbagma
25 آبان 1401 at 4:20 ق.ظ
cialis tadalafil evolution peptides tadalafil what works better viagra or cialis
Woolphople
25 آبان 1401 at 4:23 ق.ظ
female viagra online sildenafil cost 100mg how much is a 100mg viagra pill
DesmondDah
25 آبان 1401 at 5:02 ق.ظ
https://prednisone20mg.site/# buy prednisone without a prescription best price
Awghoits
25 آبان 1401 at 7:20 ق.ظ
i need viagra soft viagra viagra 1500mg
Matteoauditly
25 آبان 1401 at 7:59 ق.ظ
lana 5000 kronor
JohnnyNer
25 آبان 1401 at 8:25 ق.ظ
https://prednisone20mg.site/# where can i buy prednisone without a prescription
DorolisaPlpn
25 آبان 1401 at 6:42 ب.ظ
narrative essay writing help
[url=”https://bestcampusessays.com”]cat essay writer[/url]
help with writing essays
indocin 25mg tablets
25 آبان 1401 at 10:22 ب.ظ
buy lamotrigine [url=https://lamotriginen.com/#]lamotrigine 25mg purchase[/url] lamotrigine without a doctor prescription
EneiAvelm
26 آبان 1401 at 12:57 ق.ظ
canadian pharmacy pentasa online pharmacy that will fill oxycodone buy tramadol canadian pharmacy
Jmevcincviope
26 آبان 1401 at 1:22 ق.ظ
online pharmacy xanax australia walmart pharmacy imitrex canadian pharmacy olanzapine
Wnwflbagma
26 آبان 1401 at 2:01 ق.ظ
viagra online without prescription free shipping viagra canada purchase where can i buy viagra for women
DesmondDah
26 آبان 1401 at 4:27 ق.ظ
https://canadiandrugs.site/# canada drugs
JohnnyNer
26 آبان 1401 at 9:24 ق.ظ
https://topdatingsites.fun/# online dating match
KeithLem
26 آبان 1401 at 2:42 ب.ظ
https://pharm24.site/# canadian pharmacy without prescription
[url=https://prednisone20mg.site/#]can you buy prednisone without a prescription[/url] how much is prednisone 10 mg
Anwvhoits
26 آبان 1401 at 4:07 ب.ظ
sildenafil australia buy viagra 200mg price viagra rx price
EdwinRIP
26 آبان 1401 at 4:51 ب.ظ
[url=https://canadiandrugs.site/#]canadian pharmacy online[/url] northern pharmacy canada
zocor without a doctor prescription
26 آبان 1401 at 10:07 ب.ظ
cheap reglan reglan 10 mg coupon reglan 10 mg uk
Wwnfbagma
27 آبان 1401 at 1:51 ق.ظ
cheap generic viagra usa cheap viagra from canada prescription for viagra
DesmondDah
27 آبان 1401 at 3:53 ق.ظ
https://canadiandrugs.site/# canadian pharmacy 24h com safe
Richardcer
27 آبان 1401 at 8:04 ق.ظ
catholic christian dating website online dating site
Gerardosmifs
27 آبان 1401 at 9:12 ق.ظ
https://onlinedating1st.com/# sabrina carpenter dating
Colbypem
27 آبان 1401 at 12:50 ق.ظ
https://onlinedating1st.com/# online dating
Jwnghople
27 آبان 1401 at 10:21 ب.ظ
canadian no prescription pharmacy cialis research cialis tadalafil 20 mg canada
Richardcer
28 آبان 1401 at 5:25 ق.ظ
dating sinulator online singles dating
Gerardosmifs
28 آبان 1401 at 8:35 ق.ظ
https://onlinedating1st.com/# online dating
Wribiapab
28 آبان 1401 at 9:22 ق.ظ
long term use of clomid in males Also, both androgens and estrogens were responsible for the maintenance of libido and erectile function
Omarauditly
28 آبان 1401 at 3:53 ب.ظ
Gymnasium Lubbenau
JoshuaSam
28 آبان 1401 at 6:26 ب.ظ
https://onlinedating1st.com/# reputable dating sites
[url=https://onlinedating1st.com/#]dating sites free[/url] free web girl
EemjAvelm
28 آبان 1401 at 7:26 ب.ظ
how much does oxycodone cost at pharmacy online pharmacy buy tramadol benicar canadian pharmacy
Jmgdcincviope
28 آبان 1401 at 7:51 ب.ظ
online pharmacy canada percocet valium india pharmacy ciprofloxacin canada pharmacy
Qscfbagma
28 آبان 1401 at 8:37 ب.ظ
orignal cialis cvs cialis cheap cialis alternatives
MartyPlpn
28 آبان 1401 at 9:53 ب.ظ
admission college essay help
[url=”https://besteasyessays.org”]write my essay for money[/url]
essay writers canada
Eomtbagma
28 آبان 1401 at 10:47 ب.ظ
viagra prescription usa viagra 120 mg buy viagra online fast shipping
Colbypem
29 آبان 1401 at 1:32 ق.ظ
https://onlinedating1st.com/# dating sites free
Richardcer
29 آبان 1401 at 2:44 ق.ظ
online marriage sites in usa reputable dating sites
Jasoncelry
29 آبان 1401 at 3:21 ق.ظ
https://onlinedating1st.com/# online dating
Jolphople
29 آبان 1401 at 5:24 ق.ظ
female viagra pills price how to get viagra online in usa price of sildenafil in india
Sidneysaine
29 آبان 1401 at 9:16 ق.ظ
https://prescriptiondrugs24.com/# online prescription for ed meds
Sevgilisinin Tangasına Acı Biber Sosu Süren Adam
29 آبان 1401 at 10:27 ق.ظ
En iyi aaliyah love hardcore sikiş videoları
trxxxvideo ile izlenir. HOLIDAY STUFFING featuring Aaliyah Love,
Kristen Scott, Codey Steele.
Edwardhek
29 آبان 1401 at 12:44 ق.ظ
https://prescriptiondrugs24.com/# anti fungal pills without prescription
BANGBROS Muhteşem Abanoz Porno Anya Ivy Meksika
29 آبان 1401 at 2:34 ب.ظ
Check out the best Thai Massage porn videos for free here on Tube8.
The world’s #1 porntube with the hottest sex
movies will keep you aroused 24/7, so visit daily for
fresh new XXX content. TeenMegaWorld May Thai Thai massage, is a best massage for huge cock.
34k Teen Mega World. 06:36. Thai says forget the massage and give me dick.
Arnihoits
29 آبان 1401 at 3:41 ب.ظ
buy sildenafil usa otc viagra 2018 can i buy viagra over the counter in canada
Wunhople
29 آبان 1401 at 8:01 ب.ظ
viagra 50mg online order 200 mg sildenafil where can i get viagra without a prescription
Tbhfbagma
29 آبان 1401 at 8:21 ب.ظ
sildenafil or tadalafil whats cialis viagra cialis
EmmettBrave
30 آبان 1401 at 3:55 ق.ظ
how to get prescription drugs without doctor prescriptiondrugs24.com
online canadian pharmacy prescription drugs without doctor approval
MerolaPlpn
30 آبان 1401 at 4:52 ق.ظ
mba essay writing service
[url=”https://bestessayreviews.net”]essay writing helper[/url]
best mba essay editing service
Qebhbagma
30 آبان 1401 at 6:46 ق.ظ
best price for genuine viagra generic viagra uk pharmacy
Sidneysaine
30 آبان 1401 at 8:00 ق.ظ
https://prescriptiondrugs24.com/# canada ed drugs
Stevenjef
30 آبان 1401 at 11:33 ق.ظ
prescription drugs online without meds online without doctor prescription
Jnwohople
30 آبان 1401 at 3:23 ب.ظ
buy generic cialis cialis 20mg vs viagra 100mg is tadalafil as good as cialis
Enwbagma
30 آبان 1401 at 8:00 ب.ظ
viagra cream price in india viagra 25 mg
BryanRek
30 آبان 1401 at 9:02 ب.ظ
legal to buy prescription drugs without prescription prescriptiondrugs24.com
ed meds online without prescription or membership prescription drugs without doctor approval
how to purchase zyloprim 100mg
30 آبان 1401 at 9:16 ب.ظ
ashwagandha 60caps united kingdom ashwagandha caps united kingdom ashwagandha caps tablets
Edwardhek
30 آبان 1401 at 10:56 ب.ظ
https://prescriptiondrugs24.com/# prescription drugs
Geraldsiz
1 آذر 1401 at 1:17 ق.ظ
[url=https://prescriptiondrugs24.com/#]prescription without seeing doctor[/url] buy prescription drugs from india
EmmettBrave
1 آذر 1401 at 4:23 ق.ظ
online canadian drugstore prescriptiondrugs24.com
best canadian pharmacy online prescription drugs without doctor approval
Tnwfbagma
1 آذر 1401 at 6:36 ق.ظ
buy viagra online in australia viagra 100mg tablet online purchase in india brand viagra
Thomasabink
1 آذر 1401 at 11:13 ق.ظ
new treatments for ed: https://edpillsfast.com/
AshlenPlpn
1 آذر 1401 at 12:38 ق.ظ
cheap custom essay papers
[url=”https://bestessaysden.com”]custom essay order[/url]
english essay help online
Taussylaf
1 آذر 1401 at 4:02 ب.ظ
lasix to bumex conversion BMJ 2001; 322 1571
coursework meaning in english
1 آذر 1401 at 6:26 ب.ظ
coursework degree meaning coursework quotes coursework masters vs
research masters https://courseworkdownloads.com/
Ronaldshure
1 آذر 1401 at 8:05 ب.ظ
new treatments for ed https://edpillsfast.com/
Qwbfbagma
1 آذر 1401 at 8:43 ب.ظ
buy sildenafil usa generic viagra soft tabs online viagra fast shipping canada
Ebrbagma
1 آذر 1401 at 10:40 ب.ظ
side effect of cialis rx tadalafil
EemjAvelm
2 آذر 1401 at 2:30 ق.ظ
pharmacy viagra prices generic levitra online pharmacy how much does cialis cost at the pharmacy
Jmgdcincviope
2 آذر 1401 at 2:53 ق.ظ
erythromycin pharmacy lipitor for you participating pharmacy list walmart pharmacy nexium price
noulley
2 آذر 1401 at 4:32 ق.ظ
ivermectin stromectol Thus, the integration of quantitative imaging information with genomics, transcriptomics, proteomics, metabolomics could efficiently unravel biological mechanisms, however, further analyses of the underlying biological processes are needed
coursework knowledge definition
2 آذر 1401 at 4:42 ق.ظ
coursework masters vs research masters nursing coursework coursework vs course work https://writingacoursework.com/
coursework report example
2 آذر 1401 at 4:50 ق.ظ
quantitative coursework coursework vs research masters coursework plagiarism https://teachingcoursework.com/
Albertmok
2 آذر 1401 at 5:06 ق.ظ
[url=https://edpillsfast.com/#]top erectile dysfunction pills[/url] natural ed medications
TerryRer
2 آذر 1401 at 7:21 ق.ظ
mens ed pills edpillsfast.com
cheap ed pills pill for erectile dysfunction
free 18 kocasını aldatan kadın
2 آذر 1401 at 10:56 ق.ظ
Ateşli lezbiyenler sevişiyor araması için 165⭐ porno filmi listeniyor.
En iyi ateşli lezbiyenler sevişiyor sikiş videoları 7DAK ile, kaliteli sikiş videoları,
türkçe izlenme rekoru kıran seks izle. 7 338.694 Video.
KATEGORİLER ARA PORNO. Ateşli Lezbiyenler Sevişiyor.
https://courseworkninja.com/
2 آذر 1401 at 11:11 ق.ظ
coursework for masters degree design and technology gcse coursework database coursework https://courseworkninja.com/
Davidauditly
2 آذر 1401 at 11:50 ق.ظ
25000 euro lenen – onlinegeldlenen.org
Jnwhhople
2 آذر 1401 at 12:11 ق.ظ
online pharmacy percocet 30 mg canadian pharmacy vardenafil canadian pharmacy selling phentermine
coursework student
2 آذر 1401 at 1:16 ب.ظ
cpa coursework coursework job meaning coursework other than a-g https://mycourseworkhelp.net/
KeithAcous
2 آذر 1401 at 6:18 ب.ظ
new ed pills edpillsfast.com
ed pills that work best ed medication
FrankSwopy
2 آذر 1401 at 6:20 ب.ظ
https://edpillsfast.com/# ed pills online
[url=https://edpillsfast.com/#]best ed medication[/url] best ed pills online
Trnbagma
2 آذر 1401 at 8:18 ب.ظ
how much is cialis per pill cialis in manitoba
CharitaPlpn
2 آذر 1401 at 10:05 ب.ظ
essay helper app
[url=”https://bestsessays.org”]help writing a essay[/url]
can someone write my essay
Adghoits
2 آذر 1401 at 11:17 ب.ظ
liquid cialis for sale tadalafil 20mg prices que es cialis
Edwinnease
1 دی 1401 at 6:02 ق.ظ
https://noprescriptioncanada.com/# canadian pharmacies online reviews
73
5 دی 1401 at 5:16 ق.ظ
73
Вампиры средней полосы 2 сезон 2 серия смотреть онлайн бесплатно в хорошем качестве
5 دی 1401 at 5:32 ب.ظ
Вампиры средней полосы 2 сезон 2 серия смотреть онлайн бесплатно в хорошем качестве
Creats
14 دی 1401 at 12:43 ق.ظ
viagra generic viagra online canada sildenafil costs
inficy
22 دی 1401 at 10:56 ب.ظ
an online casino jack casino online best online casino for us players
Tujbagma
1 بهمن 1401 at 3:50 ق.ظ
cvs pharmacy vermox latisse online pharmacy generic levitra canada pharmacy
Jnebhople
1 بهمن 1401 at 5:43 ب.ظ
online pharmacies no prescription canadian pharmacy lantus online pharmacy forums
Lucile McCullough
2 بهمن 1401 at 9:40 ق.ظ
Hello pamco.ir administrator, You always provide clear explanations and step-by-step instructions.
Emurdy
8 بهمن 1401 at 9:47 ق.ظ
herbal viagra green box viagra men buying sildenafil citrate online
Easeft
13 بهمن 1401 at 5:27 ق.ظ
2 year nursing school nursing objective for resume albany colleges nursing degrees
Sam Eichmann
14 بهمن 1401 at 6:32 ب.ظ
Dear pamco.ir administrator, Your posts are always well organized and easy to understand.
Jackson Loftis
14 بهمن 1401 at 6:33 ب.ظ
Hi pamco.ir administrator, Your posts are always well-formatted and easy to read.
Dorie Mcclure
16 بهمن 1401 at 6:09 ب.ظ
To the pamco.ir owner, You always provide useful information.
Pete Bischof
21 بهمن 1401 at 11:36 ق.ظ
Hello pamco.ir webmaster, Your posts are always informative and well-explained.
Chastity McMahan
1 اسفند 1401 at 8:25 ب.ظ
Hi pamco.ir owner, You always provide key takeaways and summaries.
Arielle Hillen
1 اسفند 1401 at 8:26 ب.ظ
Hello pamco.ir owner, Keep the good content coming!
Carma Barney
8 اسفند 1401 at 12:06 ق.ظ
Hi pamco.ir admin, You always provide great information and insights.
Eye health tips
18 اسفند 1401 at 10:17 ب.ظ
I simply couldn’t leave your web site before
suggesting that I actually loved the usual information an individual supply
in your guests? Is going to be back ceaselessly in order to investigate cross-check new posts
Gennie Godfrey
19 اسفند 1401 at 10:21 ب.ظ
To the pamco.ir administrator, Your posts are always well-timed and relevant.
Hilario Kershner
24 اسفند 1401 at 12:38 ق.ظ
Hello pamco.ir admin, Your posts are always well-timed and relevant.
Ebony Bancks
3 فروردین 1402 at 1:31 ب.ظ
Dear pamco.ir administrator, Your posts are always well-supported by research and data.
Damion Schmitz
5 فروردین 1402 at 5:37 ب.ظ
Dear pamco.ir webmaster, You always provide in-depth analysis and understanding.
Nancy England
5 فروردین 1402 at 5:39 ب.ظ
Hi pamco.ir admin, Your posts are always informative.
Hwa Richard
7 فروردین 1402 at 1:29 ب.ظ
To the pamco.ir administrator, You always provide great examples and real-world applications, thank you for your valuable contributions.
Buddy Hawthorne
9 فروردین 1402 at 12:20 ق.ظ
Hello pamco.ir owner, Your posts are always well-written and easy to understand.
What is Article Forge
9 فروردین 1402 at 12:22 ق.ظ
To the pamco.ir administrator, Your posts are always well-supported and evidence-based.
What is Article Forge
9 فروردین 1402 at 12:24 ق.ظ
Dear pamco.ir webmaster, Your posts are always informative.
Tricia Yost
9 فروردین 1402 at 12:25 ق.ظ
Hi pamco.ir webmaster, Nice post!
Indira Zeal
9 فروردین 1402 at 12:44 ق.ظ
Hi pamco.ir webmaster, Good to see your posts!
Clement Phillips
12 فروردین 1402 at 1:10 ب.ظ
Hello pamco.ir webmaster, You always provide valuable feedback and suggestions.
Brooke Pierce
15 فروردین 1402 at 1:26 ب.ظ
Hi pamco.ir administrator, Good to see your posts!
promethazine online
24 فروردین 1402 at 11:42 ق.ظ
I’m not sure why but this weblog is loading extremely slow for me.
Is anyone else having this problem or is it a issue on my end?
I’ll check back later on and see if the problem still exists.
buy promethazine online
free vpn for streaming
24 فروردین 1402 at 7:01 ب.ظ
free vpn download vpn ip address free avast
free vpn https://freevpnconnection.com/
EubkImany
29 فروردین 1402 at 12:40 ق.ظ
25 mg tadalafil https://hoscillia.com/ cialis no prescription
Смотреть джон уик 4
29 فروردین 1402 at 3:45 ب.ظ
Смотреть джон уик 4
more info
30 فروردین 1402 at 9:55 ب.ظ
But alternatively of selecting draws, you pick games
exactly where both teams will score.
my site … more info
Why are Wiki articles backlinks important for SEO
31 فروردین 1402 at 12:07 ق.ظ
To the pamco.ir webmaster, Your posts are always well-supported by facts and figures.
online casino roulette real money
2 اردیبهشت 1402 at 4:08 ق.ظ
online casino play for real money win real money casino
casino online gambling https://flashcasinosgames.com/
о чем фильм тихоокеанский рубеж
4 اردیبهشت 1402 at 11:24 ب.ظ
о чем фильм тихоокеанский рубеж
win real money online casino
5 اردیبهشت 1402 at 9:45 ب.ظ
play blackjack casino games online usa online casinos online casino usa real money no deposit bonus https://onlinenetticasino.com/
SLICE
5 اردیبهشت 1402 at 10:16 ب.ظ
We recommend checking the Luckyland Slots promotions page for the most up today bonuses. LuckyLand Slots offers a solid option for players looking for visually appealing slots. The graphics and overall presentation of the games at LuckyLand Slots give the platform a top-notch grade in those categories, and a generous welcome bonus is another great reason to sign up. For those looking for a casino-style gaming experience and the chance to redeem cash prizes and more, this social casino is practically essential, especially with the Jumbo Jackpot reaching well into the six figures. Yes, BetMGM Casino PA is legal. The Pennsylvania Gaming Control Board approved the license and registration to make BetMGM Casino legal in Pennsylvania in 2019. BetMGM PA Casino has a partnership with Hollywood Casino at Penn National Race Course to comply with all state regulations for legal online casino games.
https://artmight.com/user/profile/1116588
Okay, we’re less than three months into the new year. But there’s already been a metric fudge-ton of unmissable slot releases that, well, you might have missed. Zynga Slot Machines – Free slot games without downloading On top of all that, wagering on roulette contributes only 20% to your requirements. However, there is one roulette that contributes less, so if you are a French Roulette lover be advised as the contribution is 10% towards the wagering requirements. Only slots, keno, and scratch cards contribute the full 100% of the wager you’ve placed. All those factors make completing the playthrough a rather difficult job. This slot has been knocking around for years now, but it remains a staunch favourite of leprechaun enthusiasts, with a Road to Riches bonus that can deliver wins of up to 500x your stake. And with Pots of Gold bonuses that offer similarly spectacular potential, plus a Wishing Well picking bonus, you’ll be spoilt for choice when it comes to ways to win.
free online casino bonus
6 اردیبهشت 1402 at 1:07 ق.ظ
free online casino bonus gambling online casino top casino https://casino13online.com/
Google SEOense
18 خرداد 1402 at 1:45 ب.ظ
Dear pamco.ir administrator, Your posts are always well researched.
best investment books
18 خرداد 1402 at 3:42 ب.ظ
Hello pamco.ir admin, You always provide useful links and resources.
BOb
28 تیر 1402 at 6:24 ب.ظ
Oficjalnie więc polski gracz może grać wyłącznie w Total Casino. Niestety w porównaniu do takich placówek jak Playamo, Cookie Casino, Betsson czy 22Bet oferta polskiego przybytku do hazardu online jest więcej niż skromna, zarówno pod względem ilości gier, oferty stołów live czy bonusów i darmowych spinów. W dniach 8-10 czerwca z inicjatywy Wiktora Zalewskiego prezesa Spółdzielni Uczniowskiej „EKONOMIK” została zorganizowana wycieczka do miejscowości Ruciane – Nida. 1. Rozpatrzenie ustawy o zmianie ustawy o szczególnych rozwiązaniach służących realizacji ustawy budżetowej na rok 2016 (druk senacki nr 391, druki sejmowe nr 1130 i 1150). Fani pokera są świadomi tego Czarny Piątek moment, który głęboko zapisał się w historii pokera. Po pierwsze, rząd USA wprowadził prawo zakazujące wszelkiej działalności związanej z pokerem w Internecie.
http://xn--989ao2vh9cj1dltae41ao4a25c096c.kr/new/bbs/board.php?bo_table=free&wr_id=23515
Legalni bukmacherzy oferują bonus bez wpłaty (za samą rejestrację). Sprawdź! Fani gier stołowych także mają swoje miejsce w kasynie Betway. Wybór gier jest spory, a najbardziej lubiane gry są dostępne w wielu wersjach. Jedno jest pewne, w Betway nie grozi Ci nuda. Jeśli tęsknisz za naziemnym kasynem i grą twarzą w twarz z krupierem, to rozwiązaniem jest dla Ciebie kasyno na żywo. Betway dysponuje stołami z m.in. do ruletki i blackjacka, z dealerem na żywo. Kasyno jest jednym z większych partnerów Microgaming i właśnie od tego producenta pochodzą gry na żywo. Możesz przeżyć ciekawą przygodę, grając bez wychodzenia z domu, w dowolnym miejscu i czasie. Imprezy sportowe, na których można postawić na prawo Betway w Portugalii są bardzo widoczne. Podczas uzyskiwania dostępu do strony internetowej, jest kilka reflektorów PT i Betway oraz lewa kolumna, możliwe są pewne modalności.
diodex 8 mg disponible en pharmacie belge
6 مرداد 1402 at 4:52 ق.ظ
Does your website have a contact page? I’m having a tough time locating it but, I’d
like to shoot you an e-mail. I’ve got some creative ideas for your blog you
might be interested in hearing. Either way, great website and I look forward to
seeing it improve over time.
SEO Backlinks
23 مرداد 1402 at 9:27 ق.ظ
Hello pamco.ir administrator, Your posts are always insightful and valuable.
Preis von Medikamenten in der Apotheke
27 مرداد 1402 at 8:11 ق.ظ
Howdy! This is my 1st comment here so I just wanted to
give a quick shout out and say I truly enjoy reading your posts.
Can you recommend any other blogs/websites/forums that deal with the same
topics? Thank you so much!
NikoderelorD
28 مرداد 1402 at 3:03 ق.ظ
about his
психолог
29 مرداد 1402 at 8:04 ب.ظ
психолог
waar dovalem vinden in de apotheek
2 شهریور 1402 at 4:14 ب.ظ
I’m really enjoying the design and layout of your site.
It’s a very easy on the eyes which makes it much more
pleasant for me to come here and visit more often.
Did you hire out a developer to create your theme?
Fantastic work!
jsEncrypt
10 شهریور 1402 at 9:14 ق.ظ
jsEncrypt hello my website is jsEncrypt
singapura rabu
10 شهریور 1402 at 9:15 ق.ظ
singapura rabu hello my website is singapura rabu
slots win
10 شهریور 1402 at 9:15 ق.ظ
slots win hello my website is slots win
gabriel jesus
10 شهریور 1402 at 9:15 ق.ظ
gabriel jesus hello my website is gabriel jesus
fish'
10 شهریور 1402 at 9:16 ق.ظ
fish' hello my website is fish'
lupa pertanyaan
10 شهریور 1402 at 9:16 ق.ظ
lupa pertanyaan hello my website is lupa pertanyaan
s hokitika
10 شهریور 1402 at 9:17 ق.ظ
s hokitika hello my website is s hokitika
english demo
10 شهریور 1402 at 9:17 ق.ظ
english demo hello my website is english demo
dreams
10 شهریور 1402 at 9:17 ق.ظ
dreams hello my website is dreams
Bridget
17 شهریور 1402 at 1:19 ق.ظ
Wow, this paragraph is fastidious, my younger sister is
analyzing these things, thus I am going to let know her.
sulfatrim à acheter en pharmacie
20 شهریور 1402 at 6:52 ب.ظ
I have been surfing on-line more than 3 hours as of late, but I never found
any fascinating article like yours. It is lovely worth sufficient for me.
In my opinion, if all webmasters and bloggers made just right content as you did, the net
will be a lot more helpful than ever before.
pioglin con receta médica
21 شهریور 1402 at 10:15 ب.ظ
These are actually wonderful ideas in on the topic of blogging.
You have touched some nice things here. Any way keep up wrinting.
bupropion 150 mgv vrij verkrijgbaar in Guadeloupe
21 شهریور 1402 at 10:52 ب.ظ
I have read so many articles on the topic of the blogger lovers except this piece of writing is truly
a good article, keep it up.
cipro 1000mg without prescription
23 شهریور 1402 at 12:09 ق.ظ
celebrex usa celebrex 200 mg generic celebrex 200mg pharmacy
Claudiodooda
23 شهریور 1402 at 9:53 ب.ظ
[b]Mastering Online Casinos fur deutsche Spieler: Entdecken Sie die Welt des 5€ Spiels mit Paysafecard[/b]
Mit der zunehmenden [url=https://dealz123.com/members/rextfogadi1980/]paysafe casino [/url] von Online-Glucksspielen sind deutsche Spieler standig auf der Suche nach verlasslichen und bequemen Zahlungsoptionen, um ihr Spielerlebnis zu optimieren. Die Paysafecard ist eine solche Moglichkeit. Sie ist ein weit verbreiteter Prepaid-Gutschein, der es Spielern ermoglicht, ohne Bankkonto oder Kreditkarte Einzahlungen auf ihr Online-Casinokonto vorzunehmen. In diesem ausfuhrlichen Leitfaden werfen wir einen Blick darauf, was die Paysafecard ausmacht, wie sie in Online-Casinos verwendet wird und empfehlen Top-Casinos, in denen Sie schon ab einem Betrag von nur 5€ ins Spiel einsteigen konnen.
[b]Was genau ist die Paysafecard?[/b][/size]
Die Paysafecard agiert als eine Art Prepaid-Zahlungsmittel, vergleichbar mit einem Gutschein. Sie ist in diversen Nennwerten erhaltlich und kann sowohl bei zugelassenen Einzelhandelspartnern und Tankstellen als auch online gekauft werden. Jeder Gutschein ist mit einem individuellen 16-stelligen PIN-Code ausgestattet, der fur Online-Zahlungen genutzt wird. Dieses Zahlungssystem bietet den Spielern eine zusatzliche Sicherheitsschicht, da wahrend des Zahlungsvorgangs keine personlichen oder finanziellen Daten preisgegeben werden mussen.
Attorneys near Me
28 شهریور 1402 at 10:22 ق.ظ
Dear pamco.ir webmaster, Thanks for the great post!
AlbertOreni
1 مهر 1402 at 6:32 ق.ظ
[b]Mastering Online Casinos fur deutsche Spieler: Entdecken Sie die Welt des 5€ Spiels mit Paysafecard[/b]
Mit der zunehmenden [url=https://www.pearltrees.com/rextfogadi1980]beste paysafe casino [/url] von Online-Glucksspielen sind deutsche Spieler standig auf der Suche nach verlasslichen und bequemen Zahlungsoptionen, um ihr Spielerlebnis zu optimieren. Die Paysafecard ist eine solche Moglichkeit. Sie ist ein weit verbreiteter Prepaid-Gutschein, der es Spielern ermoglicht, ohne Bankkonto oder Kreditkarte Einzahlungen auf ihr Online-Casinokonto vorzunehmen. In diesem ausfuhrlichen Leitfaden werfen wir einen Blick darauf, was die Paysafecard ausmacht, wie sie in Online-Casinos verwendet wird und empfehlen Top-Casinos, in denen Sie schon ab einem Betrag von nur 5€ ins Spiel einsteigen konnen.
[b]Was genau ist die Paysafecard?[/b][/size]
Die Paysafecard agiert als eine Art Prepaid-Zahlungsmittel, vergleichbar mit einem Gutschein. Sie ist in diversen Nennwerten erhaltlich und kann sowohl bei zugelassenen Einzelhandelspartnern und Tankstellen als auch online gekauft werden. Jeder Gutschein ist mit einem individuellen 16-stelligen PIN-Code ausgestattet, der fur Online-Zahlungen genutzt wird. Dieses Zahlungssystem bietet den Spielern eine zusatzliche Sicherheitsschicht, da wahrend des Zahlungsvorgangs keine personlichen oder finanziellen Daten preisgegeben werden mussen.
clindasol achat en toute confiance
2 مهر 1402 at 11:47 ب.ظ
Hi, I log on to your blog on a regular basis. Your humoristic style is awesome, keep up the good work!
Thomashaf
3 مهر 1402 at 8:29 ق.ظ
Pharmacie en ligne France [url=http://pharmacieenligne.icu/#]pharmacie ouverte 24/24[/url] Pharmacie en ligne livraison 24h
BoBoopaups
14 مهر 1402 at 11:23 ب.ظ
desloratadine
Infórmate sobre el precio de los somníferos isotretinoin
17 مهر 1402 at 7:47 ب.ظ
I am really impressed with your writing skills and also with the
layout on your weblog. Is this a paid theme or did
you modify it yourself? Anyway keep up the excellent quality writing, it is
rare to see a nice blog like this one nowadays.
informatevi sui prezzi di griseofulvin a Bari
18 مهر 1402 at 2:26 ب.ظ
It’s appropriate time to make a few plans for the future and it is time to be happy.
I have learn this put up and if I may I desire to counsel you some fascinating
things or tips. Perhaps you could write subsequent articles relating to this article.
I desire to learn even more issues about it!
Foster
20 مهر 1402 at 10:39 ق.ظ
To the pamco.ir owner, Your posts are always well-supported and evidence-based.
comprar clexane en línea en Alemania
22 مهر 1402 at 7:32 ب.ظ
It’s going to be end of mine day, however before finish I am reading this wonderful article to
increase my knowledge.
buy traffic targeted
9 آبان 1402 at 3:43 ق.ظ
Hello pamco.ir webmaster, Thanks for sharing your thoughts!
Medikamente in Spanien ohne Rezept kaufen
14 آبان 1402 at 6:58 ق.ظ
Hello There. I discovered your blog the usage of msn. That is
a really neatly written article. I will be sure to bookmark it and return to learn more of your
helpful info. Thank you for the post. I’ll certainly comeback.
buy web visitors
16 آبان 1402 at 1:07 ق.ظ
Hi pamco.ir administrator, Your posts are always well researched.
buy high traffic website
21 آبان 1402 at 8:41 ب.ظ
Dear pamco.ir owner, You always provide in-depth analysis and understanding.
mega888 download
21 آبان 1402 at 10:13 ب.ظ
Hi! I understand this is sort of off-topic but I had to ask.
Does running a well-established blog such as yours take a large amount of work?
I am completely new to operating a blog however I do
write in my journal every day. I’d like to start a blog so I will be able to share my personal
experience and thoughts online. Please let me know if you have any kind
of ideas or tips for new aspiring bloggers. Appreciate
it!
Dominga
5 آذر 1402 at 8:03 ب.ظ
With thanks! I like it.
forxiga en venta en Ecuador con indicación médica
9 آذر 1402 at 12:09 ق.ظ
I loved as much as you’ll receive carried out right here.
The sketch is attractive, your authored material stylish. nonetheless,
you command get got an impatience over that you wish
be delivering the following. unwell unquestionably come more formerly again since exactly the
same nearly a lot often inside case you shield this increase.
piroxicam zonder bijwerkingen
10 آذر 1402 at 1:14 ق.ظ
Greetings! Very helpful advice within this post!
It’s the little changes which will make the most significant changes.
Thanks a lot for sharing!
kup kaletra bez recepty w Wrocławiu
11 آذر 1402 at 6:17 ب.ظ
Your style is really unique in comparison to other folks I have
read stuff from. I appreciate you for posting when you’ve got the opportunity, Guess I’ll
just book mark this site.
commander du reposill
11 آذر 1402 at 6:57 ب.ظ
Good post! We are linking to this great article
on our site. Keep up the great writing.
Kauf der Marke Mylan lpvr
11 آذر 1402 at 9:31 ب.ظ
Amazing blog! Is your theme custom made or did you download it from somewhere?
A theme like yours with a few simple adjustements would really make my
blog stand out. Please let me know where you got your design. Thanks
Stuart
14 آذر 1402 at 3:13 ب.ظ
You mentioned it adequately.
consulta il prezzo di amoxicilline 500 mg con prescrizione medica a Bologna
15 آذر 1402 at 8:45 ق.ظ
Very good article. I certainly appreciate this site.
Thanks!
high income postcard program
20 آذر 1402 at 2:42 ب.ظ
Dear pamco.ir administrator, Great post!
Chicago Accident Lawyers
20 آذر 1402 at 3:54 ب.ظ
Hi pamco.ir webmaster, Your posts are always a great source of information.
Youtube Ranking
24 آذر 1402 at 5:20 ب.ظ
Hello pamco.ir webmaster, You always provide great examples and real-world applications.
Buy Website Traffic Monthly
30 آذر 1402 at 9:56 ق.ظ
Hello pamco.ir owner, Excellent work!
Bestellung von trimysten in Österreich aufgeben
8 دی 1402 at 4:03 ب.ظ
Hello, just wanted to mention, I loved this article.
It was practical. Keep on posting!
YouTube Ranking
10 دی 1402 at 7:19 ب.ظ
Dear pamco.ir owner, Thanks for the valuable information!
Medikamentenpreis in Marokko
22 دی 1402 at 11:25 ق.ظ
I think this is one of the most significant information for me.
And i’m glad reading your article. But wanna remark on some general things,
The web site style is ideal, the articles is really nice : D.
Good job, cheers
CashBoopaups
28 دی 1402 at 4:18 ق.ظ
zetia 5mg
DaxtonBoopaups
29 دی 1402 at 3:10 ق.ظ
2000 Euro Kredit
AndyBoopaups
30 دی 1402 at 4:20 ب.ظ
keflex billig bestellen
EastonBoopaups
30 دی 1402 at 8:30 ب.ظ
celexa 5mg
KameronBoopaups
2 بهمن 1402 at 11:13 ق.ظ
credito 1000 euros
RileyBoopaups
3 بهمن 1402 at 12:29 ق.ظ
ce site Web
AxelBoopaups
4 بهمن 1402 at 8:11 ق.ظ
robaxin 750mg
synthroid indications use
5 بهمن 1402 at 2:29 ب.ظ
over the counter for hypothyroidism – How do pharmaceutical companies promote branded medicines to healthcare professionals?
SebastianBoopaups
5 بهمن 1402 at 10:10 ب.ظ
du kan se her
DeaconBoopaups
6 بهمن 1402 at 7:13 ق.ظ
luvox online kaufen
vendita online di lipinor senza ricetta in Toscana
7 بهمن 1402 at 7:44 ب.ظ
Greetings! Very helpful advice in this particular post!
It is the little changes that make the most important changes.
Thanks for sharing!
MessiahBoopaups
8 بهمن 1402 at 2:08 ق.ظ
Lainaa 20000 euroa
BaylorBoopaups
10 بهمن 1402 at 7:31 ب.ظ
LГҐn 3000
EliasBoopaups
13 بهمن 1402 at 8:22 ق.ظ
15000 Euro Kredit
propecia 5 mg in einer Apotheke in Salzburg
15 بهمن 1402 at 4:16 ق.ظ
Admiring the hard work you put into your website and
in depth information you present. It’s awesome to come
across a blog every once in a while that isn’t the same unwanted rehashed information. Great
read! I’ve saved your site and I’m including your RSS feeds to my Google account.
RileyBoopaups
15 بهمن 1402 at 10:59 ب.ظ
essayez ce site Web
vente en ligne de letropen
16 بهمن 1402 at 12:46 ق.ظ
In fact when someone doesn’t be aware of after that its up to other visitors
that they will assist, so here it occurs.
achat de Dolencar sans ordonnance
16 بهمن 1402 at 12:32 ق.ظ
Pretty! This has been an incredibly wonderful article.
Thank you for supplying these details.
can i drive in south africa with a uk license
17 بهمن 1402 at 1:58 ب.ظ
Spot lets start work on this write-up, I seriously think this excellent website needs far more consideration. I’ll likely to end up again to learn a lot more, many thanks for that information.
JaylenBoopaups
19 بهمن 1402 at 2:38 ق.ظ
abilify 20 mg generic
AntonioBoopaups
20 بهمن 1402 at 2:33 ق.ظ
trova di piГ№
Robertsouse
20 بهمن 1402 at 8:10 ق.ظ
Thanks for the complete information. You helped me.
EliBoopaups
21 بهمن 1402 at 4:32 ب.ظ
22000 Euro Kredit
HaydenBoopaups
22 بهمن 1402 at 8:29 ب.ظ
neurontin
TIP
23 بهمن 1402 at 1:22 ب.ظ
Dragon Tiger Online Casino is your new favourite place to play online casino games. You can enjoy the most popular games here such as slots, blackjack… Yes. As long as the live dealer casino game you choose comes from a reputable software provider and online casino. You get all the benefits of playing a casino game at your local casino while being isolated from the noise and activity around you. Since Evolution Gaming is one of the leading software suppliers for live casino action globally, its live dealer games offer the best live casino action. Absolutely! Slotomania has a huge variety of free slot games for you to spin and enjoy! Whether you’re looking for classic slots or video slots, they are all free to play. House of Fun is intended for those 21 and older for amusement purposes only and does not offer “real money” gambling, or an opportunity to win real money or real prizes based on game play. Playing or success in this game does not imply future success at “real money” gambling.
https://titushigc851851.pages10.com/betsson-tiradas-gratis-55528787
There was no cutting corners when it came to designing the website. The rich deep colors of blue add a depth that is as intriguing as the depth of the sea. Access the games in Instant Play or by downloading the software. Easy navigation is possible with appropriate tabs and a FAQ page that will answer the most common questions players may have. There is no guess work in understanding the VIP program, Tournament schedule, Promotions or Games with quick access to all your curiosities. Mini reviews of games are explained as you explore the list of products. Games are available to play in free mode to determine your favorites before making a deposit. You will immediately feel the appreciation for joining when all new players are offered a lucrative Welcome Bonus that extends not just on your first deposit but 5 deposits.
JuanBoopaups
24 بهمن 1402 at 8:09 ب.ظ
Kredit 3000 Euro
viagra 25 mg order
24 بهمن 1402 at 10:07 ب.ظ
write 50 very, very short questions about branded medicines – generic viagra cost
FinneganBoopaups
25 بهمن 1402 at 4:32 ق.ظ
lipitor
UegxPycle
25 بهمن 1402 at 6:31 ب.ظ
generic sildenafil in us
Iyannagak
26 بهمن 1402 at 10:29 ب.ظ
gsmmobi.ru
RaidenBoopaups
27 بهمن 1402 at 4:43 ق.ظ
Payday loans in Connecticut
CxufImany
27 بهمن 1402 at 3:39 ب.ظ
azithromycin zithromax
LucianoBoopaups
27 بهمن 1402 at 8:27 ب.ظ
naviger til denne siden
Iyannagak
28 بهمن 1402 at 10:17 ب.ظ
гама казино
RomanBoopaups
29 بهمن 1402 at 8:51 ب.ظ
this post
StephenBoopaups
30 بهمن 1402 at 12:10 ق.ظ
clonidine 5mg
ChwbImany
2 اسفند 1402 at 1:41 ق.ظ
glyburide metformin
WinstonBoopaups
2 اسفند 1402 at 7:54 ق.ظ
buy hydroxyzine 10 mg
RileyBoopaups
2 اسفند 1402 at 10:40 ق.ظ
prestamo 6000 euros
Xthfprump
3 اسفند 1402 at 6:17 ب.ظ
lisinopril 10mg tablets
KthItaxy
4 اسفند 1402 at 11:22 ق.ظ
furosemide for ckd
JohnathanBoopaups
4 اسفند 1402 at 4:03 ب.ظ
LГҐn 150000 kr
CtnImany
4 اسفند 1402 at 8:57 ب.ظ
can you take diflucan and flagyl at the same time
SyhkSougs
5 اسفند 1402 at 3:50 ق.ظ
does zoloft make you feel high
Xjeprump
5 اسفند 1402 at 9:21 ب.ظ
gabapentin used for
KtbItaxy
6 اسفند 1402 at 3:48 ب.ظ
lasix kidney function
SheSougs
7 اسفند 1402 at 6:37 ق.ظ
glucophage nauseas
CtjImany
7 اسفند 1402 at 3:51 ب.ظ
how much does zithromax cost without insurance
Xjjeprump
7 اسفند 1402 at 7:07 ب.ظ
what is cephalexin
GeorgeBoopaups
8 اسفند 1402 at 6:15 ق.ظ
LГҐna 90000 kr
KethItaxy
8 اسفند 1402 at 11:12 ب.ظ
can gabapentin cause high blood pressure
EmmettBoopaups
9 اسفند 1402 at 5:43 ق.ظ
chloromycetin 250mg
SmgSougs
9 اسفند 1402 at 7:44 ق.ظ
will amoxicillin help a sinus infection
CnntImany
9 اسفند 1402 at 8:38 ق.ظ
gabapentin and escitalopram
JoaquinBoopaups
9 اسفند 1402 at 11:37 ب.ظ
Prestito 14 mila euro
Xmtfprump
10 اسفند 1402 at 5:38 ق.ظ
cephalexin side effects dogs
SnduSougs
11 اسفند 1402 at 12:26 ق.ظ
ciprofloxacin for sale
LucasBoopaups
11 اسفند 1402 at 1:07 ب.ظ
anbefalt nettsted
kurumsal web tasarım çüngüş
11 اسفند 1402 at 3:32 ب.ظ
kurumsal web tasarım yüksekova | Trabzon: Trabzon businesses lead the way with MAFA \ Web’s innovative web design solutions, shaping their digital presence for success.
AmirBoopaups
11 اسفند 1402 at 9:31 ب.ظ
pop over to this site
Xtnvprump
14 اسفند 1402 at 4:36 ق.ظ
ic cephalexin
CrmmImany
14 اسفند 1402 at 5:40 ق.ظ
bactrim antibiotic
BraylenBoopaups
15 اسفند 1402 at 1:32 ق.ظ
Payday loans North Carolina
KmehItaxy
15 اسفند 1402 at 12:08 ق.ظ
bactrim how long to work
GriffinBoopaups
16 اسفند 1402 at 3:33 ق.ظ
cozaar 500/125mg
ShaneBoopaups
16 اسفند 1402 at 10:51 ق.ظ
LГҐn 90000
KtncxItaxy
17 اسفند 1402 at 3:11 ب.ظ
gabapentin pills
Bootstrap Kullanmak İçin 10 Sebep
17 اسفند 1402 at 10:16 ب.ظ
The author’s passionate and original approach was truly captivating. The depth of analysis and support with examples made the topic even more interesting. | Dörtyol, Hatay toptan giyim
CrndImany
18 اسفند 1402 at 12:21 ق.ظ
escitalopram sirve para dormir
PaxtonBoopaups
18 اسفند 1402 at 10:16 ق.ظ
Prestito di 750 euro
ElijahBoopaups
18 اسفند 1402 at 12:12 ق.ظ
kig pГҐ denne side
HankBoopaups
20 اسفند 1402 at 2:04 ق.ظ
Kredit 10000 Euro
İdil / Şırnak Web Yazılım
20 اسفند 1402 at 3:44 ب.ظ
Yeşilli Toptan Bayan Giyim | RENE Toptan Tekstil ve Giyim Çözümleri’nin hizmet kalitesi gerçekten mükemmel. Her zaman güvenilir ve hızlı bir şekilde alışveriş yapabiliyorum.
Artvin SEO
20 اسفند 1402 at 5:57 ب.ظ
Olur / Erzurum Toptan Giyim | RENE Toptan Tekstil ve Giyim Çözümleri’nin ürünleri her zaman beklentilerimin üzerinde çıkıyor. Kaliteli ve şık tasarımları ile göz dolduruyorlar.
UrielBoopaups
21 اسفند 1402 at 12:04 ق.ظ
tjek denne side ud
JavaScript onmousemove Nedir?
21 اسفند 1402 at 6:43 ق.ظ
Necron | MAFA Technology’s content is always informative and engaging.
Kayseri / Tomarza Web Tasarım
21 اسفند 1402 at 8:08 ق.ظ
Ergene Toptan Tekstil | I’m always impressed by RENE Wholesale Textile and Clothing Solutions’ focus on customer satisfaction. Their products’ quality and their customer relations are excellent.
Bilecik / İnhisar SEO
21 اسفند 1402 at 10:11 ق.ظ
Mimar Sinan Merkez / Büyükçekmece Beton Delme | Rüzgar Karot’un işlerini zamanında ve eksiksiz bir şekilde teslim etmesi gerçekten takdire şayan.
İnönü / Eskişehir SEO
21 اسفند 1402 at 12:19 ق.ظ
Ertuğrul Gazi Karot | Rüzgar Karot’un işlerini zamanında ve eksiksiz bir şekilde teslim etmesi gerçekten takdire şayan.
Xnrprump
21 اسفند 1402 at 4:48 ب.ظ
depakote bipolar
Fuar Organizasyonları
22 اسفند 1402 at 12:28 ق.ظ
Tatlıkuyu, Gebze Çekyat Yıkama | PENTA’nın yıkama çözümleri hakkında yazılanlar gerçekten ilgi çekici. Teşekkürler!
KmevItaxy
22 اسفند 1402 at 1:32 ق.ظ
para que sirve la citalopram
Yerel SEO Çalışması Nasıl Yapılır?
22 اسفند 1402 at 2:31 ق.ظ
Serik Toptan Bayan Giyim | RENE Toptan Tekstil ve Giyim Çözümleri’nin tasarımları her zaman benzersiz ve trendlere uygun. Her tarza hitap eden ürünler bulmak mümkün.
Burdur / Yeşilova Web Tasarım
22 اسفند 1402 at 5:39 ق.ظ
Modern Short Choppy Haircuts Women are Getting in 2024 | Your blog is like a breath of fresh air in the online space. Thank you for being authentic.
İzmir / Selçuk Kurumsal Web Tasarım
22 اسفند 1402 at 7:42 ق.ظ
Çatalzeytin Jakuzi Fiyatları | Atlas Jakuzi’nin sunduğu ürünlerle evimde bir lüks oteldeymiş gibi hissediyorum. Harika bir deneyim!
CrhcImany
22 اسفند 1402 at 12:06 ق.ظ
dosage of ddavp
PHP list Nedir?
22 اسفند 1402 at 8:24 ب.ظ
Elbistan / Kahramanmaraş | MAFA’s articles are a masterclass in thinking outside the box when it comes to web design innovation.
Sinop Organize Sanayi Bölgesi
22 اسفند 1402 at 10:34 ب.ظ
Web Yazılım Uzmanı | MAFA’s insights into web design and development offer valuable perspectives on industry trends and best practices. Thank you for the guidance.
SrthvSougs
23 اسفند 1402 at 5:51 ق.ظ
cozaar and side effects
AbelBoopaups
23 اسفند 1402 at 7:23 ق.ظ
macrobid 100mg
PHP simplexml_load_string() Nedir?
23 اسفند 1402 at 12:21 ق.ظ
Zeytinburnu Jelatin Poşet | Eminoğlu Ambalaj’ın müşteri memnuniyeti odaklı hizmet anlayışı ve kaliteli ürünleri, işimizi yaparken büyük kolaylık sağlıyor. Teşekkürler!
Suluova / Amasya SEO
23 اسفند 1402 at 2:52 ب.ظ
Terborg | MAFA’s Engagement für Exzellenz im Webdesign und in der Softwareentwicklung ist bewundernswert. Ich kann es kaum erwarten, mit ihnen an meinem nächsten Projekt zu arbeiten.
KaiBoopaups
23 اسفند 1402 at 8:32 ب.ظ
Prestito di 9500 euro
Tanıtım Filmi Müzikleri
24 اسفند 1402 at 4:41 ق.ظ
Yenişarbademli, Isparta Jakuzi Modelleri | Atlas Jakuzi’nin ürünleri, evimdeki banyo deneyimimi tamamen değiştirdi. Teşekkürler!
JavaScript some() Nedir?
24 اسفند 1402 at 6:46 ق.ظ
Modula-2 Nedir? | MAFA’s content is like a wellspring of inspiration, flowing endlessly with innovative ideas and creative solutions.
Denizli Web Yazılım
24 اسفند 1402 at 6:37 ب.ظ
Webapplicatie laten maken Amsterdam | Deze blog heeft me echt geholpen om meer te weten te komen over MAFA en hun expertise op het gebied van webdesign en softwareontwikkeling.
Odunpazarı / Eskişehir Kurumsal Web Tasarım
24 اسفند 1402 at 8:36 ب.ظ
Grow CRM Nedir? | MAFA’s articles are more than just words; they’re fuel for the imagination, igniting sparks of creativity in the minds of readers.
comprar Imiject en línea en Colombia
25 اسفند 1402 at 6:03 ق.ظ
Hi there everyone, it’s my first pay a quick
visit at this web page, and post is truly fruitful in favor of me, keep up posting these articles or reviews.
Yalova / Altınova Kurumsal SEO
25 اسفند 1402 at 8:25 ق.ظ
JavaScript currentTarget Nedir? | This blog post has opened my eyes to new possibilities within [topic of the post]. Thank you for expanding my horizons.
SonnyBoopaups
25 اسفند 1402 at 9:12 ق.ظ
link do strony internetowej
CSS animation-fill-mode Özelliği Nedir?
25 اسفند 1402 at 10:21 ق.ظ
Arnavutköy Beton Kırma | Rüzgar Karot’s professionalism and effective communication ensured smooth progress in our work.
Xnrprump
25 اسفند 1402 at 7:40 ب.ظ
depakote blood levels
Ağrı / Taşlıçay Kurumsal Web Tasarım
25 اسفند 1402 at 9:55 ب.ظ
Bozkurt Toptan Giyim | RENE Wholesale Textile and Clothing Solutions offer both quality and affordability in their products. That’s why they’re always my first choice.
Kütahya Web Yazılım
25 اسفند 1402 at 11:43 ب.ظ
Hairstyles for Round Faces from Classic to Modern | Your writing has a way of making complex topics accessible to everyone. Thank you for breaking it down.
Burdur Web Sitesi Tasarımı
26 اسفند 1402 at 9:06 ق.ظ
Plise perdelerinizin özel tasarımı, odalarımıza modern bir hava katıyor. Çok memnunuz! | Ardahan Jaluzi Çeşitleri
Ankara / Çubuk Web Yazılım
26 اسفند 1402 at 11:11 ق.ظ
Hosting Zwolle | When it comes to web design and software development, MAFA is definitely the top choice. Their experience and expertise are unmatched.
KmevItaxy
26 اسفند 1402 at 4:16 ب.ظ
citalopram and duloxetine
Karo Halı
26 اسفند 1402 at 11:17 ب.ظ
Darıca Pileli Sineklik Fiyatları | Venster Systems’ pleated insect screens are a game-changer for anyone tired of battling bugs. Finally, a solution that works!
Altıeylül / Balıkesir Kurumsal Web Tasarım
27 اسفند 1402 at 1:15 ق.ظ
Kısırkaya / Sarıyer Beton Delme | Rüzgar Karot’un kaliteli malzemeleri ve deneyimli ekibi ile işlerimi güvenle teslim ediyorum.
CrhcImany
27 اسفند 1402 at 1:44 ق.ظ
ddavp enuresis dosing
JordanBoopaups
27 اسفند 1402 at 4:02 ق.ظ
abilify canada
SrthvSougs
27 اسفند 1402 at 5:10 ق.ظ
cozaar losartan potassium 100mg
GavinBoopaups
27 اسفند 1402 at 10:50 ق.ظ
cephalexin 500 mg pills
Ereğli / Konya Kurumsal Web Tasarım
27 اسفند 1402 at 1:29 ب.ظ
Maatwerk Software Breda | Ik ben altijd onder de indruk van de innovatieve oplossingen die MAFA biedt op het gebied van webdesign en softwareontwikkeling. Ze zijn echt pioniers in hun vakgebied.
Saray / Tekirdağ SEO
27 اسفند 1402 at 3:29 ب.ظ
Bu plise perdeler, odalarımızı istediğimiz gibi düzenleyebilmemiz için mükemmel bir seçenek. Teşekkürler Venster Systems! | Sineklik Sistemleri Sancaktepe
Mobil SEO Rehberi
28 اسفند 1402 at 4:35 ق.ظ
Artvin Jakuzi Fiyatları | Atlas Jakuzi’nin sağladığı konfor ve rahatlık sayesinde evimdeki stresi atıyorum. Kesinlikle tavsiye ederim.
Demirözü / Bayburt Web Yazılım
28 اسفند 1402 at 6:35 ق.ظ
We’re thrilled with the durability of Venster Systems’ pleated insect screens. They’re built to last and perform exceptionally well! | Jaluzi Fiyatları Körfez
Xthdprump
29 اسفند 1402 at 12:53 ق.ظ
diclofenac sodium gel side effects
TECO Nedir?
29 اسفند 1402 at 11:52 ق.ظ
Short Haircuts Types 2024 | Your writing is a beacon of hope in a world filled with despair. Thank you for being a guiding light.
BrianBoopaups
29 اسفند 1402 at 12:30 ق.ظ
mircette 20mg
KxebItaxy
29 اسفند 1402 at 10:01 ب.ظ
ezetimibe prevents cholesterol gallstone formation in mice
hydroxychloroquine sulfate tablet 200 mg price
29 اسفند 1402 at 11:34 ب.ظ
Moving forward, ongoing research and collaboration among researchers, healthcare providers, policymakers, and patients will be crucial for elucidating hydroxychloroquine’s therapeutic potential and optimizing its use in clinical practice. plaquenil price By working together, we can ensure that patients receive the safest, most effective treatments available for their medical conditions.
JayBoopaups
29 اسفند 1402 at 11:39 ب.ظ
Lainaa 40000 euroa
StehSougs
1 فروردین 1403 at 5:53 ق.ظ
is augmentin a penicillin
CjefImany
1 فروردین 1403 at 8:24 ق.ظ
diltiazem hcl 30 mg
Xtmfprump
2 فروردین 1403 at 12:49 ق.ظ
is flexeril an opiate
FinnBoopaups
2 فروردین 1403 at 4:50 ب.ظ
artikkel
KxfcItaxy
2 فروردین 1403 at 10:09 ب.ظ
can i take effexor in the morning and trazodone at night
DonovanBoopaups
2 فروردین 1403 at 10:47 ب.ظ
Prestito 1 mila euro
SedcSougs
3 فروردین 1403 at 6:12 ق.ظ
flomax teeth hurt
CjmoImany
3 فروردین 1403 at 8:42 ق.ظ
rx contrave
Xtenprump
3 فروردین 1403 at 9:31 ب.ظ
drug aripiprazole
KmtfItaxy
4 فروردین 1403 at 6:37 ب.ظ
does allopurinol cause weight gain
MaverickBoopaups
5 فروردین 1403 at 12:15 ق.ظ
LГҐn 7000
IvanBoopaups
5 فروردین 1403 at 7:59 ب.ظ
amaryl
CtmvImany
6 فروردین 1403 at 4:14 ق.ظ
reye’s syndrome and aspirin
SrncSougs
6 فروردین 1403 at 1:14 ب.ظ
what are the bad side effects of amitriptyline
Xssmnprump
7 فروردین 1403 at 4:43 ق.ظ
overdose on baclofen
FelixBoopaups
7 فروردین 1403 at 10:14 ب.ظ
proscar
KmrcItaxy
8 فروردین 1403 at 2:01 ق.ظ
buy celebrex online
JeremiahBoopaups
8 فروردین 1403 at 8:02 ق.ظ
Kredit 10000 Euro
CsxxImany
8 فروردین 1403 at 2:23 ب.ظ
what is in augmentin
SrmvSougs
8 فروردین 1403 at 11:17 ب.ظ
bupropion hcl er
آمبولانس خصوصی در بیمارستان سلامت فردا
9 فروردین 1403 at 12:22 ق.ظ
Hi there, You’ve done an incredible job. I’ll certainly digg it and personally suggest to my friends.
I am sure they’ll be benefited from this site.
Xncprump
9 فروردین 1403 at 3:52 ب.ظ
ashwagandha and alcohol
UrielBoopaups
9 فروردین 1403 at 5:23 ب.ظ
2000 euro lenen
EzekielBoopaups
10 فروردین 1403 at 8:50 ق.ظ
mircette 20mg
stromectol 3mg
10 فروردین 1403 at 10:41 ق.ظ
Stromectol’s mechanism of action in COVID-19 treatment is not fully understood, but it is believed to involve inhibition of viral replication and modulation of the host immune response. stromectol Further research is needed to elucidate the specific pathways involved and optimize its therapeutic use.
KmhhItaxy
10 فروردین 1403 at 12:19 ق.ظ
celecoxib indication
CzzqImany
11 فروردین 1403 at 12:44 ق.ظ
side effects of celexa 10 mg
IsmaelBoopaups
11 فروردین 1403 at 12:52 ق.ظ
pret 26000 euros
SxxeSougs
11 فروردین 1403 at 7:55 ق.ظ
iv buspirone
Charlesaceds
11 فروردین 1403 at 8:14 ب.ظ
Наша компания дает профессиональные услуги числом бурению скважин на водичку в течение С-петербурге а также Ленинградской области. Мы обладаем богатым опытом в течение данной району а также заручим лучшее создавание цельных работ.
Бурение скважин – этто фундаментальный а также энергоэффективный способ достатка бытового хозяйства, предприятий да органов истинною да качественной водой. Наша команда знатоков реализовывает эмпайр скважин многообразной глубины а также поперечника, учитывая качеству донных вод в течение точном регионе – https://burenie-na-vodu-spb.ru/vyborgsky/gavrilovo/.
Ты да я утилизируем современное ясс равным образом технологические процессы, яко дает возможность нам проделывать службы я мухой равно безопасно. Наша швырок – вооружить клиентов надежным да прочным водоснабжением, кое будет услуживать длинные годы.
Сверх бурения скважин, автор тоже предлагаем услуги по обустройству скважинной общественный порядок: установка насосов, фильтров, резервуаров а также противного оборудования чтобы благосостояния комфортного использования водой.
FrederickBoopaups
12 فروردین 1403 at 10:18 ق.ظ
oficjalna strona
JackBoopaups
12 فروردین 1403 at 12:28 ق.ظ
LГҐn 100000
JoshuaBoopaups
15 فروردین 1403 at 1:43 ق.ظ
how to buy augmentin 875/125mg
BakerBoopaups
15 فروردین 1403 at 3:12 ب.ظ
robaxin 500mg
Xtvcprump
16 فروردین 1403 at 3:28 ب.ظ
valley medical weight loss semaglutide
MaddoxBoopaups
17 فروردین 1403 at 6:47 ق.ظ
trouve plus
StevenBoopaups
17 فروردین 1403 at 9:07 ق.ظ
4000 Euro Kredit
KrccItaxy
17 فروردین 1403 at 3:13 ب.ظ
actos mg
CjuuImany
18 فروردین 1403 at 4:30 ق.ظ
vildagliptin acarbose
retin-a indicación en venta en Colombia
18 فروردین 1403 at 2:25 ب.ظ
Wonderful post! We are linking to this great post on our site.
Keep up the good writing.
SrcbSougs
18 فروردین 1403 at 6:21 ب.ظ
generic abilify name
JadenBoopaups
19 فروردین 1403 at 12:21 ق.ظ
Payday loans in North Dakota
LouisBoopaups
19 فروردین 1403 at 6:28 ب.ظ
jejich webovГ© strГЎnky
JaseBoopaups
21 فروردین 1403 at 5:29 ق.ظ
PЕЇjДЌka 500000 KДЌ
KxeeItaxy
21 فروردین 1403 at 2:21 ب.ظ
remeron controlled substance
LeonardoBoopaups
22 فروردین 1403 at 1:40 ق.ظ
norvasc tablet
CzzuImany
22 فروردین 1403 at 2:19 ق.ظ
best time to take protonix
SasfSougs
22 فروردین 1403 at 1:30 ب.ظ
repaglinide brands
DonovanBoopaups
22 فروردین 1403 at 10:19 ب.ظ
LГҐn 70000 kr
BeauBoopaups
24 فروردین 1403 at 11:04 ق.ظ
dramamine united states
RykerBoopaups
24 فروردین 1403 at 5:22 ب.ظ
noroxin 800mg
Xmhprump
26 فروردین 1403 at 5:47 ب.ظ
does robaxin have asprin in it
Bthjprump
27 فروردین 1403 at 3:34 ق.ظ
spironolactone no period
BraylenBoopaups
27 فروردین 1403 at 6:27 ق.ظ
imodium 60mg
ZefbItaxy
27 فروردین 1403 at 6:27 ب.ظ
synthroid hungrier
dobry sklep
27 فروردین 1403 at 8:47 ب.ظ
Wow, amazing weblog structure! How long have you ever been blogging for?
you made blogging look easy. The overall look of your site is excellent, as neatly as the content!
You can see similar here najlepszy sklep
WellsBoopaups
28 فروردین 1403 at 5:45 ق.ظ
pret 23000 euros
AwsxSougs
28 فروردین 1403 at 8:34 ب.ظ
sitagliptin highest dose
MilanBoopaups
29 فروردین 1403 at 8:42 ق.ظ
waЕјne Е‚Д…cze
SethBoopaups
29 فروردین 1403 at 7:11 ب.ظ
credit 7000 euros
Bbbfprump
29 فروردین 1403 at 9:26 ب.ظ
venlafaxine drug interactions
ZolkItaxy
30 فروردین 1403 at 5:17 ب.ظ
generic tamsulosin side effects
CnnyImany
31 فروردین 1403 at 4:21 ق.ظ
tizanidine 4mg street price
NicoBoopaups
31 فروردین 1403 at 6:47 ق.ظ
elimite
KaysonBoopaups
31 فروردین 1403 at 9:48 ق.ظ
Prestito 19 mila euro
AyybSougs
31 فروردین 1403 at 11:45 ق.ظ
voltaren gel from canada
cenforce d 160
31 فروردین 1403 at 5:18 ب.ظ
cenforce 100 for sale
Bmooprump
1 اردیبهشت 1403 at 1:05 ق.ظ
who has lost weight on wellbutrin
WilliamSip
1 اردیبهشت 1403 at 11:26 ق.ظ
cheapest online pharmacy india http://indiaph24.store/# india pharmacy
world pharmacy india
Jacqueline
1 اردیبهشت 1403 at 4:31 ب.ظ
Dear pamco.ir administrator, Your posts are always a great source of knowledge.
ZoljItaxy
1 اردیبهشت 1403 at 8:41 ب.ظ
zyprexa relprevv
Floydham
1 اردیبهشت 1403 at 8:58 ب.ظ
mexican pharmacy: cheapest mexico drugs – mexico drug stores pharmacies
AydenBoopaups
2 اردیبهشت 1403 at 5:08 ق.ظ
LГҐn 2000 kr
CndyImany
2 اردیبهشت 1403 at 8:06 ق.ظ
can you drink with zofran
RoyalBoopaups
3 اردیبهشت 1403 at 5:26 ق.ظ
prednisolone generic
AmmhSougs
3 اردیبهشت 1403 at 2:47 ب.ظ
how does zetia work
PaulBoopaups
3 اردیبهشت 1403 at 8:57 ب.ظ
Lainaa 9000 euroa
ZoljItaxy
3 اردیبهشت 1403 at 11:54 ب.ظ
zyprexa relprevv package insert
CndyImany
4 اردیبهشت 1403 at 10:51 ق.ظ
is zofran harmful to fetus